A dermatite atópica (DA) e a doença de Crohn (DC) são doenças inflamatórias crônicas que compartilham semelhanças fisiopatológicas, embora seus mecanismos imunopatológicos não tenham sido totalmente elucidados.1
Inibidores da Janus quinase (iJAK) provaram ser eficazes no tratamento de doenças inflamatórias e autoimunes, incluindo DA e DC.2 Ademais, a literatura relata predisposição para associação bidirecional entre DA e DC.1 Neste artigo, discutimos dois casos da associação DA e DC tratados com upadacitinibe, alcançando controle de ambas as patologias.
Caso 1: paciente do sexo feminino, 47 anos, DA e asma desde a infância. Aos 39 anos iniciou DC, utilizando mesalazina, prednisona e antibióticos. Em 2019, houve piora da DC com enterorragia, diarreia, vômitos e perda ponderal. Sua calprotectina fecal era 56 mcg/g (VR <50μg/g), foi iniciado ustequinumabe.
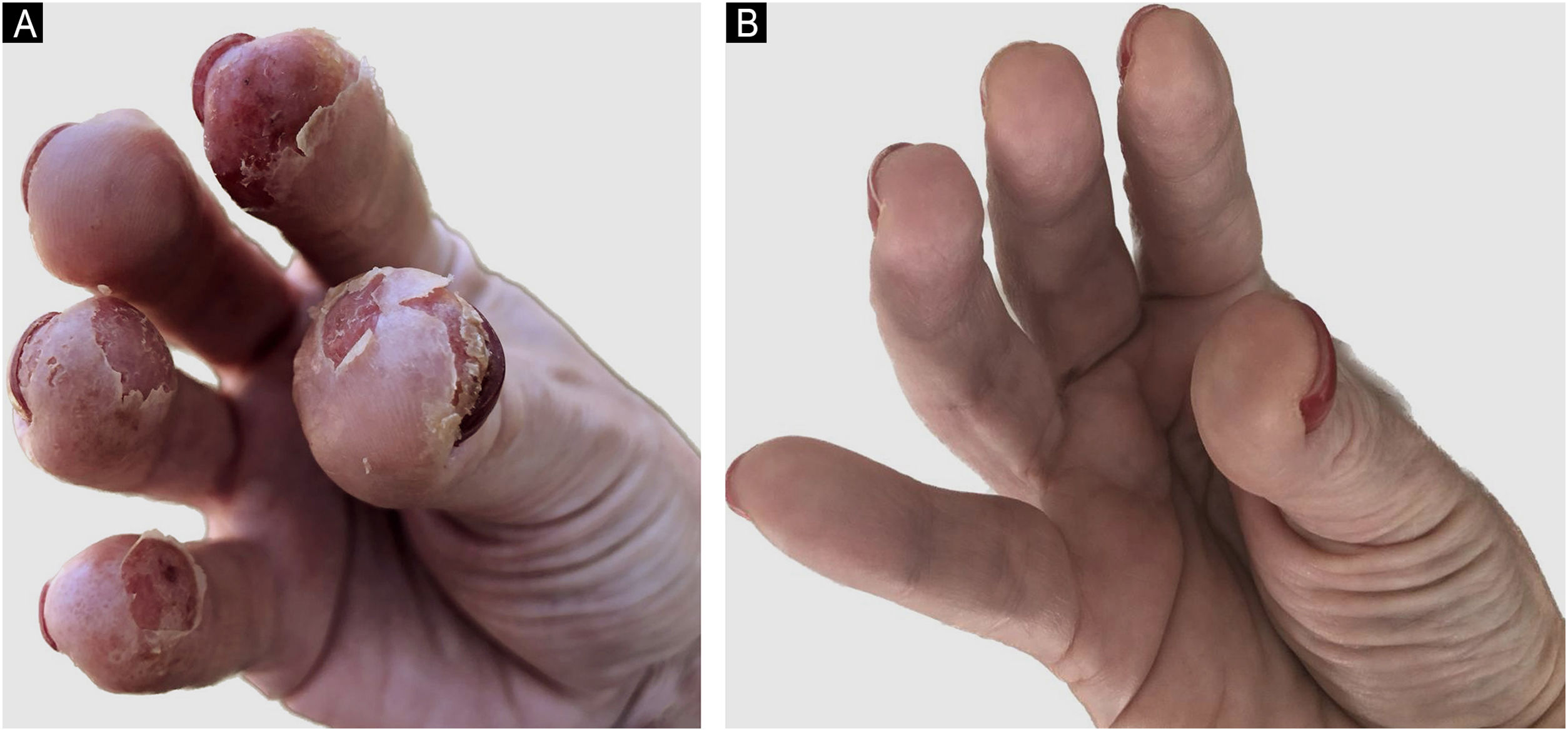
Em 2021, a paciente apresentou exacerbação da DA, com lesões eritemato‐crostosas, liquenificação e escoriação no pescoço, membros, couro cabeludo, lesões eritemato‐descamativas nas mãos (fig. 1A). Os escores de atividade da doença eram altos: Scoring Atopic Dermatitis (SCORAD) de 45 e Dermatology Life Quality Index (DLQI) de 20.
A paciente fez uso de ciclosporina 300mg/dia com melhora inicial, mas houve perda de resposta após três meses. Iniciou‐se upadacitinibe 15mg/dia com melhora significante da DA e da DC, com calprotectina fecal de 10 mcg/g. Após sete meses, a paciente descontinuou o ustequinumabe pelo controle da DC, e atualmente apresenta SCORAD 0 e DLQI 0 (fig. 1B).
Caso 2: paciente od sexo masculino, 19 anos, DA e asma na infância e diagnóstico de DC em 2015. Apresentou acne severa e hidradenite supurativa (HS) em 2019, tratado com isotretinoína. Havia utilizado anteriormente mesalazina, adalimumabe e prednisona para DC; usava ustequinumabe desde 2020.
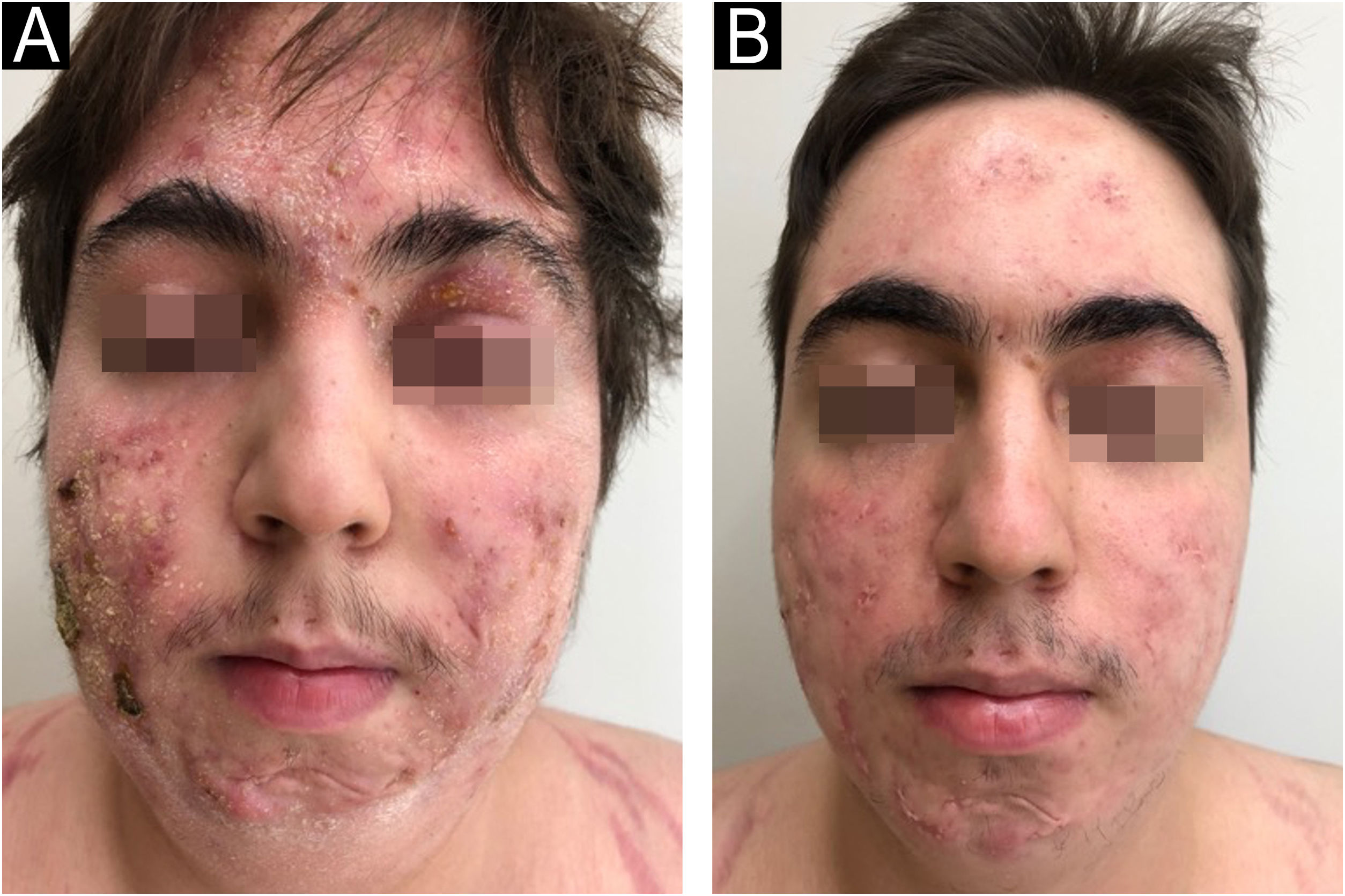
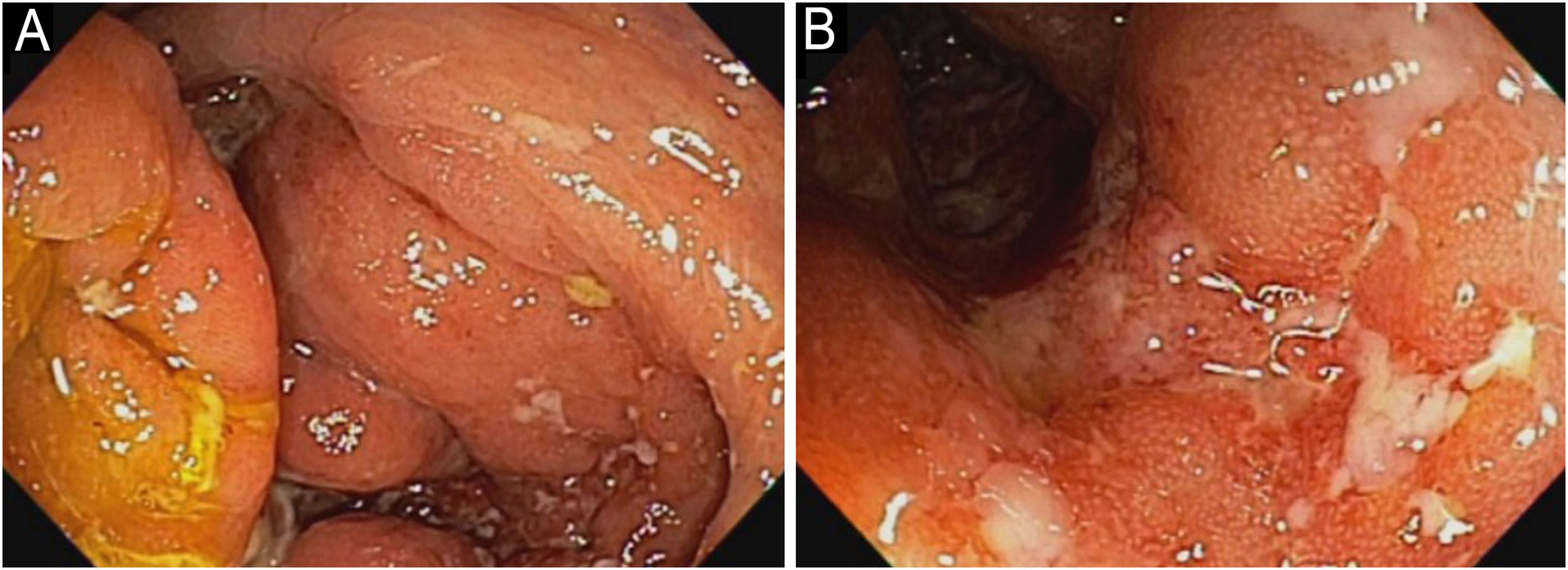
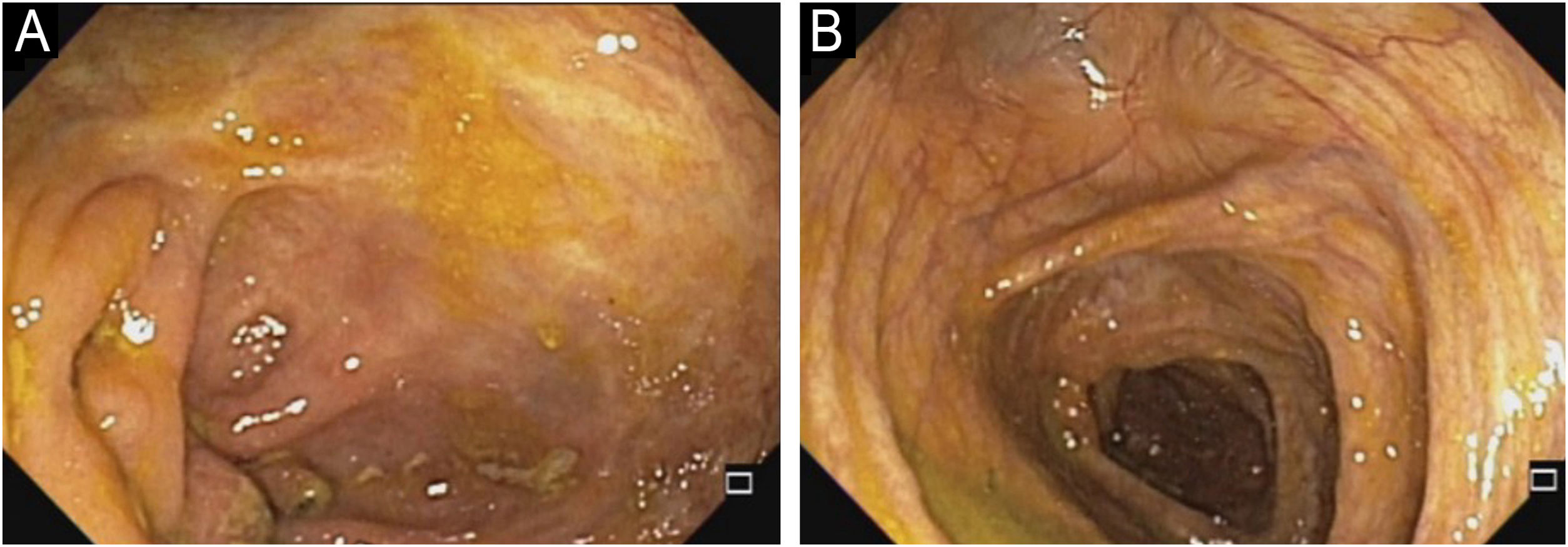
Em 2022, o paciente apresentou piora simultânea da DA e da HS: nódulos fistulizados na face, abdome, axilas, nádegas (fig. 2). Na face, apresentava prurido intenso e lesões eritemato‐descamativas exsudativas, assim como nas mãos, coxas e pés. A dosagem de IgE era de 1006 kU/L e calprotectina fecal> 3.000μg/g. DLQI 18 e SCORAD 65,4. A ileocolonoscopia indicou úlceras profundas e inflamação no cólon direito (fig. 3).
Foi iniciado tratamento com upadacitinibe 15mg/dia, com melhora completa das lesões da pele (fig. 2). O paciente apresentou remissão clínica da DC, com normalização da calprotectina fecal em 35μg/g e ileocolonoscopia com remissão endoscópica (fig. 4).
O upadacitinibe é um iJAK1 atualmente aprovado para DA no Brasil e para DA e DC nos EUA. Apesar da ausência de protocolos/diretrizes para o tratamento concomitante de múltiplas doenças inflamatórias, o perfil de interleucinas inibidas potencialmente abrange patologias associadas.1
Estudos de randomização mendeliana e metanálises destacaram relação bidirecional entre DA e DC e outras doenças inflamatórias/autoimunes, como artrite reumatoide.1 Entre os mecanismos que poderiam explicar a associação estão fatores predisponentes compartilhados, como estresse, obesidade, falta de amamentação, urbanização e dietas.3
Respostas inflamatórias inadequadas a microrganismos intestinais ou cutâneos, levando à ruptura na barreira protetora ao ambiente externo, seja epitélio intestinal ou epiderme, juntamente com disbiose e colonização por microrganismos patogênicos, fornecem possíveis explicações.3–5
Predisposição genética pode desempenhar um papel, pois genes que predispõem à DA regulam a diferenciação e função dos linfócitos‐T, assim como certos componentes do sistema imunológico inato, e alguns genes são compartilhados com outras doenças, como DC.6
A inflamação compartilhada mediada por linfócitos‐T em DA e DC é digna de nota: 1/3 dos pacientes com DA exibem autorreatividade imunológica, particularmente aqueles com doença crônica ou persistente.7 Respostas exageradas Th1 e Th17 promovem a autoimunidade e contribuem para a cronicidade da DC, e também estão implicadas na persistência da DA. Especula‐se que a inflamação crônica na DA possa fomentar a inflamação sustentada Th1/Th17 e predispor a doenças como a DC.8,9
A compreensão da fisiopatologia e da epidemiologia ainda não fornece explicação precisa para as associações entre essas doenças. No entanto, devemos permanecer vigilantes para melhorar nossas abordagens terapêuticas. A perspectiva de tratar patologias inflamatórias com uma única medicação significa progresso notável, pois reduzimos interações medicamentosas e efeitos colaterais indesejados. Embora os casos relatados demonstrem resultados promissores no tratamento de múltiplas doenças inflamatórias com upadacitinibe, mais estudos são necessários para confirmar sua segurança e eficácia a longo prazo. Até que mais evidências surjam, é essencial que a terapia seja monitorada de maneira individualizada e cuidadosa.
Suporte financeiroNenhum.
Contribuição dos autoresRoberto Bueno‐Filho: Concepção e o desenho do estudo; levantamento dos dados, ou análise e interpretação dos dados; redação do artigo ou revisão crítica do conteúdo intelectual importante; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação final da versão final do manuscrito.
Daniel Lorenzini: Concepção e o desenho do estudo; levantamento dos dados, ou análise e interpretação dos dados; obtenção, análise e interpretação dos dados; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação final da versão final do manuscrito.
Rogério Serafim Parra: Levantamento dos dados, ou análise e interpretação dos dados; redação do artigo ou revisão crítica do conteúdo intelectual importante; obtenção, análise e interpretação dos dados; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação final da versão final do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Bueno‐Filho R, Lorenzini D, Parra RS. Efficacy of upadacitinib in the management of atopic dermatitis, Crohn's disease, and hidradenitis suppurativa: one treatment, multiple indications. An Bras Dermatol. 2025;100:583–6.
Trabalho realizado na Divisão de Dermatologia, Departamento de Clínica Médica, Faculdade de Medicina de Ribeirão Preto, Universidade de São Paulo, Ribeirão Preto, SP, Brasil.