As lesões genitais constituem apresentação incomum da leishmaniose tegumentar americana. Condições como leishmaniose cutânea disseminada e infecção por HIV podem estar associadas ao acometimento genital. Nosso objetivo é apresentar cinco casos de leishmaniose tegumentar americana com lesões genitais e discutir aspectos clínicos e epidemiológicos observados em nossa casuística.
A leishmaniose tegumentar americana (LTA) é doença infecciosa causada por protozoários do gênero Leishmania transmitidos pela picada de fêmeas infectadas de insetos flebotomíneos do gênero Lutzomyia.1,2 Clinicamente, a LTA é dividida em leishmaniose cutânea localizada, leishmaniose cutânea disseminada (LD), leishmaniose cutânea difusa e leishmaniose mucosa.1–3A LD constitui até 2% dos casos de LTA e ocorre provavelmente devido à disseminação linfática ou hemática do parasito a partir do local da picada.1 Essa forma clínica caracteriza‐se pela presença de numerosas lesões cutâneas, dez ou mais, distribuídas em dois ou mais segmentos corporais não contíguos.3 As lesões cutâneas são polimórficas e compostas tipicamente por pápulas acneiformes, placas infiltradas ou ulceradas, lesões verrucosas e úlceras com fundo granuloso e bordas elevadas.1,3 Lesões verrucosas e vegetantes são raras.3 Sintomas sistêmicos como febre, mialgia, astenia e emagrecimento ocorrem em 50% a 75% dos casos e o acometimento de mucosas, com predomínio na mucosa nasal, é observado em até 53% dos casos de LD.3,4
As lesões genitais constituem uma apresentação incomum da LTA e sugerem disseminação hemática nos pacientes com LD ou inoculação direta do parasito nos pacientes com lesões genitais isoladas que dormem nus ao ar livre ou fazem necessidades fisiológicas em áreas endêmicas de LTA sem instalações sanitárias.5–7 Pacientes portadores de HIV com LTA apresentaram LD e lesões genitais em 60% e 27% dos casos, respectivamente.8
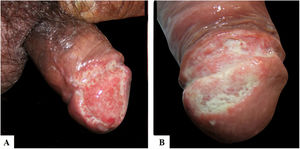
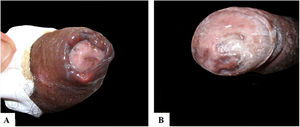
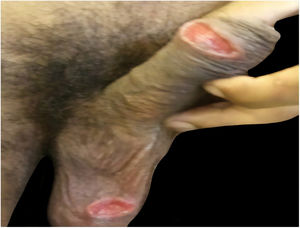
Relato dos casosDescrevemos na tabela 1 cinco pacientes com LTA com lesões genitais atendidos entre 2007 e 2019, que perfazem toda a casuística de LTA com acometimento genital observada em nossa instituição durante esse período. A média de idade de nossos pacientes foi de 43 anos. Entre aqueles com LD, observou‐se um grande número de lesões cutâneas com uma média de 51 lesões. O tempo médio de evolução das lesões genitais até o diagnóstico foi de 5,6 meses. O diagnóstico foi confirmado pelo encontro dos parasitos em um ou mais dos seguintes exames: exame direto (imprint ou raspado), exame histopatológico, cultura e/ou reação em cadeia da polimerase (PCR) feitos a partir de biópsias das lesões cutâneas. Todos os pacientes apresentavam acometimento das mucosas das vias aéreas e digestivas superiores (VADS) e foram testados para HIV e sífilis com o intuito de descartar coinfecção. Quatro desses pacientes apresentavam LD e dois eram HIV positivos. A glande foi a topografia mais acometida (fig. 1). Quatro pacientes apresentavam úlceras penianas indolores, exceto o paciente número três, que apresentou edema peniano e múltiplas lesões dolorosas no prepúcio, que impossibilitavam a exposição da glande. Após o tratamento, a retração do prepúcio possibilitou a observação das lesões na glande (fig. 2). O paciente número cinco (fig. 3) apresentou uma ulceração no corpo do pênis e outra na bolsa escrotal.
Perfil clínico e epidemiológico dos pacientes com LTA com acometimento genital
| Paciente | 1 | 2 | 3 | 4 | 5 |
|---|---|---|---|---|---|
| Idade em anos | 41 | 47 | 65 | 43 | 27 |
| HIV | − | − | − | + | + |
| VDRL | − | − | − | − | − |
| Número de lesões cutâneas | 54 | 44 | 55 | 3 | 52 |
| Presença de lesões mucosas em VADS | Cavidade nasal, orofaringe | Cavidade nasal, nasofaringe | Cavidade nasal, orofaringe e laringe | Orofaringe, nasofaringe e laringe | Cavidade oral |
| Tempo de evolução até o diagnóstico | 3 meses | 4 meses | 6 meses | 6 meses | 9 meses |
| Residência(Município) | Rio de Janeiro | Saquarema | Rio de Janeiro | Rio de Janeiro | Rio de Janeiro |
| Tratamento | Antimoniato de meglumina | Antimoniato de meglumina | Anfotericina B lipossomal | Anfotericina B lipossomal | Antimoniato de meglumina |
Embora as doenças sexualmente transmissíveis sejam as principais causas de úlceras penianas, outras condições, como eritema pigmentar fixo, dermatoses bolhosas autoimunes, psoríase, doença de Behçet, síndrome de Reiter, pioderma gangrenoso, líquen plano e carcinoma espinocelular também podem causar úlceras genitais.9 As lesões da LTA estão localizadas geralmente em áreas expostas do corpo e o acometimento genital é raramente observado.5–10 As lesões penianas na LTA são usualmente descritas como úlceras indolores com bordas elevadas e evolução insidiosa, porém ulceração necrótica extensa e placas ceratóticas já foram relatadas.5–8,10 Apesar do pequeno número de pacientes em nossa casuística, observamos que os seguintes fatores podem estar associados ao acometimento genital: lesões mucosas em VADS (100%), LD (80%), especialmente nos casos com grande número de lesões cutâneas, e infecção por HIV (40%). O agente etiológico mais provável de nossa casuística foi Leishmania (Viannia) braziliensis, pois todos os pacientes eram habitantes do estado do Rio de Janeiro sem história de viagem recente.1
A LTA deve ser considerada no diagnóstico diferencial de lesões genitais crônicas em pacientes residentes ou viajantes provenientes de áreas endêmicas, principalmente quando associadas a lesões mucosas em VADS e lesões cutâneas múltiplas e polimórficas. Além disso, a presença de lesões genitais pode auxiliar no diagnóstico diferencial de doenças granulomatosas com apresentação clínica similar como a paracoccidioidomicose, histoplasmose e esporotricose disseminada.
Considerações finaisO acometimento genital na LTA ocorre provavelmente por disseminação hemática em pacientes com LD. Portanto, devemos considerar a LTA em pacientes provenientes de áreas endêmicas com úlceras genitais, especialmente na presença de lesões mucosas em VADS e lesões cutâneas múltiplas.
Suporte financeiroInstituto Nacional de Infectologia Evandro Chagas (INI).
Contribuição dos autoresMarcelo Rosandiski Lyra: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; revisão crítica do manuscrito.
Alan Bittencourt da Silva: Elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; revisão crítica da literatura; revisão crítica do manuscrito
Cláudia Maria Valete‐Rosalino: Aprovação da versão final do manuscrito; elaboração e redação do manuscrito; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; revisão crítica do manuscrito.
Maria Inês Fernandes Pimentel: Aprovação da versão final do manuscrito; elaboração e redação do manuscrito; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; revisão crítica do manuscrito.
Conflitos de interesseNenhum.
À contribuição dos médicos Andréa d’Ávila Freitas, Marcelo Luiz Carvalho Gonçalves e Mayara Secco Torres da Silva.
Como citar este artigo: Lyra MR, Silva AB, Valete‐Rosalino CM, Pimentel MIF. Clinical and epidemiological aspects of American cutaneous leishmaniasis with genital involvement. An Bras Dermatol. 2020;95:641–4.
Trabalho realizado no Laboratório de Pesquisa Clínica e Vigilância em Leishmanioses, Instituto Nacional de Infectologia Evandro Chagas, Rio de Janeiro, RJ, Brasil.