A colagenose reativa perfurante adquirida é distúrbio cutâneo raro caracterizado pela presença de pápulas e nódulos pruriginosos umbilicados. A eliminação transepidérmica de feixes de colágeno degenerado basofílico com perfuração da epiderme é aspecto histológico característico da doença. Juntamente com sua bem conhecida associação com doenças sistêmicas, como diabetes melito, insuficiência renal crônica e dermatomiosite, há relatos de casos de colagenose reativa perfurante adquirida associada a neoplasias malignas. Os autores apresentam um caso de colagenose reativa perfurante adquirida em associação com adenocarcinoma da próstata, leucemia linfocítica crônica e doença de Graves. É necessário que os médicos sejam mais vigilantes na avaliação de pacientes com colagenose reativa perfurante adquirida, devido à sua associação com neoplasias malignas e outras doenças sistêmicas.
A colagenose reativa perfurante adquirida (CRPA) é doença cutânea rara com características clínicas e histológicas peculiares e surgimento típico na idade adulta. A CRPA é uma das quatro doenças que pertencem ao grupo das dermatoses perfurantes primárias. Os pacientes geralmente apresentam pápulas ou nódulos necróticos umbilicados característicos, com distribuição localizada ou generalizada. O exame histopatológico dessas lesões evidencia a eliminação transepidérmica de feixes de colágeno degenerado basofílico com perfuração da epiderme.1 Embora a etiologia e a patogênese da CRPA não sejam totalmente compreendidas, ela é comumente associada a doenças sistêmicas como diabetes melito (DM), insuficiência renal crônica, dermatomiosite, hiperuricemia e neoplasias.
Relato do casoPaciente do sexo masculino, de 75 anos foi internado neste departamento de dermatologia com erupção cutânea generalizada e com prurido, com evolução de cinco meses. O paciente não respondeu bem a anti‐histamínico oral, creme tópico de corticosteroide e fototerapia com ultravioleta B de banda estreita (UVB) por 13 sessões. Foi diagnosticado com leucemia linfocítica crônica (LLC) e doença de Graves (DG) havia 11 e 12 anos, respectivamente. Estava em acompanhamento sem medicação para LLC e DG no momento da admissão hospitalar. O paciente não apresentava outras doenças nem histórico familiar de enfermidades.
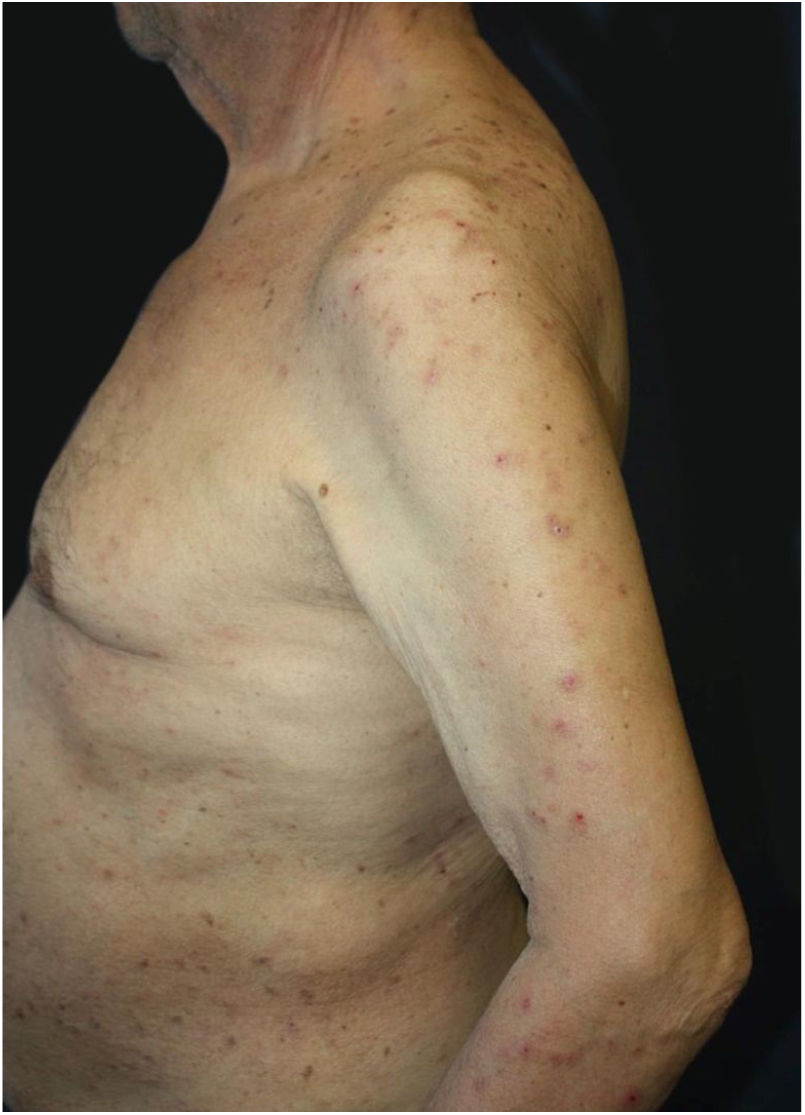
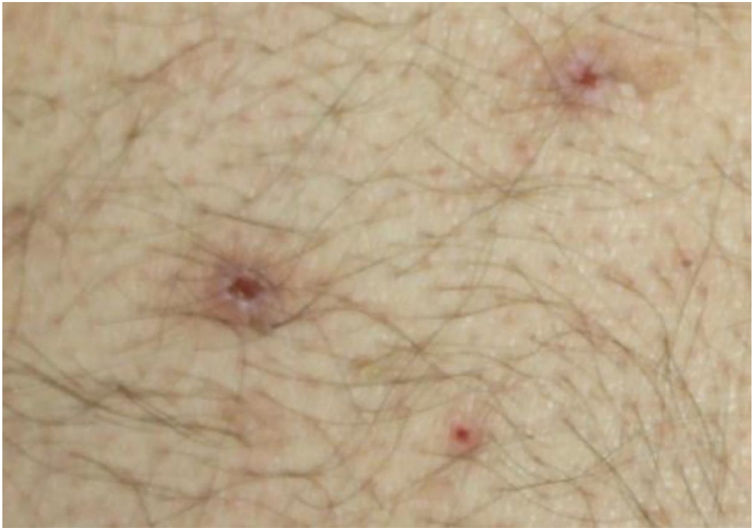
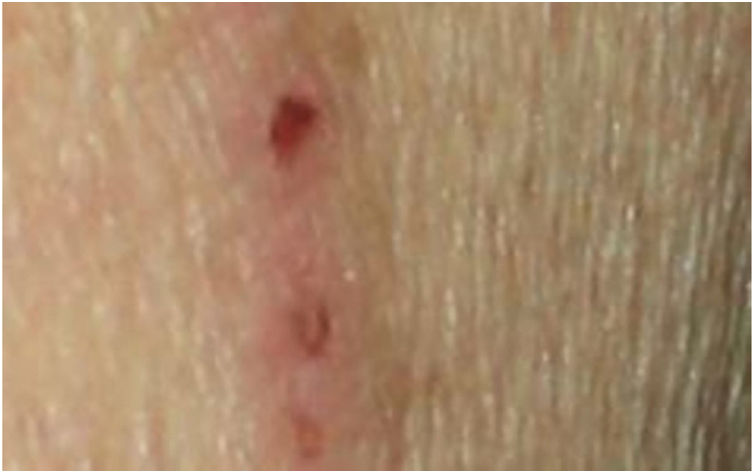
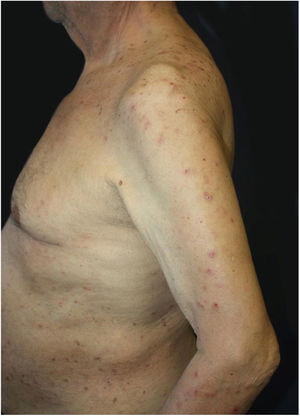
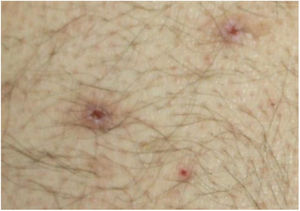
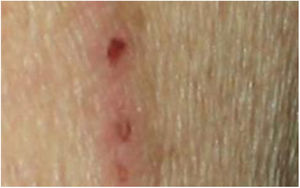
O exame dermatológico revelou múltiplas pápulas e nódulos umbilicados em forma de cúpula, com diâmetro médio de ∼4mm, distribuídos no tronco, face e extremidades superiores e inferiores (figs. 1 e 2). Algumas dessas lesões apresentavam distribuição linear sugestiva de fenômeno de Koebner (fig. 3). O exame das unhas e mucosa oral não revelou anormalidades.
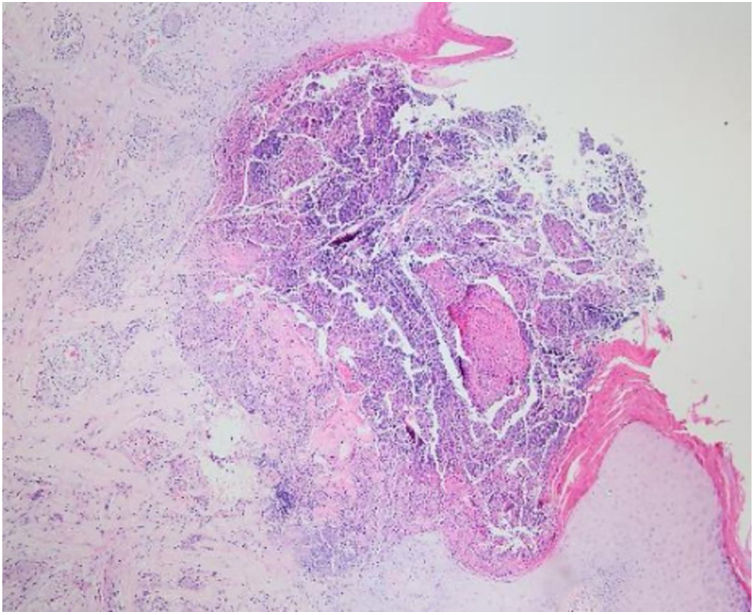
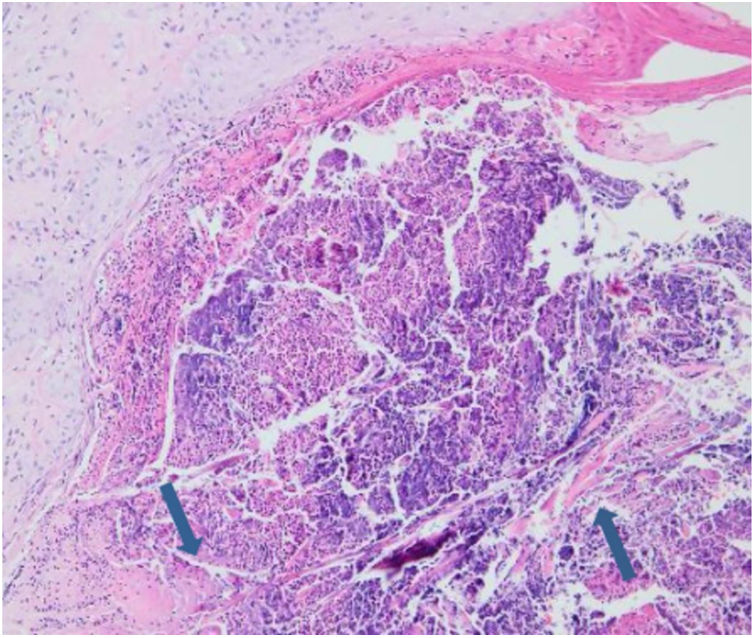
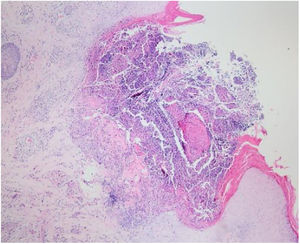
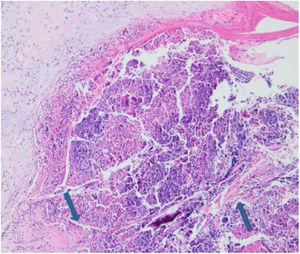
Os resultados laboratoriais do hemograma completo, glicose e função hepática e renal estavam dentro dos limites normais. A avaliação histopatológica de lesão cutânea representativa na perna esquerda evidenciou acantose, ortoqueratose com padrão lamelar, aumento do número de vasos na derme superficial e infiltrado inflamatório perivascular e intersticial com extravasamento de eritrócitos. Foi observada ulceração perfurante com detritos celulares na invaginação crateriforme e eliminação transepidérmica de fibras de colágeno (figs. 4 e 5). O diagnóstico de CRPA foi feito com base nos achados clínicos e histopatológicos e no início da doença aos 75 anos. O tratamento foi planejado com acitretina oral 25mg/dia; no entanto, o paciente perdeu seguimento. Posteriormente, durante visita de controle nesta clínica, observou‐se uma excelente resposta à gabapentina 300mg/dia e creme tópico de doxepina por um mês; esses medicamentos foram prescritos em outro centro médico. Nesse período, o diagnóstico de adenocarcinoma da próstata foi confirmado por biópsia e níveis séricos elevados de antígeno específico da próstata.
A colagenose reativa perfurante (CRP) pode ser hereditária (familiar) ou adquirida.1,2 A CRP hereditária é forma rara herdada em padrão autossômico recessivo e ocorre na primeira infância. A CRP adquirida (CRPA) é mais comum do que a forma hereditária; ao contrário da forma hereditária, a CRPA é caracterizada por seu início típico na idade adulta. A prevalência e incidência de CRPA são desconhecidas; a distribuição por sexo é considerada igual.
Acredita‐se que a eliminação transepidérmica do colágeno dérmico degenerado seja crucial para a patogênese da CRPA. No entanto, sua etiologia e patogênese ainda não foram totalmente esclarecidas. Tsuboi et al. sugeriram que doenças sistêmicas contribuem para a degeneração das fibras de colágeno e para a produção de produtos dérmicos alterados, direta ou indiretamente.3 Alguns autores sugerem que o microtrauma causado pelo prurido pode desencadear CRPA em pacientes predispostos.4 A melhoria das lesões após o tratamento antipruriginoso respalda essa teoria. Acredita‐se que a microangiopatia devida ao DM seja outra causa de CRPA, pois os altos níveis de glicose aumentam a glicosilação de proteínas e outros compostos, resultam em hialinização e alterações (ligações cruzadas) na estrutura do colágeno.5 Outros mecanismos propostos para a patogênese da CRPA incluem a superexpressão do fator de crescimento transformador beta 3, alterações dérmicas e epidérmicas relacionadas a distúrbios metabólicos e microdepósitos dérmicos de cálcio, que não são removidos durante a diálise em pacientes com insuficiência renal.5
A CRPA é comumente associada a doenças sistêmicas como DM, insuficiência renal crônica e dermatomiosite. A revisão da literatura revelou 14 casos de CRPA associados a neoplasias malignas. Apesar do pequeno número desses casos, alguns autores sugerem considerar a CRPA como uma síndrome paraneoplásica.6 O linfoma de Hodgkin é relatado como a neoplasia maligna mais comum associada à CRPA; além disso, leucemia, carcinoma periampular, carcinoma da tireoide, carcinoma do cólon, carcinoma hepatocelular, carcinoma da próstata e adenocarcinoma de sítio primário desconhecido também foram relatados em pacientes com CRPA.6–9 Não se sabe se a própria neoplasia maligna ou o prurido por ela desencadeado leva ao desenvolvimento de CRPA. Chama atenção que as lesões de CRPA são precedidas pelo diagnóstico de neoplasia maligna na maioria dos casos.
Na CRPA, as lesões frequentemente são generalizadas e podem aparecer em qualquer parte do corpo com leve predileção pelas extremidades inferiores,4 em geral acompanhadas de prurido grave. Novas lesões podem surgir, em forma de fenômeno de Koebner (devido a escoriações). É quase impossível diferenciar clinicamente a CRPA de outras formas de dermatose perfurante com base em sua morfologia; no entanto, os achados histopatológicos são característicos. O diagnóstico diferencial de CRPA consiste em doenças que se apresentam com pápulas e nódulos umbilicados com placas queratóticas centrais, como prurigo nodular, ceratoacantomas eruptivos, granuloma anular, sarcoidose, poroceratose, líquen plano hipertrófico, doença de Darier e doenças foliculares, como frinoderma e queratose pilar.1
Ainda não existe um protocolo padronizado de tratamento para CRPA e ele permanece desafiador. O controle do prurido e da doença extracutânea subjacente é importante para o tratamento. Nos casos induzidos por medicamentos, a interrupção do possível causador é crucial. Corticosteroides tópicos, anti‐histamínicos orais, emolientes, fototerapia com UVB, retinoides sistêmicos, alopurinol e crioterapia são usados no tratamento.5
Tanto quanto é do conhecimento dos autores, a literatura não apresenta relatos de associação de CRPA com LLC e DG; no entanto, um caso de CRPA associado ao carcinoma da próstata foi relatado anteriormente. Os autores relataram um caso de CRPA associado a LLC, adenocarcinoma da próstata e DG simulando escabiose, foliculite ou prurigo simplex. A relevância da associação entre CRPA e neoplasias malignas é enfatizada. É necessário que os médicos sejam mais vigilantes na avaliação de pacientes com CRPA, devido à sua associação com neoplasias malignas e outras doenças sistêmicas.
Suporte financeiroNenhum.
Contribuição dos autoresLeyla Huseynova: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; revisão crítica do manuscrito.
Neslihan Akdogan: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; revisão crítica da literatura; revisão crítica do manuscrito.
Özay Gököz: Aprovação da versão final do manuscrito; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; revisão crítica da literatura; revisão crítica do manuscrito.
Sibel Ersoy Evans: Aprovação da versão final do manuscrito; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; revisão crítica do manuscrito.
Conflitos de interesseNenhum.
Como citar este artigo: Huseynova L, Akdogan N, Gököz Ö, Evans SE. Acquired reactive perforating collagenosis in association with prostate adenocarcinoma, chronic lymphocytic leukemia, and Graves’ disease. An Bras Dermatol. 2020;95:336–9.
Trabalho realizado no Departamento de Dermatologia e Venerologia, Faculdade de Medicina, Hacettepe University, Ancara, Turquia.