As úlceras crônicas dos membros inferiores afetam grande parcela da população adulta e causam impactos social e econômico significativos, relacionados a cuidados ambulatoriais e hospitalares, ausência ao trabalho, gastos previdenciários e redução da qualidade vida. O diagnóstico correto e a abordagem terapêutica são fundamentais para uma evolução favorável.
ObjetivoReunir a experiência de dermatologistas brasileiros com a revisão de literatura especializada para elaboração de recomendações para diagnóstico e tratamento dos principais tipos de úlceras crônicas de membros inferiores.
MétodosSete especialistas de seis centros universitários com experiência em úlceras crônicas dos membros inferiores foram indicados pela Sociedade Brasileira de Dermatologia para a elaboração de um consenso sobre diagnóstico e manejo terapêutico dessas úlceras. A partir da metodologia DELPHI adaptada, foram considerados elementos relevantes no diagnóstico e tratamento das úlceras crônicas de membros inferiores de causas mais comuns; a seguir, procedeu‐se à análise da literatura recente com o uso das melhores evidências científicas.
ResultadosForam definidos os seguintes temas como relevantes para este consenso –diagnósticos etiológicos diferenciais mais prevalentes das úlceras crônicas dos membros inferiores (úlceras venosas, arteriais, neuropáticas e hipertensivas), bem como a abordagem de cada uma delas. Incluiu‐se também o tópico de princípios gerais para manejo local, comum às úlceras crônicas, independentemente da etiologia.
ConclusãoEste consenso abordou as principais etiologias de úlceras crônicas dos membros inferiores, com manejo baseado em evidências científicas, para auxiliar os dermatologistas e outros profissionais de saúde e beneficiar o maior número de pacientes com esse agravo.
A prevalência e a incidência de úlceras crônicas têm aumentado com o envelhecimento da população e o aumento da prevalência de condições crônicas associadas, como hipertensão arterial sistêmica e diabetes mellitus.1 Muitas doenças se manifestam como úlceras crônicas, com destaque para as dos membros inferiores, que ocorrem abaixo do joelho e não cicatrizam dentro de seis semanas, causando impacto social e econômico significativo.2
As etiologias mais comuns são as venosas, arteriais e neuropáticas, que correspondem a 90% das causas; entretanto, a hipertensiva também ocorre com relativa frequência. Essas úlceras serão discutidas neste consenso, com enfoque no diagnóstico e manejo específico de cada etiologia, além dos princípios gerais para sua abordagem, com as recomendações de especialistas brasileiros em dermatologia.
MétodosSete especialistas de seis centros universitários com experiência em úlceras crônicas dos membros inferiores foram indicados pela Sociedade Brasileira de Dermatologia para a elaboração de um consenso sobre diagnóstico e manejo terapêutico dessas úlceras a partir da metodologia DELPHI adaptada. Na primeira fase foram definidos os tópicos que seriam abordados; a seguir, foi feita a divisão dos temas por expertise com busca da literatura recente, com destaque para recomendações de tratamentos disponíveis no Brasil. O consenso foi definido com aprovação de pelo menos 70% do painel.
Resultados e discussãoForam definidos como relevantes para este consenso os seguintes temas: diagnósticos etiológicos diferenciais mais prevalentes das úlceras crônicas dos membros inferiores, úlceras venosas, arteriais, neuropáticas e hipertensivas. Também foi decidido abordar o tópico de princípios gerais para manejo local das lesões, por serem comuns a todas as úlceras crônicas, independentemente de sua etiologia.
Na tabela 1 estão relacionadas as causas de úlceras cutâneas crônicas, com destaque para as que ocorrem nos membros inferiores.
Principais causas de úlceras cutâneas crônicas
| Infecciosas | Bacterianas (erisipela bolhosa, fascite necrosante, botriomicose, gangrena gasosa, ectima gangrenoso, embolismo séptico, endocardite bacteriana, carbúnculo (Bacillus anthracis), difteria, meningococcemia, bartolenose, glanders, tularemia e bouba) |
| Micobacterioses (hanseníase, úlcera de Buruli, tuberculose) | |
| Viral (herpes simples, varicela zoster, citomegalovírus) | |
| Fúngica (tinea pedis bolhosa, micetoma eumicótico, cromomicose, coccidioidomicose, esporotricose, histoplasmose e paracoccidiodomicose) | |
| Protozoários (leishmaniose, amebíase) | |
| Induzidas por medicamentos | Hidroxiureia, metotrexato, quimioterápicos, varfarina |
| Neoplásicas | Metástase de neoplasias malignas internas |
| Carcinoma escamoso (úlcera de Marjolin) | |
| Carcinoma basocelular | |
| MelanomaCarcinoma de Merkel | |
| Sarcoma de Kaposi | |
| Fibro‐histiocitoma maligno | |
| Doenças linfoproliferativas | |
| Doenças sistêmicas | a Diabetes mellitus |
| Neuropáticas (tabes dorsalis, paraplegia, esclerose múltipla) | |
| Genéticas (síndrome de Klinefelter) | |
| a Hipertensão arterial (úlcera de Martorell) | |
| Hematológicas (policitemia vera, anemia falciforme, trombocitopenia, paraproteinemia) | |
| Autoimunes (esclerodermia, artrite reumatoide, lúpus eritematoso) | |
| Inflamatórias (doença inflamatória intestinal, incluindo doença de Crohn metastática) | |
| Deficiências nutricionais (calórica, proteica, vitaminas e minerais) | |
| Doenças cutâneas primárias | Necrobiose lipoídica |
| Sarcoidose | |
| Pioderma gangrenoso | |
| Paniculite (incluindo eritema induratum) | |
| Buloses (pênfigo, penfigoide bolhoso, líquen plano bolhoso, porfiria cutânea tardia), síndrome de Stevens‐Johnson e necrólise epidérmica tóxica | |
| Relacionadas ao abuso de drogas | Injeção de drogas ilícitas, efeitos tóxicos e irritantes das drogas ilícitas ou adulteradas, vasoconstricção pela cocaína, embolismo bacteriano |
| Traumatismo | Queimaduras, mordeduras, pós‐cirúrgicas |
| Factícias | Dermatite artefata, simulação de doenças, síndrome de Munchausen |
| Vasculares | a Úlceras venosas: insuficiência venosa crônica, insuficiência valvular congênita, insuficiência valvular pós‐traumatismo; misto de insuficiência venosa‐arterial ou venosa‐linfática, malformação arteriovenosa |
| a Úlceras arteriais e tromboangeíte obliterante | |
| Vasculites | Vasculite de pequenos vasos: leucocitoclástica, poliangeíte microscópica, granulomatose com poliangeíte (granulomatose de Wegener), Churg‐Strauss, púrpura Henoch‐Schönlein, crioaglutinação (crioglobulinemia, criofibrinogênio) e doença de Behçet |
| Vasculite de vasos médios: poliarterite nodosa, síndrome do anticorpo antifosfolípede | |
| Vasculopatia | Desordens de hipercoagubilidade |
| Coagulação intravascular disseminada e purpura fulminans, síndrome de Sneddon (geralmente se apresenta com livedo reticular), êmbolos por colesterol | |
| Calcifilaxia | |
| Necrose induzida por varfarina (e necrose por heparina), vasculopatia livedoide e doença de Degos |
Adaptado e traduzido de Morton & Phillips.13
As úlceras venosas (UV) ocorrem no estágio mais avançado da doença venosa crônica.
Características clínicas que auxiliam no diagnósticoAs principais características clínicas são:3,4
- •
Formato: irregular, superficial no início que se torna profunda à evolução, com bordas bem definidas e comumente com exsudato amarelado. O leito pode ter tecido desvitalizado e colonizado; raramente há necrose.
- •
Localização: porção distal dos membros inferiores (região da “perneira”), particularmente na região do maléolo medial e raramente ocorrem na porção superior da panturrilha e nos pés.
- •
Pele ao redor da úlcera: purpúrica e hiperpigmentada (dermatite ocre); pode ocorrer eczema, evidenciado por eritema, vesículas, descamação, prurido e exsudato; graus variáveis de induração e fibrose representam a lipodermatoesclerose ou paniculite fibrosante, que pode ocorrer associada ou não à úlcera; podem ser evidenciadas cicatrizes estelares atróficas de cor branco‐marfim, com telangiectasias ao redor (atrofia branca) e localizadas principalmente no terço distal do membro inferior.
- •
Veias varicosas e edema de membros inferiores podem estar presentes.
- •
Dor: quando presente, é de intensidade variável; em geral, piora no fim do dia com a posição ortostática e melhora com a elevação do membro.
- •
Pulsos periféricos: importante a palpação dos pulsos tibial posterial e pedioso; esperam‐se pulsos presentes, mas, quando diminuídos ou ausentes, deve ser investigada associação com doença arterial.
Testes objetivos podem ser necessários para confirmar diagnóstico, determinar a etiologia, localizar o sítio anatômico da doença venosa (sistema venoso superficial, profundo e perfurante) e gravidade da doença ou identificar doença arterial periférica coexistente.5
Os principais exames complementares recomendados são:
- a)
Índice tornozelo‐braço (ITB): Importante ser feito quando há dúvidas da coexistência com doença arterial, ou seja, pulsos periféricos do membro inferior diminuídos ou ausentes. É a razão do valor mais alto da pressão sanguínea sistólica do tornozelo pela pressão sanguínea sistólica da artéria braquial. ITB <0,9 indica componente de insuficiência arterial que influencia o desenvolvimento da úlcera. Em pacientes idosos e/ou com diabetes mellitus, quando apresentam ITB> 1,2, está indicada a aferição do índice hálux/braquial, cujo valor> 0,6 sugere adequado fluxo arterial.
- b)
Mapeamento duplex venoso (MD): exame não invasivo de escolha para avaliar o sistema venoso superficial, profundo e as perfurantes; possibilita avaliação funcional, ou seja, identificar se a doença venosa é em razão de refluxo, obstrução ou ambos.6
Flebografia, angiotomografia venosa e angiorressonância venosa são indicados em casos específicos, principalmente quando o MD não é conclusivo.
TratamentoO tratamento da UV envolve medidas para eliminar ou diminuir os efeitos da hipertensão venosa (terapia compressiva, tratamento cirúrgico para a anormalidade venosa), tratamento local da úlcera, medicamentos sistêmicos que auxiliam na cicatrização e medidas complementares.
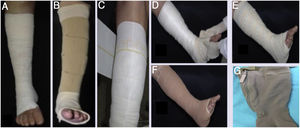
Terapias compressivas (tabela 2)São a primeira linha de tratamento para as UV.7 Empregam pressão externa no membro, que por sua vez melhora a hemodinâmica venosa. A pressão externa que a compressão deve fazer no tornozelo é em torno de 35−40mmHg e gradualmente menor na região abaixo do joelho. Para atingir os benefícios da compressão, o paciente deve ser estimulado a deambular. Os métodos mais usados disponíveis são ataduras compressivas (fig. 1A‐F) e meias elásticas de alta compressão (fig. 1G). Meias de alta compressão podem ser usadas se as úlceras não forem muito grandes. Após a cicatrização das úlceras, as meias de compressão de 30 a 35mmHg são essenciais para prevenir a recorrência.4
Principais características dos métodos de compressão utilizados para tratamento das úlceras venosas
| Ataduras compressíveis inelásticas |
| Fornecem alta pressão durante a deambulação e pequena durante o repouso. |
| Podem permanecer por até sete dias, mas apresentam mudança de pressão ao longo do tempo. |
| Necessitam de equipe de saúde treinada para sua colocação. |
| Exemplos: Bota de Unna – Viscopaste®, Flexi‐Dress® (Fig. 1A); uma variante é o sistema de velcro Circaid® (Fig. 1B), que pode ser aplicada diariamente por um cuidador após treinamento adequado. |
| Ataduras compressíveis elásticas de camada única |
| Maior estiramento do que as inelásticas e causam alta pressão tanto com a deambulação quanto com o repouso (Fig. 1C). |
| Podem ser aplicadas pelo próprio paciente ou cuidador. |
| Exemplos: Surepress®, Tensopress® |
| Ataduras compressíveis elásticas multicamadas (duas a quatro camadas) |
| Fornecem alta pressão sustentada ao longo do tempo e podem permanecer por até sete dias. |
| Necessitam de equipe de saúde treinada para sua colocação. |
| Exemplos: Coban‐2®, Dyna‐flex® (a primeira camada é para absorção, composta por fibras de viscose − Figura 1D; a segunda camada é a atadura de compressão elástica – Figura 1E; a terceira camada é atadura aderente e de compressão coesiva – Figura 1F). |
| Meias elásticas de alta compressão |
| Kits úlceras – há duas meias de compressão: a primeira, de leve compressão (15 a 20 mmHg), é usada para manter o curativo no local e permanece durante a noite; e a segunda, com maior compressão (20 a 32 mmHg), adiciona compressão e deve ser colocada em cima da anterior durante o dia (exemplos: Ulcer X Sigvaris®). |
| Meias com zíper (Fig. 1G): para facilitar a aplicação e com pressão no tornozelo de 30 a 40mmHg ou 40 a 50mmHg (exemplos: Ulcercomfort Venosan®, Ulcercare®). |
Informações importantes relacionadas à terapia compressiva:
- a)
De acordo com revisão sistemática, o sistema de multicamadas é mais efetivo do que o de camada única.8
- b)
A escolha do método depende de vários fatores: disponibilidade do recurso, adaptação do paciente/cuidador, custo, eventos adversos.
- c)
Todos os métodos compressivos são contraindicados se o paciente apresentar doença arterial periférica grave.
- d)
Dor, excesso de exsudação e dificuldade de aplicação limitam o uso da terapia compressiva.
Embora não seja o escopo deste consenso, é importante comentar que a correção cirúrgica da doença venosa subjacente deve ser feita sempre que possível, pois a cirurgia pode promover a cicatrização, além da melhora do prognóstico em longo prazo em função de menor taxa de recidiva da UV.9
Tratamento local da úlceraAlém da terapia compressiva, o tratamento local inclui limpeza, técnicas de desbridamento e curativos que minimizam a infecção/colonização e facilitam a cicatrização. Essas abordagens estão descritas no tópico “Princípios gerais para manejo local das úlceras crônicas”.
É importante ressaltar que nos casos que não respondem ao tratamento clínico padrão, a autoenxertia cutânea é uma opção. Embora essa terapia promova a cicatrização em muitos casos, ela é controversa na literatura como medida exclusiva, uma vez que as úlceras recorrem com alta frequência.10
Medicamentos sistêmicos que auxiliam na cicatrizaçãoAlguns medicamentos sistêmicos podem aumentar a taxa de cicatrização das UV. Os recomendados como adjuvantes ao tratamento são:
- a)
Substâncias que afetam o tônus venoso ou flebotônicas: flavonoides naturais e sintéticos (diosmina – 1g/dia). Uma revisão sistemática concluiu que essas substâncias melhoram os sintomas e o edema relacionado à doença venosa crônica; entretanto, não há melhora na cicatrização.11
- b)
Substâncias que afetam as propriedades de fluxo sanguíneo (agentes hemorreológicos): a melhor evidência científica é em relação à pentoxifilina, cuja revisão sistemática mostrou efeito adjuvante efetivo junto à terapia compressiva para tratamento de UV na dose de 800mg três vezes ao dia.12
- a)
Repouso: diminui os efeitos da hipertensão venosa. Deve ser feito com o membro inferior elevado acima do nível do coração cerca de três a quatro vezes ao dia por pelo menos 30 minutos.
- b)
Caminhadas: breves caminhadas, três a quatro vezes ao dia, devem ser estimuladas por melhora da ação da bomba muscular da panturrilha.
A doença arterial é responsável por 25% das úlceras de membros inferiores.13 Essas lesões se desenvolvem consequentemente a um suprimento sanguíneo arterial inadequado. Sua causa mais comum é a doença aterosclerótica, embora tromboembolismo possa causar infarto cutâneo e levar a ulceração.14
Tabagismo, diabetes mellitus, idade avançada, história de doença arterial, tanto familiar quanto pessoal, em outros sítios são considerados fatores de risco.14
Características clínicas que auxiliam no diagnósticoSintomas de claudicação intermitente, embora típicos da doença arterial, podem passar despercebidos por uma relativa tendência à imobilidade desses pacientes. Costumam ser úlceras dolorosas, mesmo quando pequenas em diâmetro, com piora da dor ao elevar o membro e algum alívio ao colocá‐lo em posição pendente.14
As úlceras geralmente se localizam nas porções laterais ou pré‐tibiais das pernas, assim como dorso dos pés ou sobre proeminências ósseas. Apresentam‐se classicamente com formato arredondado, borda bem demarcada, fundo pálido e por vezes necrótico e exsudato mínimo ou ausente.13–15 As extremidades são frias, o tempo de enchimento capilar é lentificado (> 3−4 segundos) e os pulsos arteriais periféricos são muito reduzidos ou ausentes.13,16
Como consequência da hipoperfusão arterial, podem ser observadas alterações tróficas como: pele pálida, fina, descamativa, com pelos rarefeitos e unhas espessas.14,15
Diagnóstico complementarQuando os recursos são limitados, o diagnóstico da doença arterial pela palpação manual dos pulsos pode ser considerado um método confiável.17 Contudo, em pacientes diabéticos o pulso palpável não descarta completamente a doença arterial periférica.
As medidas do ITB também são consideradas válidas como critérios de gravidade da doença arterial periférica. ITB <0,9 indica doença arterial periférica e valores <0,5 estão associados a comprometimento arterial mais avançado e com baixa probabilidade de cicatrização. Se o ITB exceder 1,2 pode refletir calcificação arterial, o que torna as artérias não compressíveis, podendo ser utilizado o índice hálux/braquial.18
A medida da tensão transcutânea de oxigênio (TcPO2) é um método não invasivo considerado bom indicador de isquemia crítica do membro.17 Essa técnica usa sensores colocados sobre a área de interesse, devendo ser evitadas calosidades, edema e proeminências ósseas. O sensor aquece a pele, causa hiperemia e facilita a difusão de oxigênio. A medida da PO2 na derme é obtida em mmHg, com valores normais nos pés> 50. Um valor <40 tem sido associado a hipóxia, capaz de comprometer a cicatrização, e <30 está associado a isquemia crítica. Atualmente, esse método tem sido sugerido até como forma de orientar a escolha dos níveis de amputação.19
Eco‐Doppler arterial é um método pouco invasivo e de baixo custo, usado na confirmação do diagnóstico de doença arterial. Angiografia computadorizada e a angiografia por ressonância magnética são usadas na doença arterial periférica avançada, importantes para a localização anatômica exata da oclusão arterial e na definição das técnicas de revascularização pelo cirurgião vascular.
Manejo específicoA redução dos fatores de risco é preconizada para todos os pacientes com doença arterial e inclui interrupção do tabagismo, redução dos lipídeos séricos, controle da hipertensão e do diabetes, associados a terapia antiagregante plaquetária.20
O cilostazol é um vasodilatador indicado no tratamento da claudicação intermitente, associada com estágios precoces da doença vascular periférica.21 A dose recomendada é de 100mg por via oral duas vezes ao dia, devendo ser considerada redução para 50mg duas vezes ao dia quando houver administração concomitante de inibidores do CYP3A4, como diltiazen, eritromicina, cetoconazol e itraconazol, assim como durante coadministração de inibidores da CYP2C19, como omeprazol. Geralmente é bem tolerado; contudo, efeitos adversos comuns são: cefaleia, diarreia e palpitações. Contraindicações do uso são insuficiência cardíaca classe III ou IV e história de miocardiopatia isquêmica. Deve ser usado com precaução nos pacientes com fibrilação ou flutter atrial. Pode também induzir leucopenia, trombocitopenia e até agranulocitose, reversíveis com a descontinuidade da medicação.21
O tratamento específico das úlceras arteriais é direcionado a corrigir o fluxo de suprimento sanguíneo arterial, o que pode ser feito por meio de abordagem cirúrgica ou farmacêutica. Numa revisão da base Cochrane, atualizada em 2020, não foi encontrada evidência de que agentes tópicos ou coberturas possam influenciar a cicatrização das úlceras arteriais.22
Em geral, o desbridamento cirúrgico das úlceras arteriais deve ser evitado, porque provoca uma demanda maior de oxigênio no tecido adjacente, induz hipóxia e contribui potencialmente para o aumento da necrose e da ferida. A perda irreversível de tecido (gangrena seca ou escara) deve ser deixada seca, pois a umidade pode tornar a ferida o meio ideal para crescimento bacteriano. O cirurgião vascular poderá optar pelo desbridamento no momento da revascularização, sob cobertura antibiótica adequada.20
No caso de úlceras arteriais em estágio avançado, o principal foco terapêutico é a redução da dor e a preservação da perna. A primeira linha de tratamento é a revascularização, tanto por procedimentos endovasculares quanto por cirurgia aberta. Contudo, em 1/3 dos pacientes os procedimentos de revascularização não são possíveis, têm poucas chances de sucesso ou não foram eficazes. Nesses casos, podem ser indicados derivados de prostaglandina E1.23
A oxigenoterapia hiperbárica é tratamento adjuvante nos pacientes não passíveis de reconstrução ou que não cicatrizaram apesar da revascularização. Uma revisão Cochrane concluiu que o tratamento de oxigenoterapia hiperbárica reduziu significativamente o risco de amputações nos pacientes diabéticos, desde que feito como parte de um programa interdisciplinar de cuidado com feridas.24
Indicações para intervenção de urgênciaA atenção para sinais clínicos e laboratoriais de infecção deve ser redobrada nos casos de paciente com doença arterial. Sinais como aumento do tamanho da úlcera, da temperatura, do exsudato, do eritema, do odor e do edema, além de aparecimento de novas úlceras, indicam infecção.20 Caso pelo menos três desses sinais estejam presentes, deve ser indicada antibioticoterapia sistêmica.
A doença arterial periférica aumenta o risco de infecção por bactérias multirresistentes e amputação, sobretudo em pacientes idosos e diabéticos.25 Um aumento da dor, assim como piora clínica e dos sinais de isquemia, podem ser uma indicação de intervenção cirúrgica (angioplastia ou by‐pass).20
Úlceras neuropáticasAs causas mais prevalentes de úlceras neuropáticas (UN) são as neuropatias diabética, hansênica e alcoólica.26 Porém, o diagnóstico diferencial abrange sífilis, mielodisplasia, sarcoidose, infecção pelo HIV e pelo HTLV, afecções hereditárias como amiloidose familiar, acropatia úlcero‐mutilante familiar (síndrome de Thevenard), entre outros.27,28
Características clínicas que auxiliam no diagnósticoAs manifestações clínicas das UN se iniciam antes mesmo do estabelecimento da úlcera propriamente dita. Os distúrbios dos nervos autonômicos acarretam alterações cutâneas como pele seca e espessa e, como consequência, surgem fissuras nas regiões plantares.1 A diminuição das sensibilidades tátil, dolorosa, proprioceptiva, alterações da marcha e mesmo paralisias nos casos mais graves com acometimento de nervos motores levam à formação de calosidades, principalmente nos pontos de maior apoio, que se não tratadas da maneira correta podem culminar em úlceras.29,30
É importante observar se há deformidades nos pés, como dedos em garra, alterações de arqueamento da planta e sinais de artropatia de Charcot.30 Deve‐se indagar sobre o tempo de início das manifestações, além de descartar deformidades congênitas e constitucionais.
Verificar a perfusão dos membros é fundamental, pois as UN podem estar associadas às úlceras isquêmicas, em especial no paciente diabético. Nas úlceras neuropáticas exclusivas, os pulsos são geralmente preservados e amplos. A coloração dos pés é normal ou mesmo eritematosa (por distúrbio autonômico), distinta dos pés pálidos e cianóticos nos pacientes com isquemia.29,31
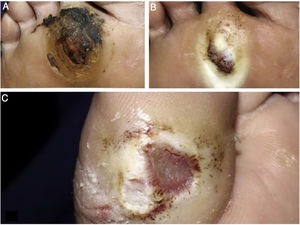
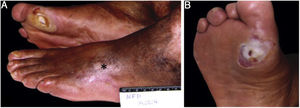
A úlcera sempre é precedida por calosidade não dolorosa, que pode evoluir para pontos arroxeados e/ou enegrecidos indicativos de sofrimento tecidual e necrose. A úlcera se apresenta com um anel hiperceratótico ao seu redor, formando uma borda calosa; o centro é profundo e granuloso. Há áreas hemorrágicas, indicando traumatismo ou atrito local.32 A localização mais frequente é a região plantar, majoritariamente nos pontos de apoio, equivalente ao triângulo de equilíbrio do pé, geralmente no antepé na altura do primeiro e quinto metatarsianos e na região do calcâneo, além das regiões plantares das falanges distais dos pododáctilos (figs. 2 e 3).
As principais complicações das UN são as infecções cutâneas locais e osteomielite.32,33 Os sinais de UN infectada são odor fétido, presença de exsudato amarelo‐esverdeado, surgimento de dor local e presença de esfacelo em excesso. Úlceras com necrose são mais propensas à infecção. Já a osteomielite pode ser silenciosa e se manifestar como úlcera de difícil cicatrização, saída de exsudato, além da presença de dor por ativação de terminações nervosas periostais profundas.33
Pode haver grau variável de alterações sensitivas, autonômicas e motoras. As principais queixas dos pacientes são queimação, formigamento, pontadas, edema de extremidades e perda de sensibilidade. Em casos mais avançados, são relatadas dificuldade de marcha, perda de calçados durante caminhadas ou mesmo deformidades osteomusculares por sequelas.27,32,33
Diagnóstico complementarAs principais ferramentas são a anamnese e o exame físico.30 A avaliação dessas úlceras depende de minucioso exame dermatoneurológico, assim como de conhecimento e aplicação da anatomia e fisiologia dos nervos periféricos.
Deve‐se caracterizar o tempo de instalação dos sintomas como agudo (< 1 mês), subagudo (entre 1 e 3 meses) ou crônico (> 3 meses).30 O tipo de neuropatia também contribui para a investigação da causa, pode ser intradérmica, mononeuropatia, mononeuropatia múltipla ou polineuropatia. Além disso, os tipos de fibras nervosas acometidos são de fundamental importância no diagnóstico; são elas as fibras sensitivas (dor, temperatura, vibração, tátil e cinético‐postural), autonômicas e motoras.26,28,30
As principais sensibilidades que podem ser testadas são: tátil, avaliada por meio dos monofilamentos de nylon de Semmes‐Weinstein (estesiômetro), que possibilitam avaliação semiquantitativa, essencial para o diagnóstico e seguimento; dolorosa, que pode ser testada com uma agulha e é mais sensível do que o teste de sensibilidade tátil;29,30 térmica, que pode ser feita com uso de tubos de ensaio com água quente e fria; e vibratória, feita com diapasão de 128Hz. Todos esses testes de sensibilidade devem ser feitos de maneira simétrica em regiões homólogas.30
Alterações tróficas normalmente se apresentam como hipotrofia muscular. Pode haver presença de hiporreflexia na avaliação neurológica.30 Já as alterações motoras são graduadas por meio do teste de força manual de 0 a 5, em que 0 representa paralisia completa sem movimentar articulação, 1, grau mínimo de contração muscular e 5, força muscular máxima normal.34
Os exames laboratoriais e complementares mais adequados para avaliação de neuropatias são aqueles para diagnóstico/acompanhamento de diabetes.33 Para avaliação de neuropatia secundária à hanseníase, inicia‐se pela busca de áreas com alteração de sensibilidade na pele que podem ser coincidentes ou não com lesões máculo‐hipocrômicas ou placas eritêmato‐infiltradas, exame de palpação dos nervos periféricos que podem apresentar assimetrias e/ou alterações focais quanto ao espessamento, dor e choque. Pode‐se lançar mão da ultrassonografia de nervos periféricos que demonstra espessamentos assimétricos ou focais principalmente nos nervos ulnares,35 enquanto no diabetes mellitus a palpação de nervos é indolor, podendo haver espessamentos simétricos e não focais.35,36
A eletroneuromiografia se torna importante para o diagnóstico diferencial: padrão polineuropático simétrico e difuso no diabetes mellitus; padrão de mononeuropatia múltipla assimétrica e focal na hanseníase. Tais exames contribuem para o diagnóstico e o acompanhamento da neuropatia em questão.37
Manejo específicoO tratamento deve se iniciar com a prevenção. Inspeção diária dos pés, limpeza e secagem dos interdígitos, corte reto das unhas, hidratação, lubrificação (evitar os interdígitos), massagem dos pés, restrição a andar descalço, monitoramento da sensibilidade com monofilamentos, remoção de calosidades, exame dos pulsos e da presença de deformidades nos pés.38,39 Deve‐se orientar o uso de calçados sem costuras internas, de tecidos confortáveis, geralmente um número maior, além de meias sem nós de costuras, evitando qualquer possibilidade de pontos de pressão.
Naqueles pacientes com neuropatia já instalada, a abordagem deve ser multidisciplinar. É importante o tratamento da doença de base, assim como avaliação de sapatos e órteses/palmilhas capazes de evitar o trauma local repetitivo.38 Pacientes com diabetes devem manter controle rigoroso da glicemia; pacientes de hanseníase devem fazer o tratamento habitual e indicado, além de tratar precocemente os quadros reacionais.30 Indivíduos com neuropatia alcoólica ou por outras hipovitaminoses devem receber a reposição de vitaminas de maneira adequada e cessar os hábitos que causam as deficiências.33,38
O apoio fisioterapêutico é importante para a detecção precoce das áreas de riscos, com avaliação funcional para diagnóstico precoce de perdas sensoriais e motoras,40 o que contribui para a promoção do quadro clínico, com práticas de fortalecimento muscular, equilíbrio e propriocepção com vistas à melhora e manutenção da sensibilidade e musculatura do pé.40,41 A indicação de palmilhas, órteses e calçados deve ser individualizada, principalmente quando o pé já apresenta cicatrizes de amputação, o que muda sua biomecânica e o predispõe a maior risco de ulcerações e novas amputações.42 Técnicas manuais e de eletrotermofototerapia também contribuem na cicatrização da lesão e na melhora das cicatrizes.42,43
O tratamento específico inicial das UN é o desbastamento das calosidades, com a retirada desse ponto “natural” de pressão, tanto do centro quanto nas periferias da úlcera já aberta.42–44 Após essa abordagem, usam‐se produtos desbridantes (colagenases, fibrinases, entre outros) caso haja ainda tecido desvitalizado, ou curativos com alginato de cálcio no centro, coberto com hidrocoloide placa, associados a coberturas secundárias que ofereçam diminuição dos pontos de pressão, além de palmilhas e adequação do calçado. As trocas variam conforme o produto usado, desde duas vezes ao dia com colagenase até a cada três dias com alginato de cálcio e hidrocoloide associados. No entanto, a inspeção local deve ser feita diariamente pelos riscos de complicação infecciosa, já que geralmente nesses pacientes os sinalizadores flogísticos clássicos não se apresentam precocemente devido a distúrbios metabólicos sistêmicos e locais
Embora as UN sejam geralmente indolores, elas podem estar associadas a dor neuropática, como no diabetes mellitus em descompensação crônica e na hanseníase, geralmente após tratamento, com recorrentes quadros de neurites reacionais.8 Nos casos desses pacientes, o tratamento de primeira linha é feito com amitriptilina nas doses de 25 a 75 mg/dia ou nortriptilina nas doses de 25 a 150 mg/dia, a última com melhor perfil de segurança. Outras opções seriam a duloxetina nas doses de 30 a 120 mg/dia e venlafaxina nas doses de 150 a 225 mg/dia.28
Também como primeira linha, a gabapentina e a pregabalina são consideradas eficazes na neuropatia diabética; a dose de gabapentina é de até 2.400 mg/dia e da pregabalina, de até 600 mg/dia.28
Na segunda linha de tratamento, podem‐se usar tramadol e opioides. Em dor neuropática aguda ou em exacerbações, podem‐se usar tais medicações como primeira linha. A dose máxima de tramadol é de 400 mg/dia. Pacientes com antecedentes pessoais ou familiares de abuso de substâncias químicas devem ser bem orientados e têm maior probabilidade de mau uso de tais medicações.28
Como terceira linha de tratamento, há o citalopram e a paroxetina, que podem chegar às doses de 40mg/dia do citalopram (em idosos, a dose máxima deve ser 20mg/dia) e de 60mg/dia da paroxetina (em idosos, a dose máxima deve ser 40mg/dia).28 A carbamazepina nas doses de 200 a 600mg/dia, lamotrigina 400mg/dia e valproato até 1.200mg/dia são outras opções descritas.28
Úlcera hipertensiva de MartorellA úlcera hipertensiva de Martorell (UHM) é a causa menos comum e provavelmente subdiagnosticada de úlcera crônica nos membros inferiores.45–47
Características clínicas que auxiliam no diagnósticoCaracteriza‐se clinicamente por uma úlcera fagedênica, necrótica, com halo eritematoso. Apresenta crescimento rápido e é extremamente dolorosa, com sintomatologia desproporcional ao tamanho da úlcera.19,45,47 A dor intensa não melhora com elevação do membro ou repouso. A localização mais comum é a região distal anterolateral da perna,45,48,49 seguida pela região do tendão de Aquiles (15% dos casos).46 As úlceras podem ser bilaterais em aproximadamente metade dos casos e é comum o surgimento de lesões satélites.45,46,48 Os pacientes apresentam, por definição, história de hipertensão arterial sistêmica (HAS) de longa data e mal controlada.50 O diabetes mellitus tipo 2 é a comorbidade associada mais prevalente e ocorre em até 60% dos casos.45–47 História de traumatismo prévio no local do surgimento da úlcera é relatada por metade dos pacientes.45
A UHM foi descrita em pacientes sem sinais de insuficiência arterial ou venosa45,49,50 e os pacientes classicamente apresentam ITB normal.45,47 Entretanto, alguns autores relatam ocorrência concomitante de insuficiência arterial periférica em cerca de 50% dos pacientes,46,47 além de outras condições, como obesidade.51,52
Diagnóstico complementarO diagnóstico da UHM é feito com base nas características clínicas, histologia e exclusão dos diagnósticos diferenciais.53 As úlceras arteriais e venosas podem ser distinguidas pela clínica e exames de imagem complementares.
A biópsia cirúrgica sempre deve ser feita e de preferência se estender até a fáscia.47,48 A biópsia pela técnica de punch pode conduzir a um diagnóstico incorreto e deve ser evitada.46 Os achados histopatológicos mais comuns são arteriosclerose no subcutâneo, calcinose e ocasionalmente hialinose da camada média das arteríolas e hiperplasia da íntima.45,46,48,49 Esses achados não são patognomônicos e podem ocorrer na calcifilaxia. Por esse motivo, todos os pacientes devem ser rastreados para doença renal crônica e alterações no metabolismo do fósforo e cálcio.45,46,48,53
Devido ao crescimento rápido e à borda eritematosa, a UHM é frequentemente confundida com o pioderma gangrenoso. Além do tratamento inadequado com imunossupressores, esse diagnóstico incorreto atrasa o início do desbridamento e outras modalidades de tratamento cirúrgico. O diagnóstico clínico associado à histologia é fundamental para distinção entre as duas doenças, uma vez que o pioderma gangrenoso se apresenta frequentemente como úlcera com bordas violáceas e subminadas e ao exame histopatológico há abundante infiltrado inflamatório neutrofílico.45‐48,53,54
TratamentoO tratamento da UHM pode ser dividido em terapia sistêmica, controle álgico, tratamento cirúrgico, tratamento conservador e medidas preventivas.45 O tratamento adequado da HAS é sempre indicado, porém não é capaz de reverter as alterações teciduais já estabelecidas e atuar efetivamente na cicatrização da úlcera.46,53 Os betabloqueadores não seletivos estão contraindicados.45 O uso de anticoagulantes orais, como inibidores de vitamina K, e antiagregantes plaquetários está indicado.45,53
O controle álgico é sempre desafiador diante da dor excruciante referida pelos pacientes. Analgésicos comuns e opioides devem ser usados.45 Entretanto, o tratamento cirúrgico da UHM é considerado a primeira linha de controle da dor.50
O desbridamento cirúrgico, seguido de enxertos cutâneos de pele parcial, promove alívio álgico importante e acelera a cicatrização. É o tratamento mais efetivo nas úlceras com mais de 3cm de diâmetro.47,50 O período médio de cicatrização pós‐cirúrgica é de duas semanas, contra 15 meses quando se opta pelo tratamento conservador.50 Cerca de metade dos pacientes necessita de apenas um procedimento, enquanto outros podem necessitar de dois ou três enxertos sucessivos.48,53 Vale ressaltar que todas as séries de casos tratados com enxerto cutâneo foram feitas em pacientes com UHM sem doença arterial ou venosa associada. Para pacientes com úlceras mistas, não existem dados que permitam estimar a taxa de sucesso do tratamento. A terapia por pressão negativa pode ser feita após a enxertia como tentativa de aumentar a eficácia do procedimento.45,53
Nos pacientes com dor crônica intensa e refratária às terapias descritas anteriormente, a estimulação elétrica da medula espinal e a simpatectomia lombar são descritas como modalidades terapêuticas possíveis, porém com resultados variáveis e efeitos colaterais potencialmente graves.46,47,49
O tratamento conservador visa a retirar os tecidos desvitalizados, manter a umidade adequada e controlar a carga bacteriana. É a modalidade terapêutica de eleição nos pacientes com úlceras pequenas (< 3 cm) e nas que estão em crescimento.47 A terapia compressiva (25−30 mmHg) deve ser instituída sempre que a dor já estiver controlada e não houver contraindicação detectada pela medida do ITB.45
O tratamento preventivo inclui aprimoramento da terapia anti‐hipertensiva, cessação do tabagismo, cuidados com a pele, como hidratação e prevenção de traumatismos locais.45
Princípios gerais para manejo local das úlceras crônicasIndependentemente da causa da úlcera crônica, o manejo local deve ser pautado no conhecimento de alguns princípios, tais como o conceito TIME, limpeza, desbridamento, curativos e controle de biofilmes.
Conceito TIMEDevido à dificuldade de cicatrização de uma úlcera crônica, tornou‐se necessária uma abordagem sistemática focada na correção dos desequilíbrios.55 As observações e intervenções clínicas relacionadas à preparação do leito de úlceras, baseadas nas iniciais em inglês TIME (tissue − tecido, infection/inflamation − infecção/inflamação, moisture – controle da umidade e edge − borda da ferida), são descritas na tabela 3.56‐58
Conceito TIME
| Causa | Conduta | Resultado | |
|---|---|---|---|
| T: tissue − tecido inviável ou deficiente | MEC defeituosa | Desbridamento (autolítico, cirúrgico, enzimático, biológico ou mecânico) | Restauração da base da ferida e proteínas funcionais da MEC |
| Restos celulares alterando a cicatrização | |||
| Terapia por pressão negativa | |||
| Objetivo da conduta: base da ferida viável | |||
| I: infection/inflamation − infecção e inflamação | Biofilme | Controle do biofilme: antissépticosa, antimicrobianos sistêmicosb | Baixa contagem bacteriana |
| Inflamação prolongada | Inflamação controlada | ||
| Citocinas inflamatórias | Citocinas | ||
| Alta atividade de proteases | Baixa atividade de proteases | ||
| Baixa atividade de fatores de crescimento | Alta atividade de fatores de crescimento | ||
| Objetivo da conduta: equilíbrio bacteriano e controle da inflamação | |||
| M: moisture − alteração do exsudato | Falta do exsudato: retarda a migração de células | Hidratação com hidrogel ou hidrocoloide | Migração celular restauradapor equilíbrio da umidade |
| Excesso: maceração das bordas | Alginato/hidrofibra/espuma | Controle do excesso de líquido | |
| Compressão | Maceração impedida | ||
| Pressão negativa | |||
| Objetivo da conduta: equilíbrio da umidade | |||
| E: edge − borda da Ferida | Não migração de queratinócitos das bordas | Reavaliar causa ou considerar terapias auxiliares: desbridamento, enxertos, agentes biológicos, terapias farmacológicas, outras tecnologiasc | Migração de queratinócitosCélulas responsivasRestauração do perfil apropriado das proteases |
| Anormalidades da MEC | |||
| Atividade de protease anormal | |||
| Objetivo da conduta: avançar a borda da ferida | |||
MEC, matriz extracelular.
Tecidos desvitalizados, corpos estranhos e debris são fatores que impedem a cicatrização das feridas e sua remoção é fundamental para a cura. A limpeza é o passo inicial no tratamento e deve ser feita com produtos não tóxicos sem que haja dano ao tecido viável existente. As úlceras crônicas podem ser limpas com solução fisiológica, água de torneira e poli‐hexanida (poli‐hexametileno de biguanida − PHMB), que é um importante aliado, porém de alto custo.59
- a)
Solução fisiológica a 0,9%: adequada por ser isotônica, ter o mesmo pH plasmático, ser hipoalergênica e não interferir no processo de cicatrização. Porém, insuficiente para limpar na presença de tecido colonizado/infectado.
- b)
Água de torneira: de fácil acesso, porém não superior à solução fisiológica.60
- c)
PHMB: boa eficácia bactericida; antisséptico de baixo risco com excelente tolerância, baixo risco de sensibilização de contato e ação antimicrobiana em lesões agudas ou crônicas infectadas. Sua ação físico‐química previne o desenvolvimento de resistência bacteriana.61 Quando associada ao surfactante betaína, produz efeito de desbridamento autolítico.
A iodopovidona é um conhecido antisséptico, porém seu uso no tratamento ou na prevenção de infecção em úlceras é discutível, pois pode causar alergia, ter baixa penetração e efeito tóxico sobre as células, perturbando a regeneração tecidual. Entretanto, revisão sistemática de estudos clínicos randomizados62 mostrou que o iodo não prolongou nem reduziu o tempo de cicatrização de úlceras crônicas comparado com outros antissépticos ou coberturas.
Soluções como clorexidina, ácido acético, permanganato de potássio e solução de Dakin, embora seguros na pele intacta, podem ser tóxicos sobre o tecido de granulação por prolongar a resposta inflamatória aguda e retardar a produção de colágeno; portanto, não são recomendadas para úlceras crônicas.
Métodos de desbridamentoAs anormalidades teciduais das feridas crônicas desencadeiam acúmulo de tecidos desvitalizados e necróticos. O desbridamento regular é necessário para reduzir a necrose e alcançar um tecido de granulação saudável.63,64
O desbridamento regular auxilia a cicatrização pela remoção do biofilme, melhora a biodistribuição dos antimicrobianos e evita a formação de novo biofilme.65
Desbridamento, por definição, é todo e qualquer método de remoção de tecido desvitalizado, necrótico, infectado, fibrinoso ou que contenha material estranho de uma ferida.66 Os principais métodos são:
- a)
Cirúrgico:
- ‐
Desbridamento cirúrgico propriamente dito: feito em ambiente cirúrgico sob anestesia e indicado para extensas áreas de tecido desvitalizado e/ou necrótico ou celulite extensa, osso infectado ou sepse não responsivos às outras técnicas; técnica rápida com riscos inerentes de sangramento e bacteremia transitória, além de danos a estruturas como nervos e tendões; exige pessoal médico treinado e o custo é mais elevado.
- ‐
Desbridamento cirúrgico do tipo conservador: feito à beira do leito, tem por objetivo a remoção de tecido desvitalizado ou de material estranho dentro ou ao redor da ferida, sob anestesia local, com bisturi, tesoura ou cureta; técnica considerada menos agressiva e menos seletiva quando comparada à cirúrgica, porém mais rápida, com os riscos semelhantes de dor e sangramento no pós‐operatório. Anestesia é recomendada para minimizar o desconforto, podendo ser tópica ou injetável.
- b)
Mecânico:
- ‐
Wet‐to‐dry: aplicação de gaze umedecida com soro fisiológico até que seque e fique aderida ao leito e por fim retirada por tração, trazendo junto o tecido desvitalizado. É considerado método de baixo custo, lento, não seletivo e doloroso.
- ‐
Hidroterapia: usa‐se a pressão da água, sob a forma de jato, direcionado sobre a superfície da lesão para retirar o tecido desvitalizado. Cuidado especial com úlceras isquêmicas.
- c)
Autolítico: técnica altamente seletiva, feita por meio dos curativos hidrogéis e hidrolocoides. Atua pela retenção do exsudato da ferida que forma coleção de enzimas proteolíticas endógenas produzidas por macrófagos, como colagenases, elastases, mieloperoxidases e metaloproteinases, cujo objetivo é liquefazer e separar os tecidos desvitalizados do tecido saudável. Essa técnica pode causar maceração perilesional, requer treinamento clínico mínimo, é indolor e de resposta lenta. Para que seja aplicada, é necessário haver um mínimo de exsudato. Contraindicada nas úlceras colonizadas criticamente, infectadas e isquêmicas.
- d)
Enzimático: emprega substância tópica com enzima exógena capaz de digerir o tecido desvitalizado. Necessita de trocas diárias. No Brasil, existem três produtos disponíveis: papaína, colagenase e fibrinolisina/DNase (tabela 4).67–71
Tabela 4.Características das terapias tópicas com ação desbridante
Tipos Indicações Contraindicações Instruções de uso Papaína:68 enzimas proteolíticas do mamão; ação antibacteriana in vitro; estimula a granulação; desbridamento enzimático não seletivo Quaisquer tipos de úlceras: com ou sem biofilme; com volume variável de exsudato; 2% a 4% lesões em fase de granulação com exsudato variável; 6% lesões com necrose HipersensibilidadeMaceraçãoNão colocar sobre fáscia, cartilagem, tendão ou osso Troca diáriaAplicação local com gaze embebida da solução Colagenase:69 formada pela clostridiopeptidade A; pode conter ou não o cloranfenicol; degrada seletivamente o colágeno nativo da ferida Desbridamento enzimático seletivo seguro sobre fáscia, cartilagem, tendão e osso; quaisquer tipos de úlceras Cicatrização por primeira intenção Troca diária Alergia Aplicar fina camada e cobrir com curativo secundário Fibrinolisina:70 fibrinolisina, desoxiribonuclease e cloranfenicol; desbridamento enzimático Desbridamento enzimático seletivo seguro sobre fáscia, cartilagem, tendão e osso; quaisquer tipos de úlceras Cicatrização por primeira intenção Troca diária Alergia Aplicar fina camada e cobrir com curativo secundário - e)
Biológico (larvas): usa a larva Lucilia sericata, porém poucos estudos comprovam sua eficácia para o desbridamento de UV.
Os métodos mais usados na prática clínica são o desbridamento cirúrgico, enzimático e autolítico.
Controle do biofilmeBiofilme é uma comunidade estruturada de colônias de células microbianas envoltas numa matriz polimérica e aderidas a superfícies (naturais ou artificiais) ou a eles próprios. São heterogêneas, dinâmicas, mantêm uma diversidade genética e expressão gênica variáveis (fenótipo) e são capazes de criar ambientes e defesas que podem produzir uma inflamação crônica e atraso da cicatrização. Essas colônias desenvolvem‐se e protegem‐se por meio da produção de substâncias poliméricas extracelulares que lhes conferem integridade estrutural e as protegem contra agentes externos e, por isso, caracterizam‐se pela resistência a agentes antimicrobianos, antissépticos e defesas do sistema imune do hospedeiro. São compostos, comumente, por diversas espécies de agentes microbianos como bactérias, fungos e vírus.72
Há evidências crescentes de que os biofilmes estão presentes na maioria, senão em todas as úlceras crônicas não cicatrizadas. Em recente metanálise de estudos in vivo, destaca‐se que pelo menos 78% das úlceras crônicas os contêm.73
É fundamental fazer a diferenciação de úlceras apenas com colonização crítica ou infecção superficial (com biofilme) daquelas com infecção mais profunda que leva a erisipelas, celulites ou linfangites.74 São sinais e sintomas que indicam infecção do tecido adjacente à úlcera e necessitam de introdução de antibiótico sistêmico: sinais gerais, como mal‐estar e perda de apetite, e sinais locais, como aumento de exsudato, retardo na cicatrização, tumefação na base da ferida, dor persistente, tecido de granulação friável, descoloração do leito da ferida, focos de abscesso e odor fétido. Aumento na dor e no tamanho da ferida são provavelmente os dois preditores mais úteis.58
Exames bacteriológicos com swabs não são indicados para fazer essa diferenciação, pois identificam qualitativamente a presença de bactérias, mas não conseguem determinar a quantidade delas– portanto, falham em diferenciar úlceras simplesmente colonizadas das com infecção profunda. Quando há infecção associada e se deseja identificar a bactéria para direcionar o tratamento, devem ser feitas biópsias da base da úlcera para cultura do fragmento após lavagem exaustiva do leito com soro fisiológico 0,9%.75
Medidas sugeridas para o controle do biofilme:76
- a.
Desbridamento: é uma das estratégias mais importantes no tratamento dos biofilmes, mas não os remove completamente e, portanto, não pode ser usado isoladamente.
- b.
Agentes antissépticos, lavagem ou irrigação terapêutica devem ser usados em conjunto com métodos de desbridamento para promover reduções bacterianas e suprimir seu redesenvolvimento.77 Ao considerar antissépticos tópicos, são preferidos aqueles que apresentem propriedades antibiofilme e com menor capacidade de induzir citotoxicidade ao tecido sadio. É importante destacar que antibióticos tópicos como neomicina, bacitracina, mupirocina e sulfadiazina de prata não são recomendadas para tratamento de úlceras crônicas.
- c.
As terapias tópicas antibiofilmes estão descritas na tabela 5, com destaque para o cadexômero de iodo, PHMB e cobertura que contenha prata.78,79
Tabela 5.Características das terapias tópicas recomendadas para combate do biofilme
Tipos Indicações Contraindicações Instruções de uso Cadexômero de iodo 9%: 78,79 contém 0,9% de iodo; ação antimicrobiana rompendo membrana lipídica e inibindo síntese proteica bacteriana; não tóxico para fibroblastos; o iodo é liberado à medida que o exsudato é absorvido Alta capacidade para absorver exsudato; cada grama absorve 3mL do exsudato; espessura total/parcial; lesões colonizadas criticamente/infectadas; MRSAa Alergia ao iodoTireoidite de HashimotoDoença de Graves Troca a cada dois a três diasTroca quando a cor muda de castanho para amarelo‐acinzentado Poli‐hexametileno de biguanida:79 amplo espectro bacteriano; sua estrutura positiva liga‐se às cargas negativas da membrana celular, rompendo sua integridade; ativo no biofilme; antisséptico; não tóxico; não irritante; ativo contra MRSAa, VREb e fungos Reduz o biofilme bacteriano Nenhuma Variável dependendo do protocolo Coberturas e tópicos contendo prata:79 ação antisséptica, anti‐inflamatória e de largo espectro antibacteriano; bloqueia a respiração celular bacteriana; destrói membranas bacterianas; desnatura RNA e DNA bacterianos; ativo contra MRSAa, VREb e fungos Reduz biofilme bacteriano Alergia à prataUsar com cautela em úlceras de diabéticos devido ao efeito citotóxico aos fibroblastos O método de liberação dos íons de prata varia de acordo com o produto Troca é variável dependendo do protocolo - d.
As estratégias antibiofilme devem ser usadas até que o leito da ferida esteja visivelmente limpo, exiba tecido de granulação saudável e/ou em uma trajetória de cicatrização.
- e.
Antibióticos sistêmicos não são capazes de erradicar o biofilme de uma ferida. Portanto, sua administração deve ser considerada com cautela, com o objetivo de atacar bactérias planctônicas (de superfície), infecção aguda e prevenção de infecções sistêmicas associadas.
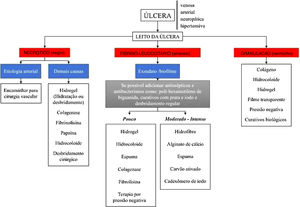
Na tabela 6 e no fluxograma da figura 4 há informações sobre os principais curativos, tais como espumas, hidrogéis, alginato de cálcio, carvão ativado/coberturas com prata, hidrocoloides, filmes transparentes, bota de Unna, hidrofibra e colágeno. Suas indicações também são descritas e devem ser empregadas conforme as características das úlceras.79–86
Características dos principais curativos
| Tipos | Indicações | Contraindicações | Instruções de uso |
|---|---|---|---|
| Espuma:79,80 poliuretano; absorção do exsudato; manutenção de meio úmido; propriedades hidrofílicas; troca indolor/ atraumática | Espessura total/parcial | Queimaduras de 3° grau | Curativo primário/secundárioa |
| Exsudato moderado/ alto | Úlceras isquêmicas com escara na base | ||
| Reduz pressão e fricção | Leito seco/necrótico | Depende do volume de exsudato (um a sete dias) | |
| Protege a pele friável periúlcera | Úlceras com fístulas | ||
| Hidrogel:79,81 polímeros reticulados hidrofílicos com 80% a 90% de água; não aderentes; desbridamento autolítico; absorve mínimas quantidades de exsudato | Espessura total/parcial | Queimaduras de 3° grau | Aplicar na base da úlcera e cobrir com curativo secundário |
| Lesões secas com mínimo exsudato | Moderado/alto exsudato | ||
| Úlceras com colonização crítica e infecção | Uso diário | ||
| Não usar como preenchedor de feridas | |||
| Alginato de cálcio:79,82 derivado de algas marinhas; absorção de exsdudato; formação de ambiente úmido por formação de gel (sais de cálcio e sódio + exsudato); propriedades hemostáticas; desbridamento autolítico; não aderente devido à formação de gel | Moderado/alto nível de exsudato | Leito seco/necrótico | Fixar com curativo secundário |
| Queimaduras de 3° grau | |||
| Espessura total/parcial | Mínimo exsudato | Quando houver saturação do curativo (um a sete dias) | |
| Aplicado em superfícies e cavidades | |||
| Carvão ativado/ prata:82 dupla camada de fibras; externa: carvão; interna: prata; absorção de exsudato; carvão: adsorção de microrganismos; prata: ação bactericida | Úlceras crônicas infectadas e exsudativas | Úlceras limpas, em fase de granulação e não infectadas | Alguns curativos de carvão não podem ser cortados |
| Fixar com curativo secundário | |||
| Não utilizar sobre fáscias, tendões e ossos | Troca depende da saturação (um a sete dias) | ||
| Hidrocoloides:79,83 contém uma camada autoadesiva interna e um agente formador de gel como gelatina ou CMC; camada interna de hidrocoloide em espuma ou filme; aumenta sua espessura em contato com exsudato; desbridamento autolítico; forma barreira contra patógenos | Espessura total/parcial | Queimaduras de 3° grau | Aplicação direta |
| Mínimo a moderado nível de exsudato | Infecção | Borda adesiva | |
| Escaras | Borda de segurança de 2,5 a 5 cm | ||
| Leito com granulação e necróticos | |||
| Troca depende do nível de exsudato (três a cinco dias) | |||
| Não precisa de curativo secundário | |||
| Filmes transparentes:84 CMC em forma de filme; assépticos; criação de meio úmido; retenção de exsudato | Espessura total/parcial | Alto nível de exsudato | Borda de segurança de 2,5cm no mínimo |
| Curativo secundário | |||
| Abrasões/áreas doadoras de enxertos | |||
| Mínimo a moderado nível de exsudato | |||
| Bota de Unna:85 óxido de zinco a 10% + gomas sobre tecido de algodão em faixa; ação compressiva não elástica; estabilização da pressão hidrostática; aumento da resistência às infecções; criação de meio úmido | Úlceras de etiologia venosa | Úlceras de origem isquêmica | Preparo prévio inclui posição de Trendelemburg por 6 a 8 horas para diminuir edemas |
| Envolver o membro no sentido tornozelo‐joelho | |||
| Hidrofibra:79,83 CMC em fibra com ou sem prata; absorção de muito exsudato; forma substância gelatinosa hidrofílica; propicia ambiente úmido; não aderente; facilita desbridamento autolítico, granulação e epitelização | Espessura total/parcial | Lesões secas ou com pouco volume de exsudato | Fixar com curativo secundário |
| Moderado/alto exsudato | Troca conforme saturação (um a dois dias) | ||
| Colágeno:79,86 fonte bovina, porcina ou ovina; disponível em gel, fitas ou pó; bioabsorvível; quimiotático para as células envolvidas; inativa MMP, elastase e diminui o nível de mediadores inflamatórios; estimula colágeno endógeno; propriedades bacteriostáticas in vitro; algumas versões impregnadas com prata; aumenta a taxa de epitelização | Espessura total/parcial | Alergia ao tecido de origem | Aplicar diretamente sobre o leito e cobrir com curativo secundário |
| Mínimo/moderado volume de exsudato | |||
| Lesões não infectadas | Troca depende do nível de exsudato | ||
Curativo primário é o primeiro em contato direto com o leito da úlcera.
Curativo secundário: filmes transparentes ou tecidos tipo gaze ou faixa de crepe.
CMC, carboximetilcelulose; MMP, metaloproteinases.
Outros tratamentos promissores, tais como estimulação elétrica, terapia com pressão negativa, oxigenioterapia hiperbárica, ultrassom e laserterapia de baixa intensidade, têm sido usados como coadjuvantes no tratamento das úlceras crônicas, embora, de acordo com as respectivas revisões sistemáticas, necessitem de mais estudos que atestem sua efetividade.24,87–90
Considerações finaisAs úlceras venosas, arteriais, neuropáticas e hipertensivas são frequentes, com prevalência especialmente maior na população idosa. O diagnóstico correto dessas condições e o tratamento adequado, baseado nas melhores evidências científicas, são fundamentais para diminuir os impactos negativos sociais, econômicos e na qualidade de vida dos pacientes acometidos.
Na tabela 7, há um resumo das principais causas de úlceras crônicas dos membros inferiores, com os pontos‐chave no diagnóstico e tratamento.
Pontos‐chave no diagnóstico e tratamento das principais causas de úlceras cutâneas crônicas dos membros inferiores
| Etiologia da úlcera | Diagnóstico | Tratamento clínico |
|---|---|---|
| Venosa | Clínico: úlcera na porção distal da perna, edema, dermatite ocre, lipodermatoesclerose e varizes | Terapia compressiva (faixas e meias elásticas alta compressão) |
| Pulsos distais presentes (tibial posterior e pedioso) | Limpeza, desbridamento e curativos | |
| ITB entre 0,9 e 1,2 | Drogas hemorreológicas (pentoxifilina) e flavonoides (diosmina) | |
| Mapeamento duplex venoso: avalia o sistema venoso superficial, perfurantes e profundo | Medidas antiestase: repouso com membros elevados, caminhadas | |
| Arterial | Clínico: úlceras muito dolorosas, principalmente com a perna elevada, em pacientes com história de claudicação | Controle dos fatores de riscos (tabagismo, redução dos lipídeos séricos, controle da HAS, DM) |
| Pulsos periféricos ausentes | Antiagregante plaquetário | |
| ITB <0,9 (valor <0,5 indica doença arterial mais avançada) | Cilostasol | |
| TcPO2 <40 (hipóxia capaz de comprometer a cicatrização) e <30 (isquemia crítica) | Limpeza e curativos (evitar desbridamento cirúrgico) | |
| Eco‐Doppler arterial | Oxigenioterapia | |
| Neuropática | Clínico: úlcera em pacientes com fator de risco para neuropatia (p.ex., DM, hanseníase e etilismo), preferencialmente na região plantar e com bordas calosas | Controle da doença de base (DM, hanseníase e etilismo) |
| Diminuição da carga plantar: sapatos e órteses para evitar traumas repetitivos | ||
| Apoio fisioterapêutico | ||
| Pulsos distais normais, diminuídos ou ausentes (este último quando associada a doença arterial) | Eletrotermofototerapia | |
| Desbastamento das bordas calosas das úlceras e agentes desbridantes | ||
| Hipertensiva | Clínico: úlceras necróticas e dolorosas em pacientes com HAS grave e mal controlada | Controle da HAS (contraindicação para uso de betabloqueadores não seletivos) |
| Anticoagulantes orais: inibidores de vitamina K e antiagregantes plaquetários | ||
| Pulsos periféricos presentes | ||
| ITB normal (> 0,9) | Controle da dor: analgésicos (opioides) | |
| Achados histopatológicos (arteriosclerose e calcinose) | Desbridamento cirúrgico e enxertos cutâneos | |
| Excluir calcifilaxia: rastreados para doença renal crônica e alterações do metabolismo do fósforo e cálcio | Limpeza e curativos |
DM, diabetes mellitus; HAS, hipertensão arterial sistêmica; ITB, índice tornozelo‐braço; TcPO2, tensão transcutânea de oxigênio.
Este consenso abordou o manejo diagnóstico e terapêutico das úlceras crônicas de membros inferiores de causas mais comuns, com base em evidências científicas e na experiência de especialistas, para auxiliar dermatologistas e outros profissionais de saúde, de modo a beneficiar o maior número de pacientes com esse agravo.
Suporte financeiroNenhum.
Contribuição dos autoresLuciana Patricia Fernandes Abbade: Elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados.
Marco Andrey Cipriani Frade: Elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados.
José Roberto Pereira Pegas: Elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados.
Paula Dadalti‐Granja: Elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados.
Lucas Campos Garcia: Elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados.
Carlos Eduardo Fonseca Parenti: Elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados.
Conflitos de interesseNenhum.
Como citar este artigo: Abbade LPF, Frade MAC, Pegas JRP, Dadalti‐Granja P, Garcia LC, Bueno Filho R, Parenti CEF. Consensus on the diagnosis and management of chronic leg ulcers ‐ Brazilian Society of Dermatology. An Bras Dermatol. 2020;95:1–18.
Trabalho realizado na Sociedade Brasileira de Dermatologia, Rio de Janeiro, RJ, Brasil.