A dermatite das mãos (DM) é doença inflamatória cutânea prevalente com impacto socioeconômico significante.
ObjetivosCaracterizar a população de pacientes com DM monitorados no Departamento de Dermatologia de hospital terciário.
MétodosFoi realizado estudo transversal, retrospectivo e descritivo por meio da análise de prontuários de pacientes com DM atendidos no Ambulatório de Alergia do Departamento de Dermatologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, entre 1° de março de 2016 e 31 de agosto de 2022.
ResultadosDos 175 pacientes, 73,3% eram mulheres, e a média de idade de início do quadro foi de 41,7 anos. Houve associação estatisticamente significante entre as categorias ocupacionais e a presença de dermatite ocupacional. Os casos foram classificados como dermatite de contato irritante (49,7%), dermatite de contato alérgica (57,1%) e DM vesicular endógena (3,4%). Foi observada frequência estatisticamente significante maior de positividade dos testes de contato para metilcloroisotiazolinona e metilisotiazolinona (MCI/MI) e sulfato de níquel nas pacientes femininas e para bicromato de potássio e carba mix nos masculinos. O DLQI foi avaliado em 77 pacientes, e o escore médio foi de 7,8 pontos.
Limitações do estudoAs limitações incluem a coleta de dados em prontuários médicos, que apresentavam falta de algumas informações. Além disso, por se tratar de estudo transversal, não foi possível avaliar relações de causa e efeito entre as variáveis.
ConclusõesOs presentes dados reforçam a importância dos testes de contato na investigação da DM e destacam as altas taxas de sensibilidade a MCI/MI e ao sulfato de níquel em mulheres brasileiras e ao bicromato de potássio e carba mix em homens brasileiros.
A dermatite das mãos (DM) é doença inflamatória cutânea que geralmente começa na terceira década de vida,1 com prevalência ao longo da vida de 14,5% na população geral e taxa de incidência combinada de 7,3 casos/1000 pessoas‐ano.1 A condição é responsável por mais de 80% de todas as dermatites ocupacionais.2,3
Os subtipos de eczema exógeno da mão incluem dermatite de contato irritativa (DCI) e dermatite de contato alérgica (DCA).3 O primeiro consiste em reação cutânea inespecífica ao contato com produto químico tóxico ou irritante, que pode ocorrer já na primeira exposição.2–4 Por outro lado, a DCA é reação imune tardia do tipo IV ao contato com alérgeno em indivíduo sensibilizado.5 Seu diagnóstico é confirmado quando há reação positiva do teste de contato à substância e exposição relevante, documentada ou suspeita, à mesma.3–5
A dermatite vesicular endógena das mãos, anteriormente conhecida como pompholyx ou eczema disidrótico, é forma de doença endógena que apresenta etiologia pouco compreendida.3 Manifesta‐se com erupções vesiculares recorrentes nas mãos, geralmente simétricas e pruriginosas, na ausência de alergia de contato relevante ou irritantes que possam causar DM.2,3,5
Como o eczema das mãos tende a ser multifatorial, geralmente não é possível identificar e eliminar o fator causador para curar a condição.4,6 Além das medidas comportamentais, o tratamento envolve opções tópicas e sistêmicas, dependendo da gravidade da doença,7 e deve ser iniciado o mais cedo possível, uma vez que a resistência ao tratamento tópico é comumente observada na doença crônica.4,6
Em geral, o prognóstico para a condição é ruim.3 Em um seguimento de 15 anos de eczema das mãos, 44% dos pacientes relataram sintomas durante o ano anterior e 12% relataram sintomas contínuos durante todo o período de seguimento.8 Em relação à doença ocupacional, outra investigação constatou que apenas 19,3% dos pacientes relataram remissão completa do eczema após cinco anos.9
A DM é doença altamente prevalente, com impacto físico, psicológico, social e econômico negativo.6,10,11 A doença gera custos diretos e indiretos do tratamento em virtude das horas de trabalho perdidas.3,12
O presente estudo teve como objetivo caracterizar a população de DM atendida no Serviço de Dermatologia de um hospital terciário de São Paulo, Brasil. Foram coletados dados epidemiológicos e clínicos de pacientes com DM; os subtipos da doença e os resultados de testes de contato são descritos.
MétodosDesenho e sujeitos do estudoFoi realizado estudo transversal, retrospectivo e descritivo, por meio da análise dos prontuários de pacientes com DM, monitorados no Ambulatório de Alergia do Departamento de Dermatologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC‐FMUSP). O comitê de ética local aprovou a investigação (número do protocolo de aprovação: CAAE 58151222.0.0000.0068).
Foram incluídos nas análises pacientes com DM monitorados entre 1° de março de 2016 e 31 de agosto de 2022. O diagnóstico de DM foi clinicamente estabelecido, excluindo diagnósticos diferenciais, e foi apoiado por exames complementares, se aplicável. Os critérios de exclusão incluíram pacientes que não apresentavam DM, pacientes com lesões eczematosas em outros locais que não mãos e pés, aqueles que não realizaram o teste de contato ou cujo teste apresentou resultados inconclusivos, além dos pacientes com prontuários incompletos.
Avaliações de prontuários médicosOs prontuários dos pacientes foram avaliados para obtenção dos seguintes dados: idade de início da DM; idade da primeira consulta no ambulatório; gênero; ocupação; tabagismo; diagnóstico de dermatite atópica (DA) de acordo com os critérios de Hanifin e Rajka;13 outras comorbidades; subtipo de DM e suas características ao exame dermatológico; resultados dos testes de contato; e tratamentos prescritos durante o seguimento.
Além disso, os escores do Dermatology Quality of Life Index (DLQI) foram coletados dos prontuários, de acordo com o questionário aplicado em até 30 dias após a primeira visita do paciente ao ambulatório.14 Hongbo et al. propuseram o seguinte sistema de faixas para o escore DLQI: 0‐1: nenhum efeito na qualidade de vida (QV) do paciente; 2‐5: efeito pequeno; 6‐10: efeito moderado; 11‐20: efeito muito grande; e 21‐30: efeito extremamente grande na QV do paciente.15
O eczema ocupacional das mãos é doença inflamatória da pele das mãos causada ou agravada pela exposição ocupacional.12 Neste estudo, a dermatite de contato alérgica ocupacional foi identificada quando o paciente apresentou resultado positivo no teste de contato para exposição ocupacional.12 Por outro lado, dermatite de contato irritativa ocupacional foi definida quando não houve resultados positivos no teste de contato para exposição ocupacional, mas houve exposição ocupacional relevante para irritantes.12
Testes de contatoOs testes de contato seguiram as recomendações do Grupo Brasileiro de Estudos sobre Dermatite de Contato.16 As 30 substâncias da bateria padrão brasileira (fornecidas pela Endo‐Derme Formulas Magistrais Ltda, São Paulo, Brasil) foram padronizadas, posicionadas nos recipientes e aplicadas, preferencialmente, na região dorsal superior do paciente.15 De acordo com o histórico de exposição, também foi aplicada a bateria de cosméticos (fornecida pela Endo‐Derme Formulas Magistrais Ltda, São Paulo, Brasil).16
Os testes foram removidos 48 horas após a aplicação para a primeira leitura (D2). A segunda leitura foi realizada 96 horas após a aplicação dos testes (D4). Os resultados foram interpretados de acordo com a manifestação clínica no local do teste: negativo (−); duvidoso (?); reação fraca (+); reação forte (++); e reação muito forte (+++).17 O teste foi considerado sugestivo de sensibilização pela substância quando houve resultado (++) ou (+++) no D4.17 Entretanto, em caso de diminuição da positividade entre D2 e D4, o teste foi considerado negativo, sugestivo de irritação primária.16 Resultado positivo foi considerado relevante quando houve exposição documentada ou suspeita à substância.3–5
Análise estatísticaAs variáveis qualitativas e quantitativas foram analisadas por meio de frequências absolutas e relativas e pela média, mediana, desvio padrão, valores mínimos e máximos, percentis 25 e 75 (variáveis quantitativas). A normalidade dos dados foi avaliada pelo teste de Kolmogorov‐Smirnov. A comparação entre dois grupos independentes foi realizada pelo teste t de Student (dados de distribuição normal) e pelo teste de Mann‐Whitney (dados sem distribuição normal), enquanto a comparação entre três grupos foi avaliada pelo teste de Kruskal‐Wallis. A associação entre as variáveis qualitativas foi realizada pelo teste Qui‐Quadrado de Pearson ou teste exato de Fisher. Os dados foram analisados pelo software SPSS for Windows v.25, adotando‐se nível de significância de 5%.
ResultadosDurante o período investigado, 188 pacientes com DM foram atendidos no Ambulatório de Alergia do Departamento de Dermatologia do HC‐FMUSP. Após a aplicação dos critérios de exclusão, 175 pacientes foram incluídos no estudo.
Dentre os pacientes incluídos, 129 (73,7%) eram do gênero feminino. A média de idade no início das manifestações clínicas foi de 41,7 anos (variação de 2,9 a 74,2), e a média de idade no início do seguimento ambulatorial foi de 45,5 anos (variação de 13,8 a 75,5). O tempo médio entre o início dos sintomas e o início do seguimento ambulatorial foi de 46,0 meses (variação de 0 a 360).
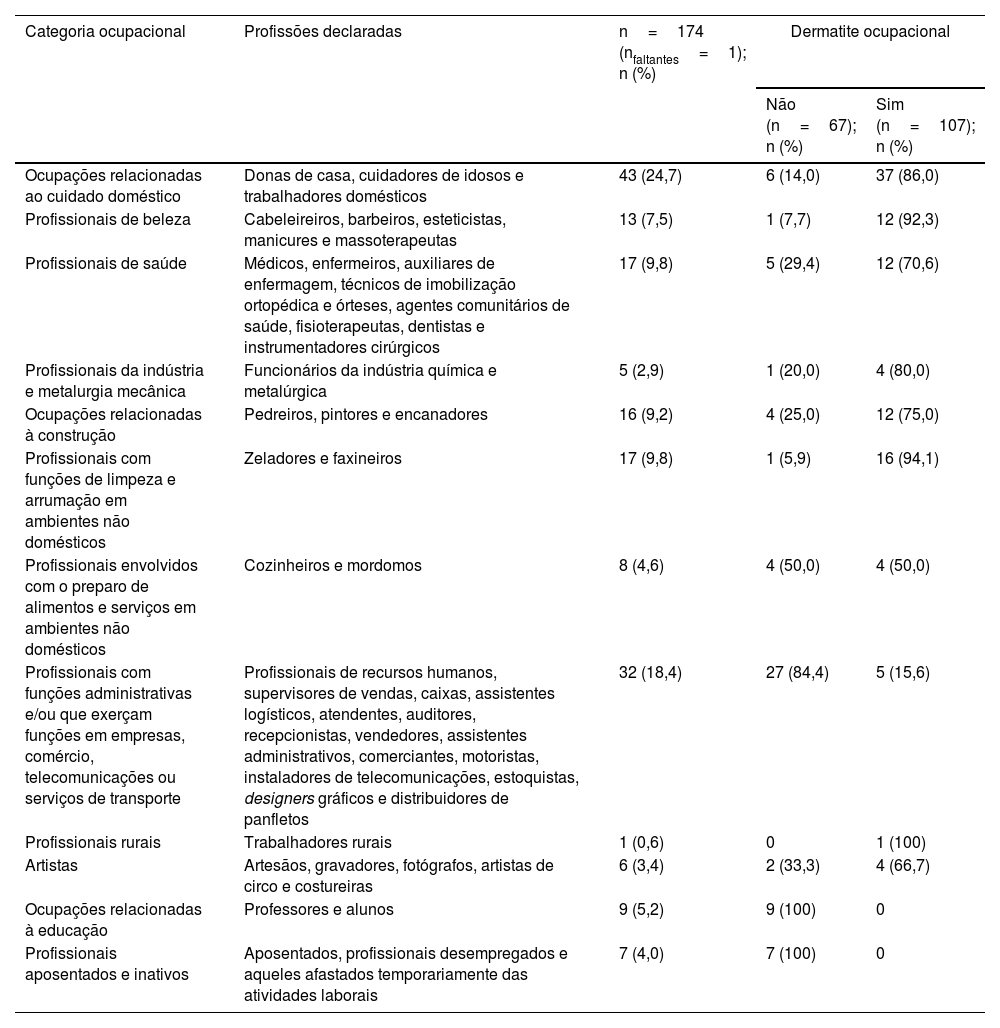
As ocupações declaradas foram agrupadas em categorias. A categoria ocupacional mais frequente foi a de cuidados domésticos (tabela 1). Na amostra, 107 pacientes (61,1%) foram classificados como portadores de doença ocupacional.
Ocupações dos participantes do estudo agrupadas em categorias, Departamento de Dermatologia do HC‐FMUSP, março de 2016 a agosto de 2022
| Categoria ocupacional | Profissões declaradas | n=174 (nfaltantes=1); n (%) | Dermatite ocupacional | |
|---|---|---|---|---|
| Não (n=67); n (%) | Sim (n=107); n (%) | |||
| Ocupações relacionadas ao cuidado doméstico | Donas de casa, cuidadores de idosos e trabalhadores domésticos | 43 (24,7) | 6 (14,0) | 37 (86,0) |
| Profissionais de beleza | Cabeleireiros, barbeiros, esteticistas, manicures e massoterapeutas | 13 (7,5) | 1 (7,7) | 12 (92,3) |
| Profissionais de saúde | Médicos, enfermeiros, auxiliares de enfermagem, técnicos de imobilização ortopédica e órteses, agentes comunitários de saúde, fisioterapeutas, dentistas e instrumentadores cirúrgicos | 17 (9,8) | 5 (29,4) | 12 (70,6) |
| Profissionais da indústria e metalurgia mecânica | Funcionários da indústria química e metalúrgica | 5 (2,9) | 1 (20,0) | 4 (80,0) |
| Ocupações relacionadas à construção | Pedreiros, pintores e encanadores | 16 (9,2) | 4 (25,0) | 12 (75,0) |
| Profissionais com funções de limpeza e arrumação em ambientes não domésticos | Zeladores e faxineiros | 17 (9,8) | 1 (5,9) | 16 (94,1) |
| Profissionais envolvidos com o preparo de alimentos e serviços em ambientes não domésticos | Cozinheiros e mordomos | 8 (4,6) | 4 (50,0) | 4 (50,0) |
| Profissionais com funções administrativas e/ou que exerçam funções em empresas, comércio, telecomunicações ou serviços de transporte | Profissionais de recursos humanos, supervisores de vendas, caixas, assistentes logísticos, atendentes, auditores, recepcionistas, vendedores, assistentes administrativos, comerciantes, motoristas, instaladores de telecomunicações, estoquistas, designers gráficos e distribuidores de panfletos | 32 (18,4) | 27 (84,4) | 5 (15,6) |
| Profissionais rurais | Trabalhadores rurais | 1 (0,6) | 0 | 1 (100) |
| Artistas | Artesãos, gravadores, fotógrafos, artistas de circo e costureiras | 6 (3,4) | 2 (33,3) | 4 (66,7) |
| Ocupações relacionadas à educação | Professores e alunos | 9 (5,2) | 9 (100) | 0 |
| Profissionais aposentados e inativos | Aposentados, profissionais desempregados e aqueles afastados temporariamente das atividades laborais | 7 (4,0) | 7 (100) | 0 |
HC‐FMUSP, Hospital das Clínicas, Faculdade de Medicina, Universidade de São Paulo.
Houve associação estatisticamente significante entre as categorias de ocupação e a DM como dermatite ocupacional (p<0,001). Como demonstrado na tabela 1, a maior prevalência de doença ocupacional foi observada em profissionais com funções de limpeza e arrumação em ambientes não domésticos (n = 16; 94,1%), profissionais de cuidados de beleza (n = 12; 92,3%) e ocupações relacionadas a cuidados domésticos (n=37; 86,0%).
Em relação ao hábito de fumar, 72% (n=103; n total=143) nunca fumaram, 13,3% pararam de fumar antes de iniciar o seguimento no ambulatório e 14,7% eram fumantes ativos.
Na amostra, 12 pacientes (6,9%) apresentavam DA, 18 (10,3%) apresentavam diagnóstico de transtornos psiquiátricos (depressão, ansiedade e esquizofrenia) e 21 (12,0%) tinham asma ou rinite alérgica.
De acordo com as manifestações clínicas, os pacientes foram divididos em dois grupos: dermatite disidrosiforme (apresentação predominante com vesículas) e dermatite não disidrosiforme. No primeiro grupo foram incluídos 74 pacientes (42,3%), e no outro, 101 participantes (57,7%). Lesões nas palmas e dorso das mãos estavam presentes em 75,4% (n=132) e 43,1% (n=75) dos pacientes, respectivamente; 26,9% dos pacientes do estudo (n=47) apresentavam lesões em ambas os locais. Além disso, 36,0% (n=63) dos pacientes manifestaram lesões nos pés.
Trinta e três pacientes com DM (18,9%) foram submetidos a exame anatomopatológico, cujos resultados apoiaram o diagnóstico de eczema. Cento e vinte e seis pacientes (72,0%) tiveram teste de contato positivo, dos quais 100 foram considerados relevantes. Assim, 57,1% dos pacientes do estudo apresentaram teste de contato positivo e relevante, enquanto 14,9% apresentaram resultado positivo irrelevante e 28,0% tiveram teste de contato negativo.
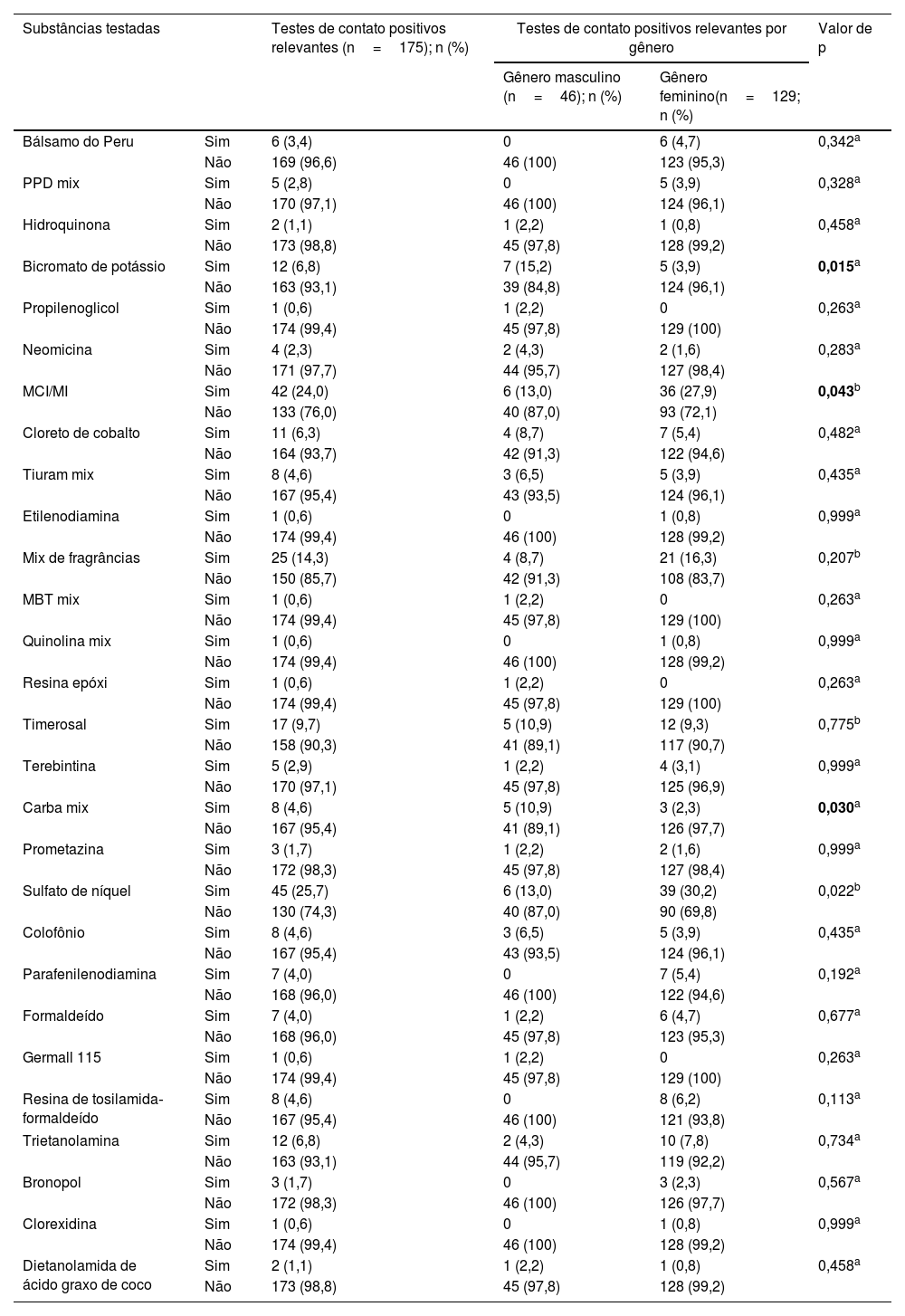
Com base nos resultados dos testes de contato e nas manifestações clínicas, os pacientes foram classificados em DCI (n=69; 39,4%), DCA (n=82; 46,8%), DCI e DCA simultaneamente (n=18; 10,3%) e DM vesicular endógena (n=6; 3,4%). Os antígenos mais frequentemente associados aos testes de contato positivos relevantes foram sulfato de níquel, metilcloroisotiazolinona e metilisotiazolinona (MCI/MI ‐ Kathon CG) e mix de fragrâncias (25,7%, 24,0% e 14,3%, respectivamente; tabela 2).
Resultados do teste de contato para pacientes com dermatite das mãos monitorados no Departamento de Dermatologia do HC‐FMUSP, de março de 2016 a agosto de 2022
| Substâncias testadas | Testes de contato positivos relevantes (n=175); n (%) | Testes de contato positivos relevantes por gênero | Valor de p | ||
|---|---|---|---|---|---|
| Gênero masculino (n=46); n (%) | Gênero feminino(n=129; n (%) | ||||
| Bálsamo do Peru | Sim | 6 (3,4) | 0 | 6 (4,7) | 0,342a |
| Não | 169 (96,6) | 46 (100) | 123 (95,3) | ||
| PPD mix | Sim | 5 (2,8) | 0 | 5 (3,9) | 0,328a |
| Não | 170 (97,1) | 46 (100) | 124 (96,1) | ||
| Hidroquinona | Sim | 2 (1,1) | 1 (2,2) | 1 (0,8) | 0,458a |
| Não | 173 (98,8) | 45 (97,8) | 128 (99,2) | ||
| Bicromato de potássio | Sim | 12 (6,8) | 7 (15,2) | 5 (3,9) | 0,015a |
| Não | 163 (93,1) | 39 (84,8) | 124 (96,1) | ||
| Propilenoglicol | Sim | 1 (0,6) | 1 (2,2) | 0 | 0,263a |
| Não | 174 (99,4) | 45 (97,8) | 129 (100) | ||
| Neomicina | Sim | 4 (2,3) | 2 (4,3) | 2 (1,6) | 0,283a |
| Não | 171 (97,7) | 44 (95,7) | 127 (98,4) | ||
| MCI/MI | Sim | 42 (24,0) | 6 (13,0) | 36 (27,9) | 0,043b |
| Não | 133 (76,0) | 40 (87,0) | 93 (72,1) | ||
| Cloreto de cobalto | Sim | 11 (6,3) | 4 (8,7) | 7 (5,4) | 0,482a |
| Não | 164 (93,7) | 42 (91,3) | 122 (94,6) | ||
| Tiuram mix | Sim | 8 (4,6) | 3 (6,5) | 5 (3,9) | 0,435a |
| Não | 167 (95,4) | 43 (93,5) | 124 (96,1) | ||
| Etilenodiamina | Sim | 1 (0,6) | 0 | 1 (0,8) | 0,999a |
| Não | 174 (99,4) | 46 (100) | 128 (99,2) | ||
| Mix de fragrâncias | Sim | 25 (14,3) | 4 (8,7) | 21 (16,3) | 0,207b |
| Não | 150 (85,7) | 42 (91,3) | 108 (83,7) | ||
| MBT mix | Sim | 1 (0,6) | 1 (2,2) | 0 | 0,263a |
| Não | 174 (99,4) | 45 (97,8) | 129 (100) | ||
| Quinolina mix | Sim | 1 (0,6) | 0 | 1 (0,8) | 0,999a |
| Não | 174 (99,4) | 46 (100) | 128 (99,2) | ||
| Resina epóxi | Sim | 1 (0,6) | 1 (2,2) | 0 | 0,263a |
| Não | 174 (99,4) | 45 (97,8) | 129 (100) | ||
| Timerosal | Sim | 17 (9,7) | 5 (10,9) | 12 (9,3) | 0,775b |
| Não | 158 (90,3) | 41 (89,1) | 117 (90,7) | ||
| Terebintina | Sim | 5 (2,9) | 1 (2,2) | 4 (3,1) | 0,999a |
| Não | 170 (97,1) | 45 (97,8) | 125 (96,9) | ||
| Carba mix | Sim | 8 (4,6) | 5 (10,9) | 3 (2,3) | 0,030a |
| Não | 167 (95,4) | 41 (89,1) | 126 (97,7) | ||
| Prometazina | Sim | 3 (1,7) | 1 (2,2) | 2 (1,6) | 0,999a |
| Não | 172 (98,3) | 45 (97,8) | 127 (98,4) | ||
| Sulfato de níquel | Sim | 45 (25,7) | 6 (13,0) | 39 (30,2) | 0,022b |
| Não | 130 (74,3) | 40 (87,0) | 90 (69,8) | ||
| Colofônio | Sim | 8 (4,6) | 3 (6,5) | 5 (3,9) | 0,435a |
| Não | 167 (95,4) | 43 (93,5) | 124 (96,1) | ||
| Parafenilenodiamina | Sim | 7 (4,0) | 0 | 7 (5,4) | 0,192a |
| Não | 168 (96,0) | 46 (100) | 122 (94,6) | ||
| Formaldeído | Sim | 7 (4,0) | 1 (2,2) | 6 (4,7) | 0,677a |
| Não | 168 (96,0) | 45 (97,8) | 123 (95,3) | ||
| Germall 115 | Sim | 1 (0,6) | 1 (2,2) | 0 | 0,263a |
| Não | 174 (99,4) | 45 (97,8) | 129 (100) | ||
| Resina de tosilamida‐formaldeído | Sim | 8 (4,6) | 0 | 8 (6,2) | 0,113a |
| Não | 167 (95,4) | 46 (100) | 121 (93,8) | ||
| Trietanolamina | Sim | 12 (6,8) | 2 (4,3) | 10 (7,8) | 0,734a |
| Não | 163 (93,1) | 44 (95,7) | 119 (92,2) | ||
| Bronopol | Sim | 3 (1,7) | 0 | 3 (2,3) | 0,567a |
| Não | 172 (98,3) | 46 (100) | 126 (97,7) | ||
| Clorexidina | Sim | 1 (0,6) | 0 | 1 (0,8) | 0,999a |
| Não | 174 (99,4) | 46 (100) | 128 (99,2) | ||
| Dietanolamida de ácido graxo de coco | Sim | 2 (1,1) | 1 (2,2) | 1 (0,8) | 0,458a |
| Não | 173 (98,8) | 45 (97,8) | 128 (99,2) | ||
As mulheres apresentaram maior positividade para MCI/MI (n=36; 27,9%) e sulfato de níquel (n=39; 30,2%) em comparação aos homens (n=6; 13,0%, para ambos os antígenos), e essa associação foi estatisticamente significante (tabela 2). Por outro lado, os pacientes masculinos apresentaram maior positividade para bicromato de potássio (n=7; 15,2%) e carba mix (n=5; 10,9%) em comparação aos femininos (n=5; 3,9% e n=3; 2,3%, respectivamente), também com significância estatística (tabela 2).
Pacientes com eczema disidrosiforme tiveram testes de contato positivos para MCI/MI em 37,8% dos casos (n=28), em comparação com positividade de 13,9% (n=14) em pacientes sem eczema disidrosiforme (p <0,001). Além disso, foi observada maior porcentagem de positividade do teste de contato para sulfato de níquel e parafenilenodiamina em pacientes com eczema disidrosiforme em comparação com aqueles com eczema não disidrosiforme: 35,1% (n=26) vs. 18,9% (n=19) e 8,1% (n=6) vs. 1,0% (n=1), com p=0,015 e p=0,043, respectivamente.
O DLQI foi avaliado em 77 pacientes, e o escore médio foi de 7,8 pontos. Não foram observadas diferenças estatisticamente significantes entre os escores do DLQI e as características epidemiológicas, clínicas e de tratamento dos pacientes.
Em relação ao tratamento da doença, foram prescritos emolientes para todos os pacientes e corticosteroides tópicos para 174 (99,4%) deles. O tacrolimus tópico foi utilizado em quatro pacientes (2,3%), enquanto o creme de ureia foi administrado em cinco casos (2,9%). Antibióticos foram prescritos por via oral em 13 casos (7,4%) e topicamente em 17 pacientes (9,7%). Anti‐histamínicos orais foram usados em 140 casos (80%). Cinquenta e quatro pacientes (30,9%) receberam ciclos de prednisona oral para otimizar o controle clínico. Metotrexato foi administrado a três pacientes para controle de doença recalcitrante. Na série, 43 (24,6%) pacientes receberam alta do ambulatório por controle regular das manifestações clínicas.
Dos 87 pacientes com DCI, 62 eram mulheres (71,3%). A categoria ocupacional mais frequente foi a de cuidados domésticos (n=21; 24,1%), seguida de funções administrativas (n=18; 20,7%). A maioria desses casos (n=68; 78,2%) apresentou‐se clinicamente como eczema não disidrosiforme, em comparação com 37,5% (n=33) dos pacientes com outros diagnósticos – DCA e dermatite vesicular endógena das mãos (p <0,001). As lesões localizavam‐se principalmente nas palmas das mãos (n=60; 69,0%), seguidas do dorso das mãos (n=34; 39,1%); o envolvimento dos pés foi observado em 28 pacientes (32,2%). A frequência de lesões nas palmas das mãos foi menor no grupo de DCI do que no grupo de outro diagnóstico (n=72; 81,8%), e essa associação foi estatisticamente significante (p=0,048). Vinte pacientes (23,0%) com DCI faziam uso de prednisona oral, em comparação com 34 pacientes (38,6%) com outro diagnóstico (p=0,025). Além disso, entre os pacientes que receberam alta por controle regular do quadro, 65,1% (n=28) tinham DCI, em comparação com 44,7% (n=59), daqueles que não receberam alta (p=0,020).
Cem pacientes foram classificados como DCA (80% mulheres). Entre os pacientes com DCA, a categoria ocupacional mais frequente foi a de cuidados domésticos (n=27; 27,0%), seguida por funções administrativas (n=19; 19,0%) e profissionais de cuidados de beleza (n=11; 11,0%). A maioria dos casos (n=53; 53,0%) apresentou‐se clinicamente como eczema disidrosiforme, em comparação com apenas 28,0% (n=21) dos pacientes com outros diagnósticos (p=0,001). Em relação à topografia das lesões, 81,0% (n=81) dos pacientes manifestaram lesões nas palmas das mãos (n=81), 49,0% (n=49) no dorso das mãos e 37,0% (n=37) também apresentaram acometimento dos pés. A frequência de lesões no dorso das mãos foi maior nesse grupo (n=49; 49,5%) em comparação com aqueles com outro diagnóstico (n=26; 34,7%), com significância estatística (p=0,050). Prednisona oral foi prescrita para 40,0% desses indivíduos durante o seguimento, em comparação com apenas 18,7% dos pacientes com outros diagnósticos (p=0,002). Entre os pacientes que receberam alta por controle regular do quadro, apenas 32,6% (n=14) apresentavam DCA, em comparação com 65,2% (n=86) daqueles que não receberam alta (p <0,001).
Seis pacientes apresentaram dermatite vesicular endógena das mãos. Quatro desses pacientes (66,7%) receberam alta por controle regular do quadro.
DiscussãoO presente estudo revela a experiência de seis anos e meio com o tratamento de DM em ambulatório especializado em Dermatologia de um hospital terciário brasileiro. Na amostra, 73,3% dos pacientes eram do gênero feminino, com média de idade de 42 anos no início das manifestações clínicas. Gênero feminino tem sido considerado fator de risco para o desenvolvimento de eczema nas mãos, o que provavelmente se deve à maior exposição a fatores desencadeantes, uma vez que ocupações predominantemente femininas relacionadas com estética, limpeza e saúde envolvem contacto frequente das mãos com umidade e produtos de higiene.1,18–20 Deve‐se considerar também que as mulheres provavelmente procuram atendimento médico com mais frequência.21 A distribuição por gênero e a média de idade de início do eczema foram semelhantes no presente estudo e em uma investigação brasileira publicada recentemente.20
Em relação ao tempo médio relativamente longo (46 meses) entre o início do quadro e o início do seguimento ambulatorial, isso possivelmente reflete a demora dos pacientes em procurar atendimento médico, por não considerarem a DM uma doença ou mesmo por não conhecerem as opções de tratamento.3,22 Também é possível que a condição não seja valorizada ou diagnosticada com precisão por alguns profissionais de saúde.3,22
Observou‐se associação estatisticamente significante entre as categorias ocupacionais e o diagnóstico de dermatite ocupacional, com maior prevalência de doença ocupacional em profissionais com funções de limpeza e arrumação em ambientes não domésticos (94,1%), profissionais de cuidados de beleza (92,3%), ocupações relacionadas a cuidados domésticos (86,0%), profissionais da indústria e metalurgia mecânica (80,0%), profissionais da construção civil (75,0%) e profissionais de saúde (70,6%). Esses dados estão de acordo com a literatura brasileira recente.20,21 Um aumento na incidência de dermatite nas mãos geralmente está associado ao trabalho úmido, possivelmente em vitude do comprometimento da barreira cutânea.3,18,21,23 Além disso, algumas ocupações são frequentemente expostas a gatilhos alérgicos e irritantes. Uma revisão sistemática com metanálise demonstrou risco significantemente aumentado de dermatite de contato em profissionais de saúde, cabeleireiros, operários, pintores, metalúrgicos e faxineiros.23
O escore médio do DLQI foi de 7,8 pontos, o que significa efeito moderado na QV do paciente, semelhante aos resultados de estudos anteriores.15,22,24–26 Deve‐se considerar, entretanto, que esse instrumento pode não ser suficiente para analisar a magnitude do comprometimento da QV em pacientes com DM, uma vez que aspectos gravemente impactados, como a capacidade para o trabalho, são pouco representados, enquanto outros aspectos menos afetados pela doença são valorizados.17
Apenas 6,9% dos pacientes da presente amostra apresentavam DA, o que pode ter sido subestimado em virtude da ausência de manifestações clínicas da doença durante as consultas e da falta de precisão dos pacientes em identificar condição prévia. A exclusão de pacientes com lesões eczematosas em outros locais que não mãos e pés também pode explicar a menor frequência de pacientes com DA. A DA é considerada importante fator de risco para o desenvolvimento de DM.1,3,18–20,27,28 No estudo de coorte conduzido por Koskelo et al., a DA foi confirmada em 72,4% dos pacientes com eczema das mãos, enquanto na metanálise de Quaade et al. a proporção combinada de adultos com DM atual ou anterior e história de DA foi de 34,4%.1,19
Observou‐se que pacientes do gênero feminino apresentaram maior frequência de positividade para MCI/MI e sulfato de níquel nos testes de contato, enquanto os pacientes do gênero masculino apresentaram maior positividade para bicromato de potássio e carba mix. Os principais sensibilizadores encontrados no presente estudo estão de acordo com a literatura.20,21,29–36
MCI/MI é utilizada como conservante em cosméticos, detergentes, tintas à base de água e produtos industriais. Portanto, a sensibilização ocorre principalmente em ocupações domésticas, trabalhadores de limpeza, esteticistas, pintores e trabalhadores industriais; alguns estudos apontaram o gênero feminino como fator de risco para essa sensibilização.29–31 Espera‐se redução nas taxas de sensibilidade a esse conservante no Brasil, uma vez que a Agência Nacional de Vigilância Sanitária (ANVISA) emitiu nota estipulando a restrição da concentração de MCI/MI em até 15ppm em produtos pessoais comercializados no país, a ser cumprida antes de agosto de 2024.20,37
O níquel é o principal alérgeno de contato na maioria dos países industrializados, com prevalência de aproximadamente 8% a 19% em adultos e forte predominância em mulheres em comparação com homens (4 a 10 vezes).32 A exposição cutânea ocorre a partir de itens metálicos, detergentes e cosméticos, enquanto a exposição sistêmica ocorre por meio de alimentos, água, implantes cirúrgicos e materiais dentários.32
O bicromato de potássio está presente em cimento e produtos de couro. É considerado o gatilho de dermatite de contato mais comum em trabalhadores da construção civil e foi demonstrada associação estatisticamente significante entre sensibilização a essa substância e gênero masculino.33–35
Carba mix é uma mistura de substâncias aceleradoras de borracha, usadas na produção industrial de borracha para sapatos, pneus e luvas.36 Warshaw et al. demonstraram que os pacientes sensibilizados à carba mix eram mais propensos a ser do gênero masculino e a ter dermatite ocupacional em comparação com indivíduos que não reagiram a esse alérgeno.36
Em relação ao tratamento da DM, os emolientes foram prescritos para todos os pacientes do estudo, considerados componente‐chave no tratamento da DM, promovendo a recuperação da barreira epidérmica e ajudando a controlar os sintomas.7 Os corticosteroides tópicos, que são considerados tratamento farmacológico de primeira linha para DM, foram usados em quase todos os casos.4 Inibidores tópicos de calcineurina podem ser considerados em casos que requeiram tratamento em longo prazo.5,7 Na presente amostra, 31,0% dos pacientes receberam ciclos de prednisona oral para otimizar o controle clínico, e anti‐histamínicos orais foram usados em 80,0% dos casos, principalmente para controle do prurido. Esses achados são semelhantes ao que já foi descrito e recomendado anteriormente.4,5,7
Das mulheres estudadas, 62,0% apresentaram DCA nas mãos, enquanto esse diagnóstico foi confirmado em 43,5% dos pacientes homens. A categoria ocupacional relacionada ao cuidado domiciliar foi a mais frequente entre os pacientes com DCI e com DCA, o que coincide com a literatura brasileira recente.20 A DCI de mãos manifestou‐se como lesões nas palmas das mãos em 69,0% dos casos. Foi descrito que o eczema irritativo geralmente se limita aos locais de exposição, em geral as palmas das mãos e o dorso dos dedos.2,5 Entretanto, as lesões nas palmas das mãos, na presente amostra, foram mais prevalentes nos casos de DCA. Ressalta‐se, nesse ponto, a limitação imposta pela coleta de dados dos prontuários e a dificuldade de estabelecer relação entre a etiologia e os achados clínicos da DM, que é doença com curso clínico dinâmico.20 As lesões no dorso das mãos também foram mais prevalentes nos casos de DCA, o que está de acordo com a literatura, uma vez que é indicado que as lesões na DCA geralmente são bem demarcadas no local da exposição – principalmente no dorso das mãos, dedos e punhos.2,5
A maioria dos pacientes que receberam alta do ambulatório após o controle clínico regular tinha diagnóstico de DCI, o que pode ser justificado pela possibilidade de controlar a condição irritante com alterações comportamentais, não dependendo da exclusão de um ou mais gatilhos específicos, como no caso das condições alérgicas, nas quais isso pode ser mais difícil de realizar. De fato, existem estudos que apontam a DCA como fator de risco para prognóstico ruim em longo prazo.3
Na presente amostra, os pacientes com eczema disidrosiforme apresentaram maior percentual de positividade do teste de contato para MCI/MI, sulfato de níquel e parafenilenodiamina. A associação entre eczema disidrosiforme e sensibilização ao sulfato de níquel e à parafenilenodiamina já foi descrita na literatura.38–40 Esse aspecto reforça a importância de realizar testes de contato em pacientes com eczema das mãos.
Como limitações, destacam‐se a coleta de dados dos prontuários, que em alguns casos apresentavam falta de informações, como escores do DLQI, tabagismo e topografia precisa das lesões. A frequência de pacientes com DA pode ter sido subestimada. Além disso, por se tratar de estudo transversal, não foi possível avaliar relações de causa e efeito entre as variáveis.
ConclusõesEsta investigação brasileira sobre DM apresenta aspectos epidemiológicos, clínicos, diagnósticos e terapêuticos dos pacientes. Os dados do presente estudo reforçam a importância dos testes de contato na investigação da DM e destacam as altas taxas de sensibilidade a MCI/MI e ao sulfato de níquel em mulheres brasileiras e ao bicromato de potássio e carba mix em pacientes brasileiros masculinos.
O eczema das mãos é condição importante, pois sua alta prevalência e curso geralmente crônico é responsável por parcela significante das doenças ocupacionais e compromete a QV dos pacientes. Devem ser desenvolvidas atividades de educação em saúde tanto para prevenir a doença quanto para promover seu controle o mais precocemente possível.
Suporte financeiroNenhum.
Contribuição dos autoresLarissa Relva da Fonte Gonçalves Endlich: Curadoria de dados; análise formal; investigação; metodologia; visualização, rascunho original do manuscrito.
Luciana Paula Samorano: Concepção; investigação; metodologia; administração do projeto; supervisão; validação; visualização; redação‐revisão e edição do manuscrito.
Ricardo Spina Nunes: Análise formal; investigação.
Vitor Manoel Silva dos Reis: Concepção; investigação; metodologia; administração do projeto; supervisão; validação; visualização; redação‐revisão e edição do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Endlich LRFG, Samorano LP, Nunes RS, Reis VMS. Hand dermatitis: a 6‐year experience in a tertiary referral Brazilian hospital. An Bras Dermatol. 2025;100:439–46.
Trabalho realizado no Departamento de Dermatologia, Hospital das Clínicas, Faculdade de Medicina, Universidade de São Paulo, São Paulo, SP, Brasil.