O vandetanibe é um inibidor da tirosina quinase, que tem como alvos específicos o proto‐oncogene rearranjado durante a transfecção (RET, rearranged during‐transfection), o receptor do fator de crescimento epidérmico (EGFR, epidermal growth factor receptor) e o receptor do fator de crescimento endotelial vascular (VEGFR‐2, vascular endothelial growth factor receptor2).1 O vandetanibe é aprovado para o tratamento do carcinoma medular da tireoide (CMT) metastático ou localmente avançado.1 O presente relato descreve um caso de erupção medicamentosa fototóxica induzida por vandetanibe utilizado no tratamento do CMT metastático.
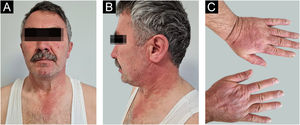
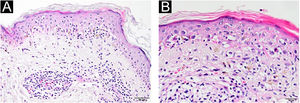
Homem de 54 anos, com história de CMT, apresentou erupção cutânea eritematosa bem definida afetando a face, a região cervical e as mãos. A erupção cutânea havia começado na parte dorsal de ambas as mãos, com sensação de queimação, formigamento e prurido um mês antes. Depois de uma semana, a erupção espalhou‐se para a face e região cervical, sem envolvimento das áreas protegidas do sol. Cinco anos antes, o paciente havia sido diagnosticado com CMT. Subsequentemente, foi submetido à tireoidectomia total bilateral juntamente com esvaziamento cervical central e direito. A tomografia por emissão de pósitrons/tomografia computadorizada (PET/CT) revelou achados consistentes com metástases ósseas líticas. O paciente foi então submetido a dois ciclos de tratamento com 177Lu‐DOTATATE juntamente com ácido zolendrônico mensalmente por sete meses. Como apresentou resposta parcial à radioterapia, iniciou‐se tratamento com vandetanibe oral 300mg/dia para tratamento de CMT metastático. Nenhum outro fotossensibilizador sistêmico ou tópico havia sido administrado recentemente. Dois meses após o início do tratamento com vandetanibe oral, o paciente desenvolveu pápulas e placas eritematosas em áreas fotoexpostas no dorso das mãos/pés, região cervical e face (fig. 1, com autorização do paciente). Foram consideradas as hipóteses diagnósticas de erupção medicamentosa fototóxica ou fotoalérgica associada ao vandetanibe. Uma biópsia por punch de 4mm foi realizada no dorso da mão. Degeneração vacuolar proeminente e hiperpigmentação foram observadas na epiderme; eritrócitos extravasados, infiltração linfocítica perivascular “em manguito” e elastose solar estavam presentes na derme (fig. 2). Os achados foram compatíveis com dermatite de interface e uma vez que os ceratinócitos necróticos eram predominantes, dermatite fototóxica foi o diagnóstico preferencial. O paciente iniciou tratamento tópico com furoato de mometasona, resultando em alguma melhora.
(A) Degeneração vacuolar na camada basal da epiderme e inflamação perivascular em “manguito” na derme superior (Hematoxilina & eosina, 200×). (B) Ceratinócitos e linfócitos necróticos na epiderme (necrose de células satélites), incontinência de melanina e eritrócitos extravasados (Hematoxilina & eosina, 400×).
O vandetanibe é um agente quimioterápico oral que demonstra seu efeito inibindo várias quinases e, assim, interfere no crescimento e na angiogênese tumoral.1 Embora tenham sido relatados efeitos colaterais sistêmicos do vandetanibe, como mialgia, fadiga, hipertensão e transaminite,1 manifestações dermatológicas como prurido, xerose e erupção cutânea acneiforme também estão associadas ao seu uso.2 As erupções fotossensíveis, causadas por medicamentos, podem ser classificadas como fototóxicas e fotoalérgicas.3 O aumento do estresse oxidativo e da inflamação decorrentes da exposição aos raios UV e à inibição do EGFR são responsáveis pelo desenvolvimento de reações de fotossensibilização induzidas por medicamentos.4 Os medicamentos fotossensibilizantes são ativados após a absorção da radiação UV, provocando lesão celular citotóxica e aumento da oxidação, o que causa fototoxicidade.4 Os agentes fototóxicos envolvidos são as furocumarinas, tetraciclinas, fluoroquinolonas, antifúngicos, antimaláricos, anti‐inflamatórios não esteroides e agentes quimioterápicos.4 Yin et al.2 relataram um caso de erupção medicamentosa fototóxica na face e região cervical que se desenvolveu em um paciente sob tratamento com vandetanibe para CMT. Além da fototoxicidade, o vandetanibe também está associado à dermatite fotoalérgica, foto‐onicólise, pigmentação cutânea marrom/azul‐acinzentada, foliculite, hipertricose, edema periorbital, e máculas perifoliculares azul‐escuras/cinzas.5 Corticosteroides tópicos, evitar expor‐se ao sol e utilizar protetor solar são geralmente eficazes para controlar reações fotossensíveis leves a moderadas. À medida que novos agentes de terapia dirigida para várias neoplasias malignas são desenvolvidos, muitos efeitos colaterais dermatológicos provavelmente serão encontrados.
Suporte financeiroNenhum.
O consentimento informado para publicação de imagens médicas foi obtido do paciente. O paciente autorizou o uso de suas fotos no artigo.
Contribuição dos autoresEcem Bostan: Conceitualização; visualização; escreveu o rascunho original.
Duygu Gulseren: Conceitualização, supervisão e edição.
Ozay Gokoz: Conceitualização, supervisão e edição.
Conflito de interessesNenhum.
Como citar este artigo: Bostan E, Gulseren D, Gokoz O. Phototoxic drug eruption induced by vandetanib used for the treatment of metastatic medullary thyroid cancer. An Bras Dermatol. 2022;97:695–6.
Trabalho realizado no Departamento de Dermatologia e Venereologia, Hacettepe University, Faculdade de Medicina, Ancara, Turquia.