Diferentes estratégias têm sido propostas para gerenciar o risco cardiovascular de pacientes com psoríase.
ObjetivoEstimar o risco cardiovascular e avaliar duas estratégias de prevenção cardiovascular em pacientes com psoríase, analisar qual proporção de pacientes seria candidata a receber terapia com estatinas.
MétodosEste estudo retrospectivo avaliou uma coorte definida a partir de um banco de dados secundário. Todos os pacientes acima de 18 anos com psoríase e sem histórico de doença cardiovascular ou tratamento hipolipemiante foram incluídos. O calculador de doença aterosclerótica cardiovascular (Diretrizes de 2018 American College of Cardiology/American Heart Association) e o calculador de risco SCORE (Systematic Coronary Risk Evaluation) (Diretrizes de 2016da European Society of Cardiology/European Society of Atherosclerosis) foram aplicados. O valor do risco calculado pelo SCORE foi ajustado por um fator de multiplicação de 1,5. As recomendações de ambas as diretrizes para indicação de estatinas foram analisadas.
ResultadosO estudo incluiu 892 pacientes (média de 59,9 ± 16,5 anos), dos quais 54,5% eram mulheres. A mediana da doença aterosclerótica cardiovascular e os valores SCORE foram de 13,4% (IQR 6,1%–27,0%) e 1,9% (IQR 0,4–5,2), respectivamente. De acordo com o calculador doença aterosclerótica cardiovascular, 20,1%, 11,0%, 32,9% e 36,4% da população foram classificados como risco baixo, limítrofe, moderado ou alto, respectivamente. Já no SCORE, 26,5%, 42,9%, 20,8% e 9,8% dos pacientes foram estratificados como risco baixo, moderado, alto ou muito alto, respectivamente. A proporção de indivíduos com indicação de estatina foi semelhante com ambas as estratégias: 60,1% e 60,9% para as diretrizes [0] da American College of Cardiology/American Heart Association de 2018 e para as diretrizes da European Society of Cardiology/European Society of Atherosclerosis de 2016, respectivamente.
Limitações do estudoBase de dados secundária. Informação sobre a gravidade da psoríase e sobre os tratamentos farmacológicos não foram incluídos na análise.
ConclusãoA presente população com psoríase foi classificada, em sua maioria, como em risco moderado a alto; a indicação de tratamento com estatina foi similar entre as duas estratégias avaliadas.
Doenças inflamatórias crônicas, inclusive a psoríase, são caracterizadas por aumento da aterosclerose e, consequentemente, taxas de morbidade e mortalidade cardiovascular mais elevadas em comparação com a população geral.1‐4
Portanto, atenção especial deve ser dada ao tratamento convencional do fator de risco cardiovascular, inclusive a dislipidemia, nesses pacientes. As estatinas são eficazes na redução da atividade da doença e, na análise post hoc de ensaios clínicos randomizados, as estatinas melhoraram os níveis lipídicos e os resultados cardiovasculares em pacientes com e sem psoríase, respaldaram seu uso em pacientes com psoríase.5 No entanto, não há indicação precisa para terapia hipolipemiante apenas com base na presença da doença.
As escalas de risco tradicionalmente usadas para estimar o risco cardiovascular apresentam grandes limitações, uma vez que, por não terem sido desenvolvidas especificamente para a psoríase, elas tendem a subestimar o risco.6,7 A redução na indicação de intervenções para prevenção cardiovascular, como as estatinas, pode ser o resultado dessa avaliação deficiente.
Duas estratégias foram propostas para gerenciar o risco cardiovascular desses pacientes. A primeira estratégia, recomendada pela Sociedade Europeia de Cardiologia (European Society of Cardiology [ESC]), pela Sociedade Europeia de Aterosclerose (European Society of Atherosclerosis [ESA]) e pela Liga Europeia contra o Reumatismo (European League Against Rheumatism [EULAR]), é ajustar o risco calculado por um fator multiplicador (×1,5) e seguir as recomendações para terapia com estatina da população geral.8,9
A segunda estratégia indica que a psoríase é uma situação clínica que aumenta o risco cardiovascular e, consequentemente, respalda a indicação de estatinas pelo menos para indivíduos com risco intermediário. Nesse caso, nenhum fator de ajuste é sugerido. Essa estratégia é recomendada pelas novas diretrizes do Colégio Americano de Cardiologia/Associação Americana do Coração (American College of Cardiology/American Heart Association [ACC/AHA]) para o controle do colesterol introduzidas no fim de 2018.10
Levando em conta as considerações mencionadas, o presente estudo teve como objetivo: 1) estimar o risco cardiovascular medido por dois escores diferentes em pacientes com psoríase sem histórico de doença cardiovascular (DCV); 2) avaliar duas estratégias de prevenção cardiovascular em pacientes com psoríase, analisar qual proporção de pacientes seria candidata a receber terapia com estatina; 3) estabelecer os motivos que justificam essa indicação.
MétodosEste estudo retrospectivo avaliou uma coorte definida a partir de um banco de dados secundário (prontuário eletrônico). A amostra foi selecionada no sistema de saúde privado, constituído por dois hospitais universitários e uma rede de 21 centros periféricos associados distribuídos na cidade de Buenos Aires e na província de Buenos Aires, Argentina. Todos os pacientes com mais de 18 anos e diagnóstico de psoríase foram incluídos. Pacientes com histórico de DCV, insuficiência renal crônica ou tratamento concomitante com hipolipemiantes foram excluídos.
No presente estudo, foram usados o calculador de DCV aterosclerótica (DASCV) indicado nas diretrizes ACC/AHA de 2018 para o controle do colesterol10 e a avaliação sistemática do risco coronariano (SCORE), que estima o risco de eventos cardiovasculares ateroscleróticos em dez anos para países de baixo risco e foi indicada nas diretrizes ESC/ESA de 2016 de prevenção de DCV na prática clínica.8 A escolha do SCORE correspondente a países de baixo risco foi arbitrária e baseada no fato de a maioria da população de imigrantes na Argentina ser originária desses países. O valor do risco calculado pelo SCORE foi ajustado por um fator de multiplicação de 1,5, seguiram‐se as últimas recomendações europeias.8,9 De acordo com as recomendações das diretrizes mencionadas, pacientes com indicações para estatinas com nível de recomendação I ou IIa foram selecionados para este estudo.
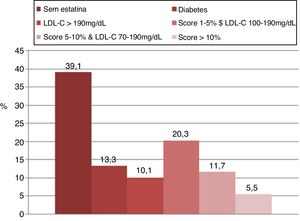
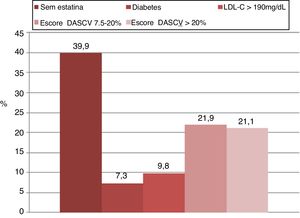
Aplicando as diretrizes ACC/AHA de 2018, as seguintes recomendações foram consideradas para pacientes em prevenção primária: a) em pacientes com 40 a 75 anos com diabetes e LDL‐C ≥ 70mg/dL, a terapia com estatina de intensidade moderada deve ser iniciada sem aplicar o calculador de risco de 10 anos DASCV; b) em pacientes de 20 a 75 anos com LDL‐C ≥ 190mg/dL ou mais, a terapia com estatina de alta intensidade é recomendada sem aplicar o calculador de risco de 10 anos DASCV; c) em adultos com 40 a 75 anos sem diabetes e risco de 10 anos ≥ 20%, terapia com estatina de alta intensidade deve ser iniciada; d) em adultos com 40 a 75 anos sem diabetes e com risco de 10 anos entre 7,5% a 19,9% (risco intermediário), fatores que aumentam o risco estimulam o início da terapia com estatina de intensidade moderada. A psoríase é um desses fatores que aumentam o risco.
Aplicando as diretrizes ESC/ESA de 2016, as seguintes recomendações foram consideradas para pacientes em prevenção primária: a) em pacientes > 40 anos, a terapia com estatina de intensidade moderada deve ser iniciada sem aplicar o calculador de risco SCORE; b) em pacientes com nível de LDL‐C ≥ 190mg/dL, a terapia com estatina é recomendada; c) em pacientes > 40 anos sem evidência de DCV ou diabetes com SCORE ≥ 1% e < 5% risco de DCV fatal em 10 anos e LDL‐C ≥ 100mg/dL, a terapia com estatina deve ser iniciada; d) em pacientes > 40 anos sem evidência de DCV ou diabetes com SCORE ≥ 5% e < 10% risco de DCV fatal em 10 anos e LDL‐C ≥ 70mg/dL, a terapia com estatina deve ser iniciada; e) em pacientes > 40 anos sem evidência de DCV ou diabetes com uma pontuação calculada ≥ 10% para o risco de DCV fatal em 10 anos, a terapia com estatina deve ser iniciada.
O teste t de Student foi usado para analisar dados contínuos entre os dois grupos, caso as variáveis fossem normalmente distribuídas; o teste de Wilcoxon‐Mann‐Whitney foi usado para variáveis sem distribuição normal. Os dados categóricos foram analisados com o teste qui‐quadrado. As variáveis contínuas foram apresentadas como média ± desvio‐padrão e as variáveis categóricas, como porcentagens. A concordância entre as duas estratégias na seleção de pacientes com indicação de estatina foi analisada com o índice Kappa de Fleiss. Concordância leve ou discreta, aceitável ou discreta, moderada, significativa ou quase perfeita foi definida como um valor de kappa < 0,20, entre 0,21‐0,40; 0,41‐0,60; 0,61‐0,80; e 0,81‐1, respectivamente. O teste de qui‐quadrado para homogeneidade foi usado para comparar os valores de kappa. Valores‐p < 0,05 foram considerados estatisticamente significativos. Os pacotes de software STATA 13.0 e 3.1 EPIDAT foram usados para análise estatística.
O estudo foi conduzido de acordo com as recomendações para pesquisa médica da Declaração de Helsinque, os padrões de Boas Práticas Clínicas e os regulamentos éticos aplicáveis.
ResultadosO estudo incluiu 892 pacientes (média de 59,9 ± 16,5 anos), dos quais 54,5% eram mulheres). O índice de massa corporal médio foi de 28,2 ± 5,9 e os valores médios de HDL‐C, triglicérides e colesterol total foram 51,5 ± 14,5mg/dL, 119,6 ± 70,5mg/dL e 198,3 ± 42,2mg/dL, respectivamente. É importante ressaltar que 54,3% dos pacientes eram hipertensos e 24,8% eram fumantes ativos. A tabela 1 apresenta as características de base da população.
Características da população
| Variáveis contínuas, média (SD) | n = 892 |
| Idade (anos) | 59,9 (16,5) |
| Pressão arterial sistólica, mmHg | 127,5 (15,9) |
| Pressão arterial diastólica, mmHg | 77,9 (9,7) |
| Índice de massa corporal, kg/m2 | 28,2 (5,9) |
| Colesterol total, mg/dL | 198,3 (42,2) |
| LDL‐C, mg/dL | 123,6 (34,2) |
| HDL‐C, mg/dL | 51,5 (14,5) |
| Triglicérides, mg/dL | 119,6 (70,5) |
| Não HDL‐C, mg/dL | 146,9 (40,5) |
| Glicose no sangue, mg/dL | 100,8 (25,8) |
| HbA1c,% (pacientes com diabetes) | 6,3 (1,0) |
| Creatinina, mg/dL | 0,87 (0,22) |
| Variáveis categóricas (%) | |
| Sexo masculino | 45,5 |
| Hipertensão | 54,3 |
| Tabagismo | 24,8 |
| Diabetes | 13,9 |
| Obesidade | 30,9 |
| Artrite psoriática | 7,0 |
A mediana do escore ACC/AHA de 2018 e os valores do calculador de risco SCORE foram de 13,4% (IQR 6,1% –27,0%) e 1,9% (IQR 0,4–5,2), respectivamente. De acordo com o escore ACC/AHA de 2018, 20,1%, 11,0%, 32,9% e 36,4% da população foram classificados como risco baixo, limítrofe, moderado ou alto, respectivamente. Já com o calculador de risco SCORE, 26,5%, 42,9%, 20,8% e 9,8% dos pacientes foram estratificados como baixo, moderado, alto ou muito alto risco, respectivamente.
A proporção de indivíduos com indicação de estatina foi semelhante com ambas as estratégias (p = 0,91). De acordo com as diretrizes ACC/AHA de 2018 e com base no calculador DASCV, o uso de estatinas foi recomendado em 60,1% dos casos. Quando as diretrizes ESC/ESA de 2016 foram aplicadas com o calculador de risco SCORE, o uso de estatinas foi recomendado em 60,9% dos casos. No entanto, a concordância entre as duas estratégias na indicação de estatina foi moderada (κ = 0,46). As figuras 1 e 2 apresentam as razões pelas quais a terapia com estatina foi indicada com ambas as estratégias.
Pacientes com indicação de tratamento com estatina por ambas as diretrizes apresentaram mais fatores de risco cardiovascular e maior prevalência de artrite psoriásica do que indivíduos sem essa indicação farmacológica. A tabela 2 apresenta as características da população de acordo com a indicação da terapia com estatinas recomendadas pelas diretrizes ACC/AHA de 2018 e ESC/ESA de 2016.
Características da população, de acordo com a indicação da terapia com estatinas recomendada pelas diretrizes ACC/AHA de 2018 e diretrizes ESC/ESA de 2016
| Diretrizes ACC/AHA de 2018 | |||
|---|---|---|---|
| Com indicação de estatina (n = 536) | Sem indicação de estatina (n = 356) | p | |
| Variáveis contínuas, média (SD) | |||
| Idade (anos) | 63,7 (11,6) | 54,3 (12,7) | < 0,001 |
| Pressão arterial sistólica, mmHg | 131,4 (16,2) | 121,7 (13,7) | < 0,001 |
| Pressão arterial diastólica, mmHg | 79,8 (9,7) | 75,0 (9,1) | < 0,001 |
| Índice de massa corporal, kg/m2 | 28,9 (6,2) | 27,1 (5,6) | 0,002 |
| Colesterol total, mg/dL | 202,1 (44,1) | 192,7 (38,4) | 0,001 |
| LDL‐C, mg/dL | 128,1 (35,9) | 117,3 (30,6) | < 0,001 |
| HDL‐C, mg/dL | 49,8 (13,8) | 54,1 (15,1) | < 0,001 |
| Triglicérides, mg/dL | 125,7 (67,9) | 110,4 (73,4) | 0,002 |
| Não HDL‐C, mg/dL | 152,4 (42,1) | 138,7 (36,3) | < 0,001 |
| Glicose no sangue, mg/dL | 103,9 (29,4) | 96,2 (18,2) | < 0,001 |
| Creatinina, mg/dL | 0,91 (0,26) | 0,88 (0,26) | 0,362 |
| Variáveis categóricas (%) | |||
| Sexo masculino | 57,5 | 27,5 | < 0,001 |
| Hipertensão | 66,9 | 35,1 | < 0,001 |
| Tabagismo | 29,5 | 17,7 | < 0,001 |
| Diabetes | 14,9 | 12,4 | 0,278 |
| Obesidade | 37,4 | 21,4 | < 0,001 |
| Artrite psoriásica | 8,6 | 4,5 | 0,019 |
| Diretrizes ESC/ESA de 2016 | |||
|---|---|---|---|
| Com indicação de estatina (n = 536) | Sem indicação de estatina (n = 356) | p | |
| Variáveis contínuas, média (SD) | |||
| Idade (anos) | 67,4 (12,7) | 47,9 (14,7) | < 0,001 |
| Pressão arterial sistólica, mmHg | 130,7 (16,3) | 122,5 (13,9) | < 0,001 |
| Pressão arterial diastólica, mmHg | 78,7 (9,6) | 76,6 (9,7) | 0,002 |
| Índice de massa corporal, kg/m2 | 28,6 (6,1) | 27,5 (5,8) | 0,074 |
| Colesterol total, mg/dL | 203,2 (42,6) | 190,5 (40,2) | 0,001 |
| LDL‐C, mg/dL | 129,4 (34,3) | 115,5 (32,4) | < 0,001 |
| HDL‐C, mg/dL | 51,5 (14,9) | 51,3 (13,9) | 0,865 |
| Triglicérides, mg/dL | 124,2 (70,8) | 112,2 (69,5) | 0,014 |
| Não HDL‐C, mg/dL | 151,7 (40,7) | 139,2 (38,8) | < 0,001 |
| Glicose no sangue, mg/dL | 105,4 (30,6) | 93,5 (12,2) | < 0,001 |
| Creatinina, mg/dL | 0,91 (0,27) | 0,87 (0,64) | 0,341 |
| Variáveis categóricas (%) | |||
| Sexo masculino | 50,6 | 37,4 | < 0,001 |
| Hipertensão | 66,2 | 35,1 | < 0,001 |
| Tabagismo | 26,7 | 21,6 | 0,08 |
| Diabetes | 21,9 | 1,4 | < 0,001 |
| Obesidade | 34,3 | 25,4 | < 0,001 |
| Artrite psoriásica | 7,9 | 5,4 | 0,196 |
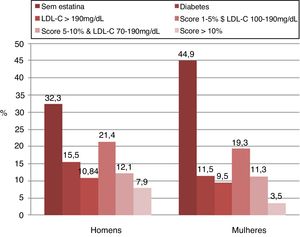
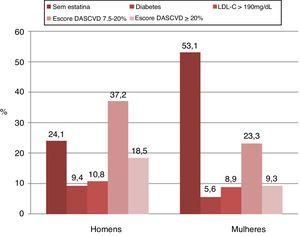
Na análise de acordo com o sexo, com ‐se os critérios das diretrizes ACC/AHA de 2018, a terapia com estatina foi mais indicada em homens do que em mulheres (75,9% vs. 46,9%, p < 0,001). Achados semelhantes foram encontrados ao aplicar as diretrizes ESC/ESA de 2016 (67,7% dos homens vs. 55,1% das mulheres; p < 0,001). A aplicação das diretrizes ACC/AHA de 2018 apontou uma proporção maior de homens com indicação de estatinas em comparação com as diretrizes ESC/ESA de 2016 (75,9% vs. 67,7%, p = 0,01). Por outro lado, a aplicação das diretrizes ESC/ESA de 2016 apontou uma proporção maior de mulheres com indicação de estatinas em comparação com as diretrizes ACC/AHA de 2018 (55,1% vs. 46,9%; p = 0,005).
A concordância entre as duas estratégias na seleção de pacientes com indicação de estatina foi moderada em ambos os sexos (homens: κ = 0,46, mulheres: κ = 0,42; p = 0,29). As figuras 3 e 4 apresentam as razões pelas quais a terapia com estatina foi indicada usando ambas as estratégias na análise por sexo.
A psoríase é uma doença cutânea inflamatória crônica que está associada a um aumento da morbidade e mortalidade cardiovascular.11,12 Vários mecanismos têm sido propostos para explicar a relação entre psoríase e risco cardiovascular. Pacientes com psoríase apresentam maior prevalência de fatores de risco cardiovasculares clássicos, inclusive obesidade, hipertensão, diabetes mellitus, dislipidemia, síndrome metabólica e doença hepática gordurosa não alcoólica.13‐16 No entanto, a psoríase pode ser um fator de risco cardiovascular adicional e independente, provavelmente porque várias citocinas (fator de necrose tumoral‐alfa, interferon, interleucina‐17, interleucina‐6) liberadas nas lesões cutâneas favorecem diretamente o desenvolvimento e a progressão da aterosclerose.17 Da mesma maneira, o risco de DCV aumenta em casos de distúrbios inflamatórios crônicos, com evidências de que o risco está associado à gravidade da inflamação.18
O calculador de risco SCORE é recomendado para previsão de risco de DCV na população geral pelas diretrizes ESC/ESA. No entanto, os modelos de predição de risco de DCV desenvolvidos para a população em geral não incluem fatores de risco não tradicionais. Se esses modelos forem aplicados em pacientes com psoríase, o risco de DCV pode ser subestimado.
Além da gestão adequada do risco cardiovascular, alguns autores acreditam que os modelos de escore de risco devam ser adaptados para pacientes com psoríase pela introdução de um fator de multiplicação que leve em consideração a presença de psoríase.9
Outros autores afirmam que a psoríase é um “potencializador de risco”, que pode ser usado para favorecer a iniciação ou intensificação da terapia com estatinas, particularmente entre pacientes estratificados com risco intermediário. Essa estratégia, baseada no calculador DASCV, é recomendada pelas novas diretrizes ACC/AHA de 2018 para o controle do colesterol e não contempla fator de multiplicação ou ajuste.10
No presente estudo, quando as diretrizes ACC/AHA de 2018 foram aplicadas, a maioria dos pacientes foi classificada como risco intermediário ou alto. Por outro lado, quando foram aplicadas as diretrizes ECS/ESA de 2016, a maioria dos pacientes com psoríase foi estratificada como risco intermediário. Esses achados coincidem com um estudo transversal de 234 pacientes com psoríase, que apontou que o risco cardiovascular estimado pelo escore de Framingham foi, em média, de 11,2% (risco intermediário).19 Um estudo de 395 pacientes com psoríase demonstrou que a proporção de pacientes com risco intermediário e alto para eventos cardiovasculares importantes nos próximos 10 anos foi de 30,5% e 11,4%, respectivamente, com base no escore de risco de Framingham.7 Outro estudo, conduzido no Brasil, com 190 pacientes com psoríase, demonstrou que 47% apresentavam risco moderado ou alto de eventos coronarianos fatais e não fatais em 10 anos.20
O principal achado do estudo foi que a proporção de pacientes elegíveis para tratamento com estatina foi semelhante (perto de 60%) com duas estratégias diferentes de prevenção cardiovascular no manejo de pacientes com psoríase. No entanto, a concordância entre as duas estratégias na seleção de pacientes com indicação de estatina foi moderada, indicou que, individualmente, alguns pacientes apresentavam indicações diferentes de acordo com a diretriz usada.
Os presentes resultados diferem de outro estudo que avaliou pacientes com artrite reumatoide. Tournadre et al. calcularam a proporção de pacientes elegíveis para estatinas de acordo com as diretrizes ESC/ESA, o Adult Treatment Panel III e o ACC/AHA em uma coorte francesa com pacientes de pelo menos 40 anos com artrite reumatoide que nunca usaram estatina. Observa‐se uma discordância acentuada na avaliação de risco e no tratamento do colesterol entre os três conjuntos de diretrizes.21 A diferença observada no presente estudo pode ser explicada pelas populações estudadas, além do fator de multiplicação usado.
Vários estudos relatam que a estatina é mais frequentemente indicada para homens do que mulheres.22,23 Sobre esse tópico, mas analisando apenas pacientes com psoríase, o presente estudo demonstrou que a indicação de terapia com estatina foi maior em homens do que em mulheres, independentemente da estratégia escolhida.
Para determinar se um paciente é candidato à terapia com estatina, deve‐se antes determinar o risco de o paciente apresentar DCV no futuro. No entanto, a capacidade dos médicos de identificar com precisão o verdadeiro risco do paciente é imperfeita, porque as ferramentas de estimativa de risco atualmente disponíveis subestimam o risco em pacientes com doenças inflamatórias crônicas.6,24,25 Consequentemente, os métodos atuais de avaliação de risco cardiovascular na presença de doenças inflamatórias crônicas são objeto de considerável controvérsia.
No presente estudo, o principal motivo para a indicação do tratamento com estatina foi risco cardiovascular intermediário, calculado por um método de pontuação. Além disso, esse achado foi observado com as duas estratégias e em ambos os sexos. Esses resultados reforçam a importância do uso de ferramentas na estratificação do risco cardiovascular, apesar de suas limitações.
Considerando os resultados do presente estudo, os autores acreditam que nem todos os pacientes com psoríase devem receber estatinas. As estratégias europeias e americanas, analisadas neste estudo, concordam que pacientes em prevenção primária com diabetes e/ou LDL‐C > 190mg/dL devem receber estatinas, tenham psoríase ou não. Os demais candidatos a estatinas devem ser definidos de acordo com o risco cardiovascular estimado. As diretrizes europeias usam o calculador SCORE, com um fator de correção. As diretrizes americanas usam o calculador DASCV sem um fator de ajuste. As duas estratégias recomendam a terapia com estatinas para pacientes com risco intermediário ou alto.
Em resumo, todo paciente com psoríase e colesterol muito elevado, diabetes ou risco intermediário/alto deve receber estatinas. Considerando‐se que todos os pacientes com psoríase têm risco cardiovascular mais elevado, independentemente da presença de fatores de risco convencionais, seria aconselhável aplicar um fator de correção à pontuação de risco cardiovascular calculada, como nas recomendações europeias.
Este estudo apresenta algumas limitações. Este foi um estudo secundário de banco de dados (prontuário eletrônico); consequentemente, pode ter ocorrido viés de informação. Além disso, os dados sobre a gravidade da psoríase e os tratamentos farmacológicos não puderam ser obtidos de maneira confiável retrospectivamente; portanto, esses dados não foram incluídos na análise. Apesar de suas limitações, o estudo apresentou uma valiosa contribuição ao examinar um grande grupo de pacientes com psoríase sem DCV. A pesquisa de fatores de risco e a estratificação de risco adequada são raros em pacientes com psoríase. O conhecimento da aplicação de diferentes estratégias de prevenção cardiovascular pode facilitar a difícil tarefa de estimar o risco cardiovascular nesse grupo específico de pacientes.
ConclusãoOs presentes resultados indicam que nem todos os pacientes com psoríase devem receber estatinas. A população com psoríase sem CVD foi classificada, em sua maioria, como em risco moderado a alto; a indicação de tratamento com estatina foi similar entre as duas estratégias avaliadas.
Suporte financeiroNenhum.
Contribuição dos autoresWalter Masson: Análise estatística; aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; revisão crítica da literatura; revisão crítica do manuscrito.
Martín Lobo: Análise estatística; aprovação da versão final do manuscrito; obtenção, análise e interpretação dos dados.
Graciela Molinero: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; revisão crítica do manuscrito.
Emiliano Rossi: Análise estatística; aprovação da versão final do manuscrito; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; revisão crítica da literatura.
Conflito de interessesNenhum.