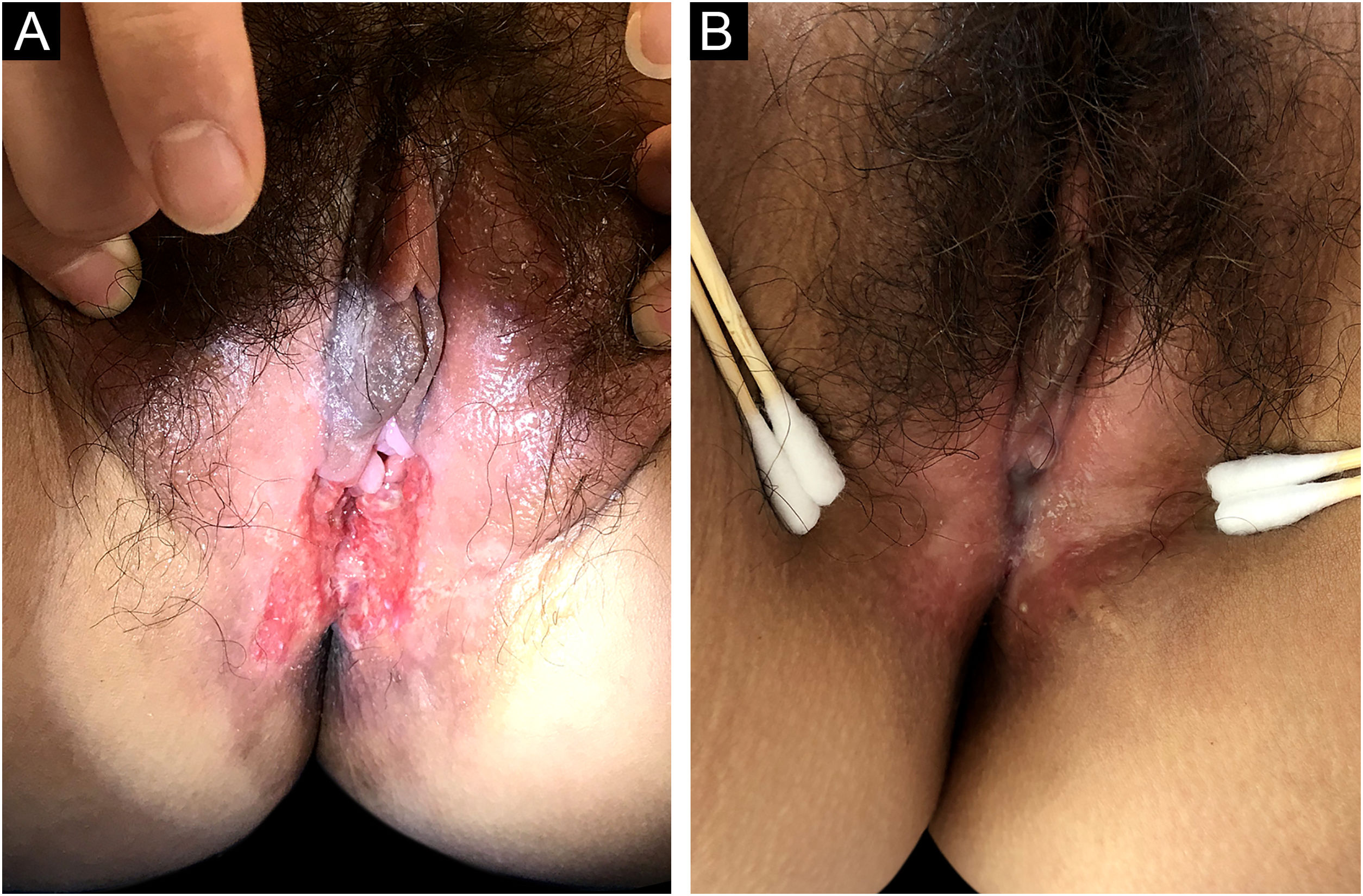
A tuberculose, doença infecciosa crônica, cada vez mais representa certa ameaça à saúde pública e ao crescimento econômico. A tuberculose geralmente afeta os pulmões, a pleura, os linfonodos e raramente afeta a pele. A tuberculose cutânea que se manifesta como úlceras também é rara, e muitas vezes diagnosticada erroneamente ou não identificadas pelos clínicos. Este relato descreve uma paciente de 29 anos com úlcera vulvar havia 10 meses, acompanhada de menstruação irregular e aumento das secreções vaginais; após biópsia de pele e PCR endometrial, foi finalmente diagnosticada como tuberculose cutânea ulcerativa vulvar secundária à tuberculose genital. O tratamento antituberculose foi eficaz. A tuberculose cutânea é chamada de grande imitadora. A fim de tornar mais fácil para os médicos diagnosticar e tratar a tuberculose com maior precisão, essa doença foi revisada sistematicamente neste estudo.
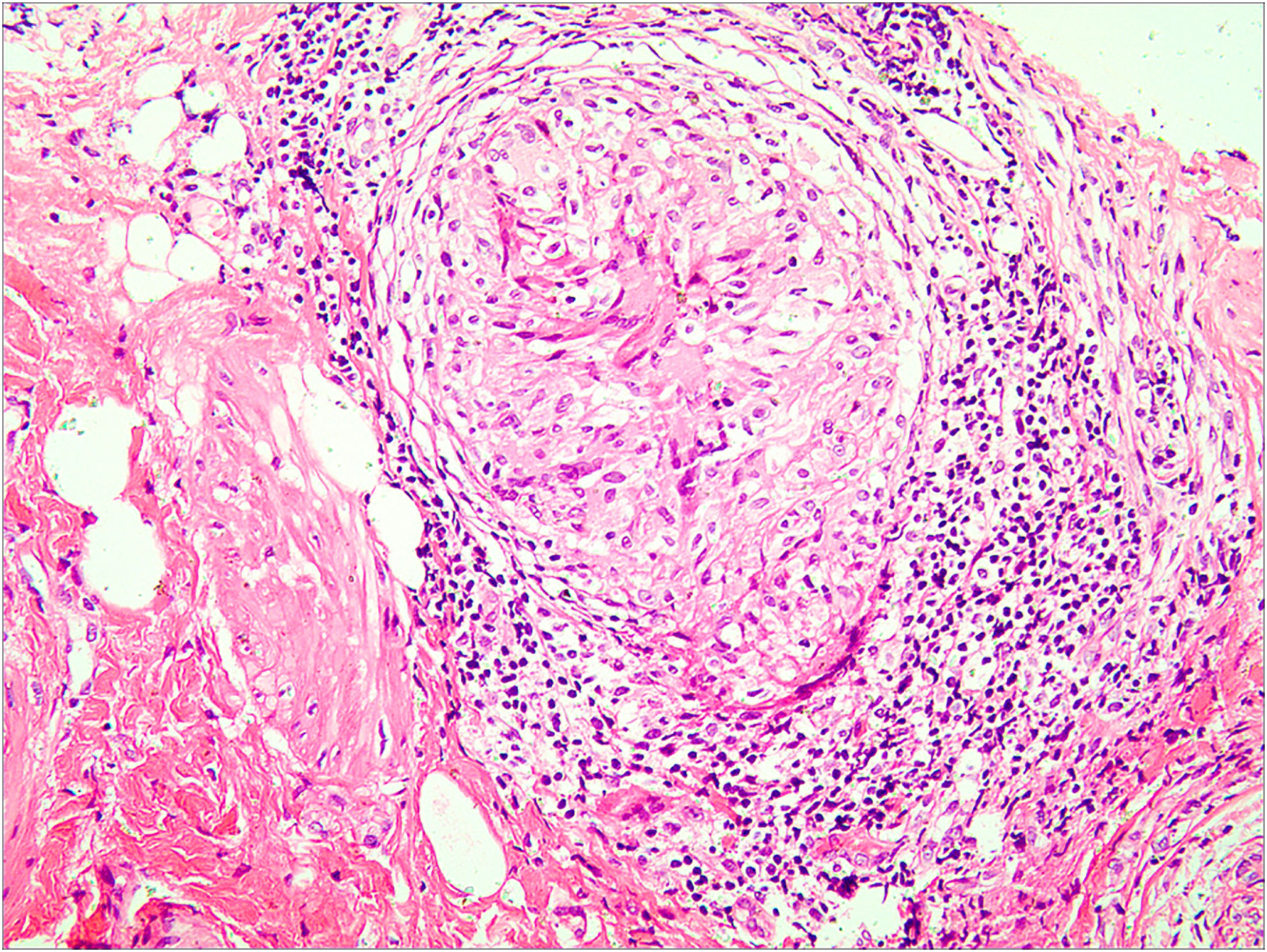
A tuberculose (TB), problema de saúde pública causado pela infecção por Mycobacterium tuberculosis, geralmente afeta os pulmões (80%) e em menos de 1% dos casos se apresenta como TB cutânea (TBC).1 A aparência clínica da TBC é bastante variada; a forma mais predominante é o lúpus vulgar, enquanto as lesões ulcerativas são raras, constituindo 2% dos casos de TBC.2 A TBC é muitas vezes diagnosticada erroneamente e não identificada pelos clínicos. Neste relato, os autores apresentam um caso raro de TBC ulcerativa vulvar secundária à TB genital e revisam a literatura relevante. Paciente do sexo feminino, com 29 anos de idade, apresentava úlcera vulvar havia 10 meses. Desde que o segundo filho nasceu por cesariana, sua menstruação tornou‐se irregular, muitas vezes acompanhada de leucorreia sanguinolenta, e finalmente apresentou amenorreia secundária. Ela não apresentava febre, sudorese noturna ou perda de peso. Foi diagnosticada erroneamente como apresentando infecção bacteriana comum, doença de Behçet ou pioderma gangrenoso em clínicas locais, mas o tratamento anti‐infeccioso e a terapia com glicocorticoides não foram eficazes. O exame físico revelou úlcera com exsudação purulenta e bordas infiltrativas na vulva (fig. 1a). A proporção de leucócitos e neutrófilos estava aumentada. O teste cutâneo com derivado proteico purificado (PPD) e o teste tuberculínico foram positivos. A histeroscopia revelou aderência dos cornos uterinos bilateralmente e trompas de falópio duplas. A detecção por PCR fluorescente quantitativo de Mycobacterium tuberculosis em amostras endometriais foi positiva. A histopatologia da úlcera vulvar mostrou granulomas com necrose caseosa e infiltrado linfocítico, o que confirmou o diagnóstico de TBC ulcerativa vulvar secundária à TB genital. Como a paciente apresentava ácido úrico ligeiramente elevado, a pirazinamida pode causar um aumento no ácido úrico e a paciente teve algumas reações gastrintestinais ao tomar rifampicina, isoniazida e etambutol, foi decidido pela não utilização de pirazinamida após consideração abrangente. A úlcera cicatrizou no terceiro mês e foi acompanhada por cinco anos sem recorrência (fig. 1b). A TB cutânea geralmente ocorre como infecção secundária em pacientes com TB de órgãos internos.2,3 A manifestação clínica geral da TBC ulcerativa é uma lesão ulcerada com bordas irregulares e contornos nítidos com base purulenta.4 A presença de nódulos satélites amarelos ao redor da úlcera é característica da TBC ulcerativa.5 Além da lesão vulvar (fig. 2), a PCR endometrial confirmou TB endometrial no presente caso. O comprometimento endometrial é comum na TB genital, e geralmente se manifesta como secreções anormais, diminuição da menstruação ou amenorreia secundária.6 A paciente descrita no presente caso apresentou manifestações clínicas semelhantes às descritas anteriormente. A TB genital geralmente afeta as trompas de Falópio em quase 100% dos casos, e a vulva raramente, em 0,07%.7 No presente caso, a TBC ulcerativa da vulva é um sinal externo de TB genital. As opções de tratamento para vários tipos de TBC são as mesmas da TB, e duram pelo menos seis meses.8,9 A TBC não se cura sozinha e pode ser potencialmente fatal se o tratamento inadequado ou tardio causar a disseminação generalizada de Mycobacterium tuberculosis.10 Portanto, o diagnóstico precoce e o tratamento da TBC são particularmente importantes.
Nenhum.
Contribuição dos autoresJiangfan Yu: Contribuiu para o planejamento e desenho do estudo; escreveu o manuscrito.
Wenxia Huang: Conduziu a obtenção de dados e a análise estatística.
Guiying Zhang: Participou efetivamente da orientação da pesquisa, da conduta propedêutica e terapêutica dos casos estudados.
Rong Xiao: Contribuiu para o planejamento e desenho do estudo; realizou a revisão crítica da literatura e aprovou a versão final do manuscrito.
Conflito de interessesNenhum.