A necrólise epidérmica tóxica (NET) é doença mucocutânea rara e potencialmente fatal.
Jovem de 23 anos apresentou NET após tratamento com diclofenaco, metamizol e etoricoxibe. Apresentou febre, mucosite oral, ocular e perineal e erupção maculopapular que afetava uma área de superfície corporal estimada em 20%. A paciente foi atendida no Departamento de Dermatologia, onde foram coletadas amostras de pele para biópsia e iniciada imunoglobulina intravenosa (IgIV). Entretanto, seu quadro clínico se agravou, e ela foi então transferida para a Unidade de Queimados.
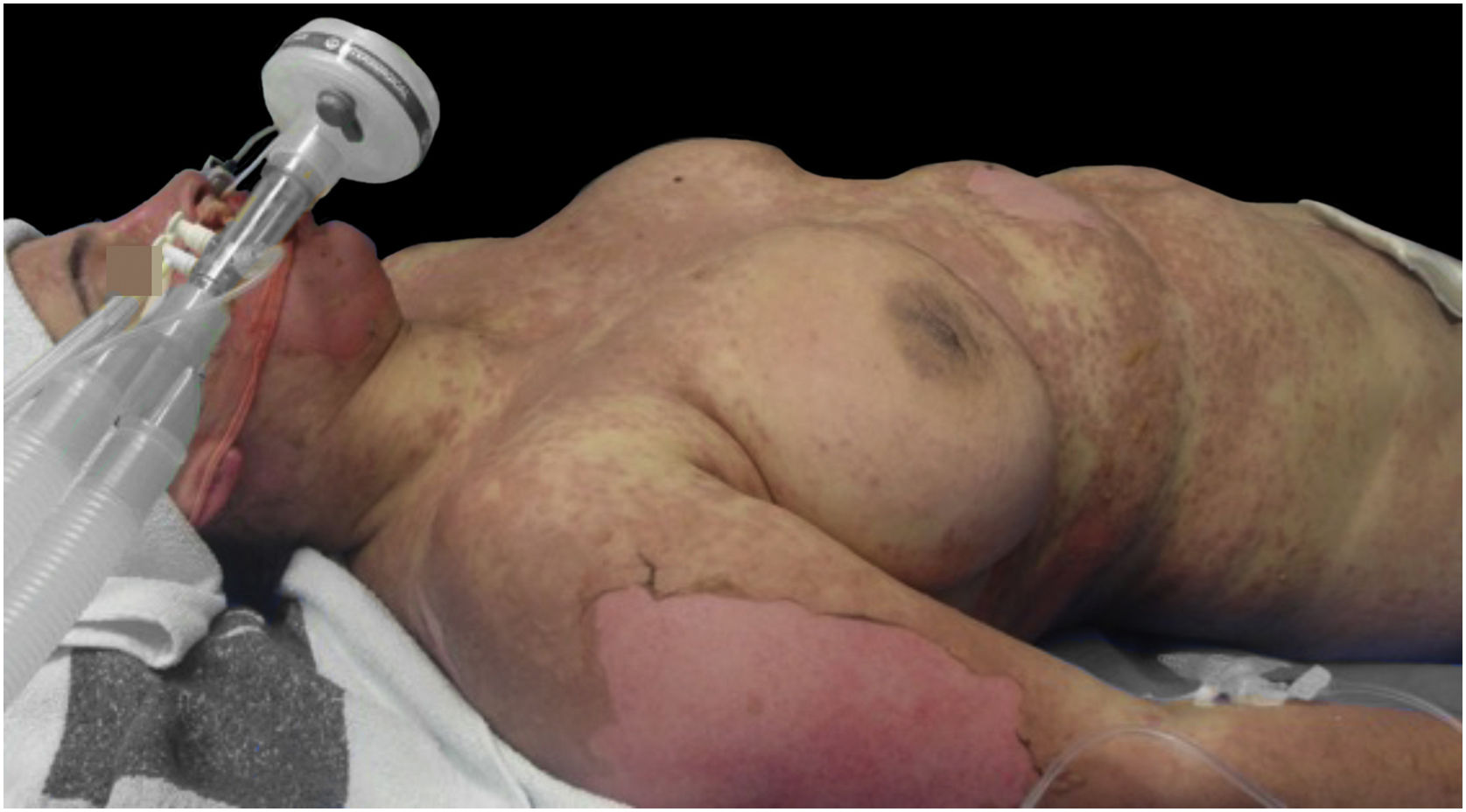
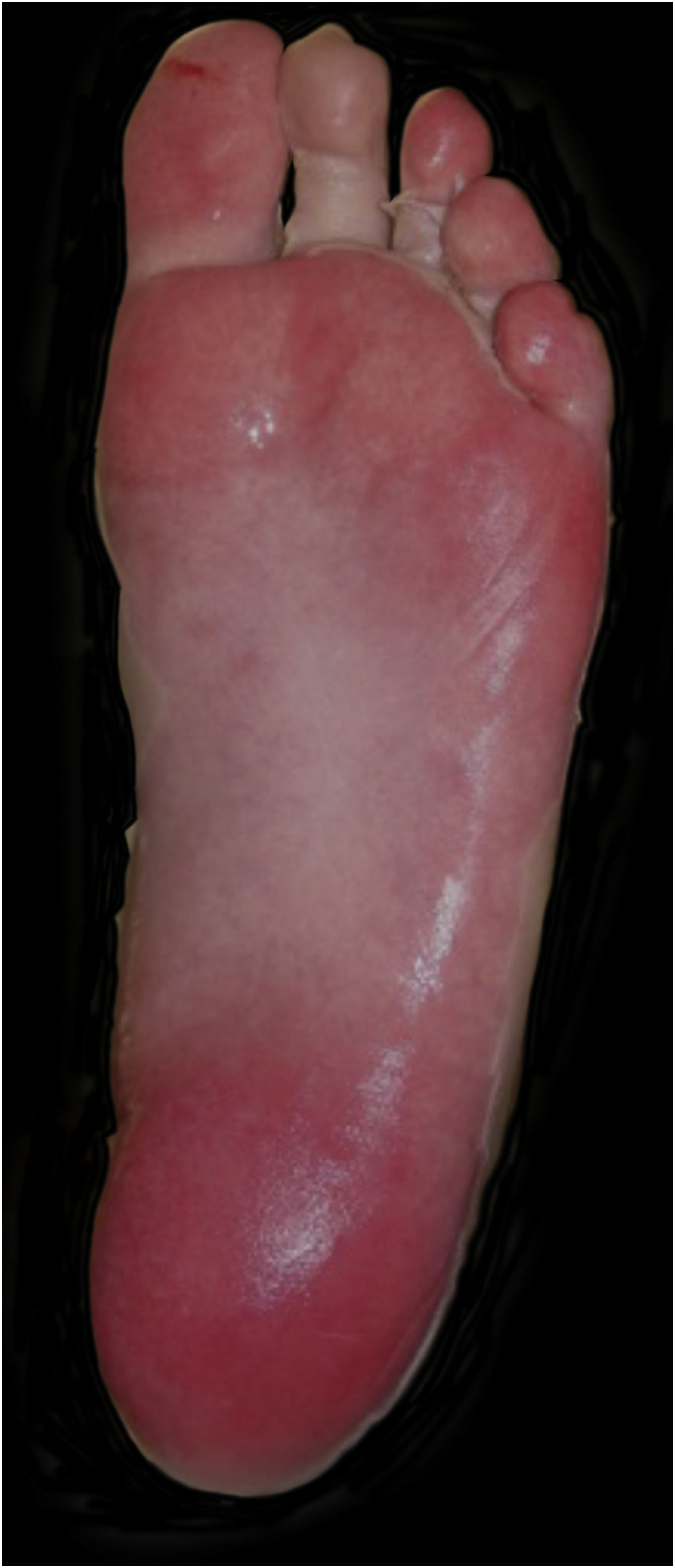
Na hospitalização, apresentava extensa erupção maculopapular. Havia também sinal de Nikolsky positivo na face, região dorsal, palmas das mãos e plantas dos pés e envolvimento das mucosas oral, ocular, vaginal e perineal (figs. 1 e 2). Além disso, em virtude do edema das vias respiratórias superiores, foi submetida à intubação orotraqueal.
Houve piora clínica após terapia com imunoglobulina, com aumento do acometimento da superfície corporal (de 85% para 100%). Além disso, a paciente desenvolveu falência de múltiplos órgãos com disfunção hematológica, cardiovascular, hepática, gastrintestinal e renal.
No oitavo dia de internação, a paciente recebeu dose única de infliximabe (5mg/kg, IV) e iniciou pulso de dexametasona (100mg IV, 1 vez/dia) por três dias. Após administração de infliximabe, evoluiu favoravelmente com resolução progressiva da disfunção multiorgânica; no 19° dia, apresentou epitelização de toda a superfície corporal.
De acordo com a literatura, a NET é uma reação idiossincrática grave, induzida principalmente por medicamentos. Caracteriza‐se por descolamento da pele e das membranas mucosas ao nível da junção derme‐epiderme como resultado da necrose dos ceratinócitos.
O diagnóstico da NET é clínico: caracteriza‐se por uma fase prodrômica com sintomas gripais que precedem o aparecimento de lesões mucocutâneas. A confirmação do diagnóstico requer biópsia de pele.1
Em pacientes com provável NET induzida por medicamentos, o diagnóstico precoce e a interrupção imediata do medicamento são essenciais para melhorar o prognóstico.
Além dos cuidados de suporte, não há tratamento estabelecido. No entanto, vários imunossupressores e imunomoduladores têm sido utilizados e, embora não existam estudos randomizados adequados, alguns medicamentos têm se mostrado promissores.
Os corticosteroides estavam entre os primeiros fármacos empregados; entretanto, seu uso é atualmente controverso. Embora alguns estudos demonstrem pior prognóstico,2 há outros que mostram benefícios com a administração de altas doses em um curto período de tempo.3
A IgIV costumava ser a terapia de maior consenso para o tratamento dessa síndrome. Entretanto, uma metanálise publicada em 2012 concluiu que esse medicamento não está associado a melhor prognóstico.4
Os inibidores de TNF‐α parecem ser fármacos promissores no tratamento da NET. Existem alguns relatos de casos em que uma dose única de infliximabe ou etanercepte interrompeu a progressão da doença e induziu a regressão das lesões cutâneas.5
De fato, o caso relatado está de acordo com esses achados, pois a paciente não apresentou melhora após a administração de IgIV, mas teve ótima resposta ao infliximabe e à dexametasona em altas doses.
Suporte financeiroNenhum.
Contribuição dos autoresJânia Dara Jácome Pacheco: Obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica do manuscrito; elaboração e redação do manuscrito; revisão crítica da literatura.
Maria Rodrigues Viegas Ribeiro: Revisão crítica da literatura; obtenção, análise e interpretação de dados; elaboração e redação do manuscrito.
Catarina Sousa Duque Soares Queirós: Revisão crítica do manuscrito.
Maria Fátima Cameira Martins Xambre: Aprovação da versão final do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Pacheco JDJ, Ribeiro MRV, Queirós CSDS, Xambre MFCM. Therapeutic approach of Lyell syndrome with infliximab and dexamethasone pulse: report of a clinical case. An Bras Dermatol. 2022;97:402–4.
Trabalho realizado no Hospital de Santa Maria – Centro Hospitalar Universitário Lisboa Norte.