Relato de caso clínico de paciente de 42 anos de idade com lesões ulceradas que teve quadro conduzido por médicos generalistas como celulite de repetição ao longo de um ano. Porém, com acompanhamento no setor de Dermatologia e com base nos critérios clínicos, foi estabelecido diagnóstico de síndrome de Behçet. Embora existam critérios clínicos definidos, por vezes o diagnóstico dessa doença pode ser desafiador, em decorrência do desconhecimento e do fenótipo clínico evolutivo extremamente heterogêneo. Ressaltamos as dificuldades potenciais para se estabelecer o diagnóstico frente aos múltiplos achados clínicos durante o processo de investigação, contribuindo para o risco de aumento da morbimortalidade.
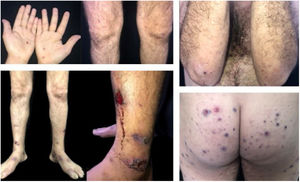
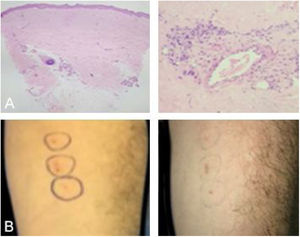
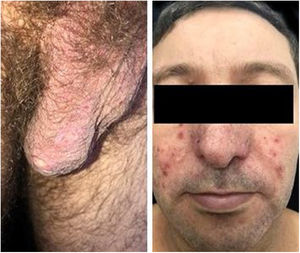
Paciente do sexo masculino, 42 anos de idade, apresentava lesões ulceradas nos membros inferiores havia 12 meses, tratadas em serviços de atenção primária como celulite de repetição. Em decorrência de falha terapêutica após ciclos de antibióticos e baixas doses de corticosteroides, foi encaminhado para avaliação em nosso serviço. O exame clínico inicial revelou lesões papulopustulosas, purpúricas e úlcero‐necróticas predominantes nos membros inferiores (fig. 1). As hipóteses diagnósticas foram síndrome de Behçet (SB), granulomatose com poliangeíte, granulomatose eosinofílica com poliangeíte e endocardite. Exames complementares (pesquisas de autoanticorpos, investigação para doenças infecciosas, ecocardiograma, eletroneuromiografia de membros inferiores, tomografia computadorizada de tórax e seios da face e fundoscopia) sem alterações. Biópsia cutânea inespecífica (fig. 2) e teste da patergia positivo (fig. 2). A tipagem HLA‐loco B revelou presença de alelo 51. No seguimento, o paciente apresentou lesões acneiformes na face e ulceradas dolorosas na bolsa escrotal, sem lesões na mucosa oral (fig. 3).
(A), (Esquerda) Anatomopatológico demonstrando fibrose difusa cicatricial e proliferação vascular (Hematoxilina & eosina, 40×). (Direita) anatomopatológico demonstrando inflamação perivascular com predomínio de neutrófilos (Hematoxilina & eosina, 200×). (B), Teste de patergia (esquerda) com leitura positiva (direita).
- a)
Granulomatose com poliangeíte
- b)
Endocardite
- c)
Síndrome de Behçet
- d)
Granulomatose eosinofílica com poliangeíte
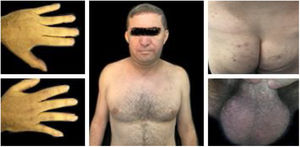
Com base nos critérios internacionais mais recentes, o diagnóstico de SB foi estabelecido.1 Iniciou‐se tratamento com colchicina 1,5 mg/dia associado à prednisona 0,5 mg/kg/dia, com melhora evolutiva (fig. 4). O paciente continua em acompanhamento da equipe multidisciplinar, sem acometimento sistêmico até o momento.
A SB é uma vasculite multissistêmica com surtos de inflamação aguda que acometem vasos de qualquer calibre.1,2 Apresenta etiopatogênese multifatorial sugerindo agentes ambientais (diferenças no padrão de manifestação em áreas endêmicas e não endêmicas) e fatores genéticos complexos, principalmente associada ao alelo HLA‐B51 – MHC classe I, importante na ativação neutrofílica.2,3
Ulcerações recorrentes nas mucosas oral e genital são a característica inicial e mais comum, em geral dolorosas e múltiplas, com bordas bem definidas, tendendo a cicatrizes em saca‐bocado. Lesões pustulosas, purpúricas, ulceradas, eritema nodoso‐símile e tromboflebite migratória têm sido descritas.4 Emprega‐se o conceito de fenotipagem da SB, com quatro fenótipos principais: comprometimento de pele‐mucosa, articular associado à pele‐mucosa, doença vascular e envolvimento ocular.1 Não há qualquer achado clínico ou exame complementar patognomônico.5 Os critérios diagnósticos internacionais mais recentes não incluem a obrigatoriedade da ulceração oral.6
Erros diagnósticos têm sido associados à coleta insuficiente de dados semiológicos e tendência de alguns profissionais para maior valorização da tecnologia (exames laboratoriais e de imagem). No caso apresentado, nenhum exame complementar específico contribuiu para o diagnóstico, que foi inteiramente baseado em critérios clínicos, com exceção do teste da patergia.
O tratamento objetiva a remissão dos sintomas – não é curativo.5 Lesões mucocutâneas são tratadas com agentes tópicos (corticoides, inibidores da calcineurina e antibióticos); lesões extensas/refratárias ou associadas a quadro musculoesquelético são tratadas com colchicina, corticosteroides sistêmicos, anti‐inflamatórios não esteroides e dapsona; para sintomas oculares, usa‐se azatioprina, ciclosporina, micofenolato de mofetila, talidomida e metotrexato; e para envolvimento sistêmico, emprega‐se pulsoterapia com corticoide e ciclofosfamida e anti‐TNF‐alfa. Em estudo, encontram‐se inibidor de fosfodiesterase‐4, antagonista do receptor de interleucina‐1, inibidor de IL‐6 e de IL‐12/23.7,8
Apesar da exuberância das lesões cutâneas, no caso exposto não havia lesões na mucosa oral, o que pode ter influenciado no atraso diagnóstico. Considerar a SB na presença de lesões ulceradas nos membros inferiores, principalmente se associadas a lesões genitais e/ou orais, é fundamental para que se adote uma condução específica, reduzindo tratamentos desnecessários e o impacto negativo na qualidade de vida dos pacientes.
Suporte financeiroNenhum.
Contribuição dos autoresLissiê Lunardi Sbroglio: Concepção e planejamento do estudo; elaboração e redação do manuscrito; revisão crítica da literatura.
Karin Milleni de Araújo: Revisão crítica da literatura; revisão crítica do manuscrito.
Bianca Passos Leite dos Santos: Participação intelectual em conduta propedêutica e/ou terapêutica do caso estudado; revisão crítica da literatura.
Alexandre Carlos Gripp: Aprovação da versão final do manuscrito; revisão crítica do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Sbroglio LL, Araújo KM, Santos BPL, Gripp AC. Case for diagnosis. Ulcerated lesions: a diagnostic challenge in Behçet's syndrome. An Bras Dermatol. 2021;96:494–6.
Trabalho realizado no Hospital Universitário Pedro Ernesto, Rio de Janeiro, RJ, Brasil.