A leishmaniose tegumentar representa problema de saúde pública que atinge 85 países. É doença endêmica no Brasil, onde causa importante impacto socioeconômico. Relata‐se caso exuberante de leishmaniose tegumentar. Paciente do sexo masculino, 28 anos, com síndrome de Down, apresentava placas verrucosas no dorso havia mais de um ano, com crescimento progressivo. PCR de fragmento de lesão foi positivo para Leishmania braziliensis. O quadro do paciente foi classificado como leishmaniose cutânea atípica. Tratado com anfotericina B e miltefosina, evoluiu para cura. O tratamento ainda constitui desafio face à toxicidade e ao baixo índice de cura dos fármacos preconizados atualmente.
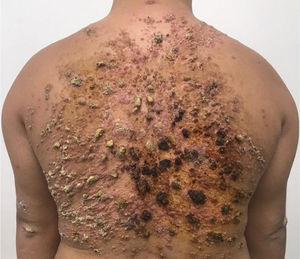
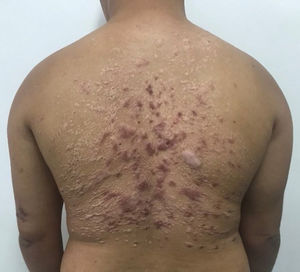
Paciente do sexo masculino, 28 anos, portador de síndrome de Down, com relato de aparecimento de lesões no dorso havia um ano e três meses, com aumento progressivo (fig. 1). Não havia prurido, dor ou sintomas sistêmicos associados. O paciente referiu tratamento prévio com itraconazol e terbinafina, sem resposta. O exame físico revelou presença de pápulas coalescentes formando extensa placa verrucosa no dorso com áreas hiperqueratósicas proeminentes, além de lesões erosadas e crostosas, com base eritematosa. Apresentava também lesões similares menores nos braços e na coxa esquerda. Sem lesões nas narinas, cavidade oral ou linfonodomegalia.
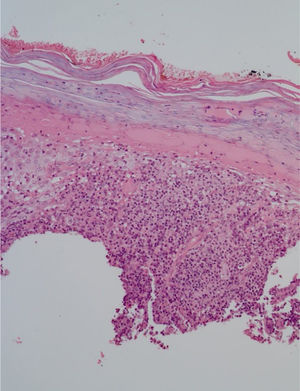
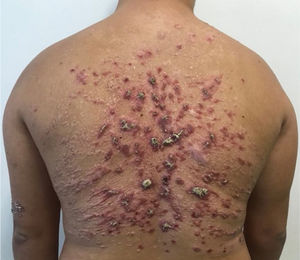
O exame anatomopatológico solicitado por outro serviço evidenciou epiderme com acantose, hiper e paraceratose, denso infiltrado inflamatório linfo‐histioplasmocitário na derme, esboçando granulomas e numerosos neutrófilos (fig. 2). Na admissão do paciente, foram solicitados PCR de fragmento de lesão com resultado positivo para Leishmania braziliensis e teste de Montenegro positivo (6 mm). Demais sorologias e exames complementares não apresentaram alterações, exceto por hipotireoidismo subclínico e dislipidemia. O paciente foi internado para tratamento com anfotericina B desoxicolato (dose total 1,8g) face à extensão e à exuberância das lesões cutâneas, evoluindo com melhora parcial das lesões (fig. 3). Durante a internação, o paciente apresentou elevação de escórias nitrogenadas (ureia e creatinina) e infecção de corrente sanguínea; foi isolado S. aureus em hemocultura, tratado com oxaciclina. Após três meses, o paciente foi submetido a novo ciclo de tratamento, dessa vez com anfotericina B lipossomal (dose total 3g), evoluindo com melhora expressiva do quadro dermatológico.
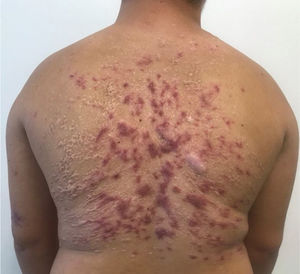
Após dois meses do segundo tratamento, o paciente evoluiu com recidiva parcial. Na tentativa de evitar outra internação prolongada com múltiplas morbidades, optou‐se pelo tratamento com miltefosina 50 mg de 8/8 horas por 38 dias, com boa resposta e tolerabilidade (fig. 4). O paciente manteve boa resposta no acompanhamento três meses após a medicação, permanecendo apenas com lesões cicatriciais (fig. 5).
DiscussãoA leishmaniose tegumentar americana (LTA) constitui problema de saúde pública que atinge 85 países, com registro anual em torno de um milhão de novos casos por ano no mundo. No Brasil, há registro de casos em todos os estados.1 A transmissão para o ser humano ocorre por fêmeas de flebotomíneos, especialmente do gênero Lutzomyia. A LTA é uma doença espectral, cuja apresentação clínica varia conforme espécie do parasita e resposta imunológica do hospedeiro. As principais formas clínicas descritas são a forma cutânea, mucosa, disseminada ou cutânea anérgica difusa, com apresentações clínicas bastante variáveis, podendo gerar lesões desfigurantes e deformidades definitivas.1,2 A leishmaniose disseminada é caracterizada por polimorfismo de lesões, que podem ser pápulas acneiformes, nódulos ou úlceras, com no mínimo dez lesões em pelo menos dois segmentos corporais não contíguos, e há acometimento mucoso na maioria dos casos.2 Essas lesões disseminadas, em geral, surgem duas a seis semanas após a lesão ulcerada inicial; é frequente a associação com febre, calafrios, astenia e náuseas.2 Os principais diagnósticos diferenciais são a leishmaniose cutânea anérgica difusa, em que as lesões são mais infiltradas e sem ulcerações ou acometimento mucoso, e a leishmaniose cutânea com múltiplas lesões em pacientes imunossuprimidos.2
O paciente não desenvolveu manifestações sistêmicas e também não apresentava lesões clássicas da leishmaniose disseminada ou anérgica difusa. Portanto, trata‐se de um quadro de leishmaniose cutânea atípica, com múltiplas lesões e de apresentação verrucosa. Apesar da exuberância das lesões e da procedência de área endêmica, o paciente demorou mais de um ano para conseguir investigação e tratamento adequados, o que evidencia a necessidade de se alertar a população e os profissionais de saúde quanto à importância do diagnóstico precoce. Formas atípicas de LTA têm se tornado cada vez mais frequentes, principalmente em áreas endêmicas.3 Ademais, pacientes com síndrome de Down podem ter alterações na resposta imune inata e adaptativa, o que poderia explicar a rara apresentação do caso relatado.4
O antimonial pentavalente (antimoniato de meglumina) é a primeira escolha para o tratamento da LTA no Brasil.1–5 Entretanto, em pacientes com quadros atípicos, graves ou com mais de 20 lesões, há indicação de anfotericina B, em razão da resposta inadequada ao antimonial nesses casos.1,3 A forma desoxicolato é mais acessível por ser de menor custo, porém apresenta mais efeitos adversos – comprometimento da função renal, flebite, distúrbios eletrolíticos, sintomas gastrointestinais. A anfotericina B lipossomal costuma ser mais bem tolerada.1,3
A LTA é considerada uma das doenças negligenciadas prioritárias. Apesar do grande avanço da Medicina nos últimos anos, o tratamento dessa enfermidade ainda constitui desafio para a dermatologia, em decorrência da grande toxicidade dos medicamentos disponíveis e baixas taxas de cura, necessitando muitas vezes de múltiplos ciclos de tratamento para resultado satisfatório.2 A miltefosina, pode ser opção terapêutica promissora, por ter administração via oral, com boa eficácia e segurança.2,5
São de extrema importância a realização de mais estudos e o investimento em pesquisa de novas substâncias para o tratamento dessa doença e de tantas outras doenças negligenciadas, a fim de reduzir as deformidades, complicações e o impacto na qualidade de vida dos pacientes acometidos.
Suporte financeiroNenhum.
Contribuição dos autoresJana Regis Novaes: Elaboração e escrita do manuscrito; participação intelectual na conduta do caso; revisão da literatura.
Luise Ribeiro Daltro: Elaboração e escrita do manuscrito; participação intelectual na conduta do caso; revisão do manuscrito.
Thiago Amparo Ferreira: Participação intelectual na conduta do caso; revisão do manuscrito.
Paulo Roberto Lima Machado: Participação intelectual na conduta do caso; revisão da literatura e revisão do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Novaes JR, Daltro LR, Ferreira TA, Machado PRL. Exuberant case of verrucous cutaneous leishmaniasis. An Bras Dermatol. 2022;97:89–92.
Trabalho realizado no Hospital Universitário Professor Edgard Santos, Salvador, BA, Brasil.