O transtorno de escoriação (TE), também chamado de dermatotilexomania, é caracterizado por escoriação recorrente da pele (skin picking), levando a lesões cutâneas que variam de erosões superficiais a ulcerações profundas.1 A acne escoriada (AE) é um subtipo de TE no qual o foco são as lesões acneicas. O TE causa comprometimento psicossocial significativo, portanto, necessitam de tratamento eficaz.1,2 Embora existam várias abordagens, incluindo terapias comportamentais e farmacológicas, o manejo do TE ainda é um desafio.1–3 Acredita‐se que a disfunção glutamatérgica e o estresse oxidativo contribuam para a fisiopatologia do TE.2,3 Recentemente, a N‐acetilcisteína (NAC), um modulador de glutamato e antioxidante, foi proposta como promissora alternativa de tratamento para o TE, e um número limitado de relatos mostrou resultados encorajadores.1–5
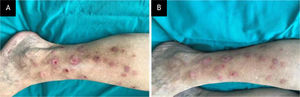
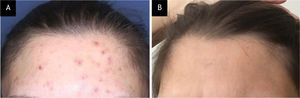
Paciente do sexo feminino, 75 anos de idade, com história de cinco anos de prurido e feridas nas pernas. A paciente sentia necessidade irresistível de escoriar a pele, o que se tornou rotina diária e resultou em lesões autoinfligidas na pele de aparência normal. O exame dermatológico revelou múltiplas pápulas e nódulos eritematosos ou hiperpigmentados, erodidos, escoriados ou liquenificados, de tamanho variável e formato irregular em ambas as pernas (fig. 1A). O hemograma completo e os resultados dos testes de função hepática, renal e tireoidiana estavam dentro dos limites normais. O segundo caso era de paciente do sexo feminino, 36 anos de idade, com história de três meses de lesões acneiformes pruriginosas na face. Ela havia utilizado vários produtos dermocosméticos sem sucesso. A paciente costumava escoriar, coçar e espremer essas lesões e, apesar dos esforços repetidos, não conseguia resistir a esse comportamento. O exame dermatológico revelou alguns comedões, pápulas eritematosas e escoriadas e máculas hiperpigmentadas na região frontal (fig. 2A).
Esfregaços de Tzanck obtidos das lesões e corados pelo método de May‐Grünwald‐Giemsa não mostraram alterações patológicas. Após o diagnóstico de TE e AE, respectivamente, ambas as pacientes iniciaram tratamento com NAC (1.200mg/dia, via oral). Os achados clínicos diminuíram após duas e seis semanas, na primeira (fig. 1B) e na segunda paciente (fig. 2B), respectivamente. Não foram observados efeitos colaterais, e ambas as pacientes interromperam o comportamento de autoescoriação. O tratamento durou três meses e seis semanas, e após a interrupção da terapia não foram observadas recidivas no acompanhamento de seis e três meses nas pacientes com TE e AE, respectivamente.
Existem apenas alguns relatos de caso e dois estudos na literatura que indicam o benefício potencial da NAC para o tratamento do TE.1–5 Nesses relatos, a dose de NAC e a duração do tratamento variaram muito (450‐3.000mg/dia e 1 a 10 meses).2,3 Os efeitos colaterais, incluindo distúrbios gastrintestinais, boca seca e tontura, raramente foram observados e não exigiram a interrupção da terapia.2–5 No entanto, os dados de seguimento sobre o risco de recidiva após a interrupção da NAC são desconhecidos.
O TE é um distúrbio psicocutâneo. Como esses pacientes costumam procurar clínicas dermatológicas, não só os psiquiatras, mas também os dermatologistas devem estar atentos às novas opções de tratamento. A experiência dos autores nos dois casos presentes apoia o conceito de que a NAC pode ser uma alternativa segura e eficaz para o manejo do TE. Entretanto, a dose adequada de NAC e a duração do tratamento para TE, bem como o risco de recaída do comportamento de escoriar a pele após a interrupção da terapia, requerem esclarecimentos em estudos futuros.
Suporte financeiroNenhum.
Contribuições dos autoresDeren Özcan: Concepção e planejamento do estudo; obtenção, análise e interpretação dos dados; redação do manuscrito e revisão crítica do conteúdo intelectual importante; aprovação final da versão a ser submetida.
Conflito de interessesNenhum.
Como citar este artigo: Özcan D. N‐acetylcysteine for managing neurotic excoriation: encouraging results in two patients. An Bras Dermatol. 2021;96:390–1.
Trabalho realizado no Departamento de Dermatologia, Faculdade de Medicina, Başkent University, Ancara, Turquia.