O lúpus comedoniano é variante incomum de lúpus cutâneo, caracterizado clinicamente pela presença de comedos, pápulas e placas eritemato‐infiltradas, cistos e cicatrizes nas áreas fotoexpostas, mimetizando acne vulgar e erupções acneiformes.
ObjetivosRelatar características clinicopatológicas dos pacientes com lúpus comedoniano em um serviço terciário de dermatologia durante período de 15 anos e rever casos descritos na literatura.
MétodosEstudo retrospectivo de pacientes com diagnóstico clínico e histopatológico de lúpus comedoniano entre os anos de 2006 e 2021. Pesquisa bibliográfica foi realizada nos indexadores PubMed e Portal Regional da BVS com os termos: “lúpus comedoniano” e “lúpus acneiforme” em português e inglês.
ResultadosCinco pacientes foram diagnosticados no período descrito, todos do sexo feminino e com média de 56,6 anos. Tabagismo foi observado em três casos, assim como prurido. O local mais acometido foi a face, especialmente regiões pré‐auricular, malar e mentoniana. Tampões córneos, adelgaçamento da epiderme e degeneração vacuolar da camada basal foram achados histopatológicos predominantes. A hidroxicloroquina foi empregada como tratamento de primeira linha; no entanto, outras medicações foram utilizadas, como dapsona, metotrexato, tretinoína em creme e corticosteroides tópicos. A busca bibliográfica identificou 17 casos, com média de idade de 38,9 anos, dos quais 82% eram mulheres. Apenas 23% tinham diagnóstico de lúpus eritematoso sistêmico. A hidroxicloroquina foi a medicação sistêmica mais recomendada.
Limitações do estudoEstudo retrospectivo e unicêntrico. Pesquisa bibliográfica foi realizada em dois indexadores.
ConclusõesDermatologistas devem estar atentos a quadros acneiformes com resposta precária ao tratamento usual. Diagnóstico e tratamento precoces reduzem risco de cicatrizes inestéticas.
O lúpus eritematoso cutâneo crônico (LECC) reúne mais de 20 variantes clínicas descritas.1 Algumas dessas variantes, como o lúpus eritematoso discoide (LED), subtipo crônico mais comum, exibem características clínicas marcantes que contribuem para a suspeita diagnóstica. Outras variantes, no entanto, como o lúpus comedoniano (LC), podem representar desafio diagnóstico.1 O LC é forma rara de LECC,1 que se caracteriza clinicamente por múltiplas pápulas eritematosas, comedos, cistos e cicatrizes acneiformes em áreas fotoexpostas, podendo estar associados a lesões típicas de LED.2 Apesar de incomum, o LC deve ser considerado no diagnóstico diferencial da acne vulgar e erupções acneiformes refratárias ao tratamento convencional.1 Este estudo relata cinco casos de LC e compara seus dados demográficos, características clínicas e tratamento com aqueles dos 17 casos publicados, além de demonstrar com imagens os diversos exemplos das lesões cutâneas e discutir os principais achados histopatológicos.
MétodosTrata‐se de estudo unicêntrico e retrospectivo realizado no Serviço de Dermatologia do Hospital das Clínicas da Universidade Federal de Minas Gerais. Foram coletados os dados dos pacientes com diagnóstico de LC dos últimos 15 anos, entre 2006 e 2021. A pesquisa bibliográfica foi realizada nos indexadores PubMed e Portal Regional da BVS (Biblioteca Virtual em Saúde) com os termos “lúpus comedoniano” e “lúpus acneiforme” em português e inglês. Dez artigos foram recuperados por essa busca, enquanto outros seis foram identificados a partir das referências bibliográficas.
ResultadosNo período do presente estudo, de 2006 a 2021, foram identificados cinco casos com diagnóstico de LC, que são descritos a seguir. A busca bibliográfica identificou 17 casos da variante comedoniana. As principais características clínicas e demográficas dos casos desta série e os relatados na literatura estão descritos na tabela 1, e os achados histopatológicos dos cinco casos desta série estão relacionados na tabela 2.
Principais características clínicas e demográficas dos casos da presente série e dos 17 publicados na literatura
| Caso | Ano Publicação | Idade | Sexo | Tabagismo | Tempo de evolução | Prurido | Locais | FAN | LES | LED | Diagnóstico prévio de acne | Tratamento | Evolução |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Caso 1 | 45 | F | Não | 18 anos | Não | Face (submandibular, mento, supralabial) | Negativo | Não | Sim | Sim | Metotrexato 15 mg/semana, dapsona 100 mg/dia, dipropionato betametasona pomada, exérese cirúrgica (cistos) | Melhora | |
| Caso 2 | 85 | F | Não | 1 ano | Sim | Face (mandibular, malar) e cervical | 1:640 NPG | Sim | Sim | Não | Hidroxicloroquina 400 mg/dia, corticoterapia sistêmica, fotoproteção | Melhora parcial | |
| Caso 3 | 41 | F | Sim | 2 anos | Sim | Face (paranasal, maxilares) e pavilhão auricular | 1:160 NPF | Não | Sim | Não | Hidroxicloroquina 400 mg/dia, metotrexato 15 mg/semana, corticoide intralesional, fotoproteção | Melhora parcial | |
| Caso 4 | 50 | F | Sim | 2 anos | Sim | Face (nasal, pré‐auricular, malar, mento) | Negativo | Não | Sim | Não | Metotrexato 15 mg/semana, dapsona 100 mg/dia, tretinoína 0,025% creme, peróxido de benzoíla 5%, doxiciclina 200 mg/dia | Melhora parcial | |
| Caso 5 | 62 | F | Sim | 15 anos | Não | Face (mento, pré‐auricular) e pavilhão auricular | Negativo | Não | Sim | Não | Corticosteroides tópicos, tretinoina 0,025% creme | Melhora | |
| Haroon et al.3 | 1972 | 32 | F | Não | 4 anos | Sim | Dorso | Negativo | Não | Sim | Não | Não informado | Não relatado |
| Motel et al.4 | 1995 | 24 | F | Não | Não informado | Não | Face e cervical | 1:5120 Nucleolar | Sim | Não | Sim | Eritromicina 250mg QID | Sem melhora |
| Motel et al.4 | 1995 | 29 | F | Não | 7 anos | Sim | Face e tronco superior | 1:2560 NH | Sim | Não | Sim | Tetraciclina e eritromicina | Sem melhora |
| Chang et al.5 | 2006 | 32 | F | Não | 3 anos | Não | Face (sulco nasolabial) | Negativo | Não | Sim | Não | Não relatado | Não relatado |
| El Sayed et al.6 | 2007 | 60 | M | Não | 8 anos | Sim | face (malar) | 1:80 NPF | Não | Não | Não | Hidroxicloroquina 400 mg/dia, fotoproteção, clobetasol e tazaroteno tópicos | Melhora |
| Stavrakoglou et al.2 | 2008 | 38 | M | Não | 7 anos | Sim | Face, dorso e tórax anterior | Negativo | Não | Não | Sim | Hidroxicloroquina 400 mg/dia, fotoproteção | Melhora completa em 1 ano |
| Hemmati et al.7 | 2009 | 33 | F | Não | 1 ano e meio | Não | Couro cabeludo | Não informado | Não | Sim | Sim | Hidroxicloroquina 400 mg/dia, fotoproteção, infiltração triancinolona, extração manual | Melhora |
| Farias et al.8 | 2011 | 35 | F | Não | 2 anos | Sim | Face (dorso nasal, mento) e orelhas | Não informado | Não | Sim | Sim | Hidroxocloroquina 400 mg/dia, tetraciclina, fotoproteção | Melhora em 6 meses |
| Ugarte et al.9 | 2014 | 41 | F | ‐ | 11 anos | Não | Face, pré‐auricular e couro cabeludo | 1:320a | Não | Não | ‐ | Hidroxicloroquina 400 mg/dia e prednisona 20 mg/dia | Remissão |
| Deruelle‐Khazaal et al.10 | 2017 | 32 | F | Não | 2 anos | Sim | Face (mento) e orelha | Positivob | Não | Sim | Sim | Prednisona e difosfato de cloroquina | Melhora do prurido |
| Vieira et al.11 | 2018 | 32 | F | Não | 2 anos | Sim | Face (mento) | Negativo | Não | Sim | Sim | Prednisona e difosfato de cloroquina | Melhora em 3 meses |
| Mohanty et al.12 | 2019 | 20 | F | Não | 8 meses | Não | Face, cervical, dorso e abdome | Positivob | Sim | Não | Sim | Metotrexato 15 mg/semana, e hidroxicloroquina 200 mg/dia | Não relatado |
| Droesch et al.1 | 2019 | 57 | F | Não | 1 ano | Não | Face (malar, mento, fronte) e cervical | 1:80 nuclear pontilhado | Não | Sim | Sim | Hidroxicloroquina 200 mg/dia | Perda de seguimento |
| Zhou et al.13 | 2019 | 54 | M | Não | 2 anos | Não | Couro cabeludo | Negativo | Não | Sim | Sim | Hidroxicloroquina oral e isotretinoína tópica 0,01% | Redução dos comedos em 3 meses |
| Cozzani et al.14 | 2020 | 45 | F | Não | 1 ano | Sim | Orelhas | Negativo | Não | Sim | Não | Fotoproteção | Estabilidade |
| Gaitibi et al.15 | 2021 | 50 | F | ‐ | 1 ano | Não | Couro cabeludo | Negativo | Não | Não | Não | Não relatado | Não relatado |
| Chessé et al.16 | 2021 | 48 | F | ‐ | 2 meses | ‐ | Mento | Positivoa | Sim | Sim | Não | Minociclina 100mg e tretinoína tópica | Boa resposta |
FAN, fator antinúcleo; NH, nuclear homogêneo; NPF, nuclear pontilhado fino; NPG, nuclear pontilhado grosso; LES, Lupus eritematoso sistêmico; LED, Lupus eritematoso discoide.
Achados histopatológicos observados nos casos da presente série
| Achados histopatológicos | Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 |
|---|---|---|---|---|---|
| Ortoceratose | + | ‐ | ‐ | + | ‐ |
| Atrofia epidérmica | + | + | + | + | ‐ |
| Degeneração vacuolar | + | + | + | ‐ | ‐ |
| Infiltrado linfocítico | + | + | + | + | + |
| Incontinência pigmentar | ‐ | ‐ | + | ‐ | ‐ |
| Tampão córneo | + | + | + | + | + |
| Deposição de mucina | + | + | ‐ | ‐ | ‐ |
| Espessamento da membrana basal | ‐ | + | ‐ | + | + |
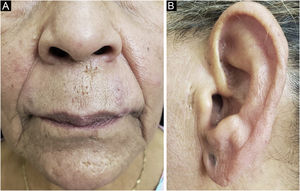
Caso 1. Paciente do sexo feminino, 45 anos, não tabagista, em tratamento havia anos para acne vulgar, com resposta insatisfatória. Ao exame, mostrava pápulas eritematosas, comedos abertos e cistos submandibulares, mentonianos e supralabiais (fig. 1). Diagnóstico de LED havia 18 anos, com placas atróficas discrômicas na face e no couro cabeludo. Optou‐se por biópsia da área com cistos e comedos, cujos achados histopatológicos confirmaram o diagnóstico de LC (tabela 2). Foi prescrito metotrexato 15 mg/semana, dapsona 100 mg/dia, dipropionato de betametasona pomada e realizada exérese cirúrgica das lesões císticas, permanecendo algumas cicatrizes puntiformes. Não preenchia critérios clínicos ou laboratoriais para lúpus eritematoso sistêmico (LES).
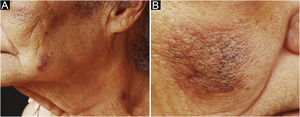
Caso 2. Paciente do sexo feminino, 85 anos, não tabagista. Apresentava comedos abertos sobre placas eritematosas, infiltradas e pruriginosas em regiões mandibulares, malares e cervical (fig. 2) havia um ano. O couro cabeludo exibia extensas áreas de alopecia com discromia, descamação e ceratose folicular. O exame anatomopatológico da região malar foi compatível com LC (tabela 2). Havia histórico de derrame pericárdico, em investigação etiológica. Propedêutica laboratorial subsequente evidenciou proteinúria, redução da taxa de filtração glomerular, presença de cilindros celulares urinários, consumo de complemento, fator antinúcleo (FAN) 1:640, de padrão nuclear pontilhado grosso, sendo diagnosticado LES. Após três meses de tratamento com hidroxicloroquina 400 mg/dia, corticoterapia sistêmica e fotoproteção, houve melhora parcial das lesões acneiformes, resolução do prurido e controle da atividade sistêmica da doença.
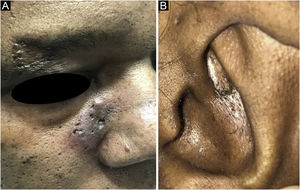
Caso 3. Paciente do sexo feminino, 41 anos, tabagista, apresentava placas eritematosas infiltradas contendo comedos abertos, cicatrizes puntiformes e cistos auriculares, paranasais e malares (fig. 3) havia dois anos. Referia prurido e dor. O exame anatomopatológico era compatível com LC (tabela 2). Havia ainda placas discoides eritemato‐discrômicas nos braços, clinicamente compatíveis com LED. Na propedêutica laboratorial subsequente, apresentou FAN 1:160, com padrão nuclear pontilhado fino denso, sem outros critérios para LES. Instituída terapia sistêmica com hidroxicloroquina 400 mg/dia, metotrexato 15 mg/semana e corticoide intralesional, com melhora parcial do aspecto das lesões após oito meses.
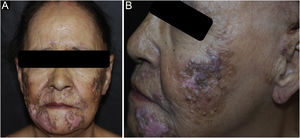
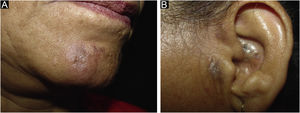
Caso 4. Paciente do sexo feminino, 50 anos, hipertensa, tabagista, com diagnóstico de LED havia três anos, em uso de difosfato de cloroquina 250 mg/dia. Evoluiu com aparecimento de múltiplos comedos abertos e fechados sobre placas prévias de LED nas regiões nasais, pré‐auriculares, malares e mentonianas (fig. 4). O exame anatomopatológico de lesão pré‐auricular foi compatível com LC (fig. 5 e tabela 2). O FAN era negativo, sem critérios clínicos e laboratoriais para LES. Durante o seguimento, acrescentou‐se metotrexato 15 mg/dia ao tratamento, além de tretinoína 0,025% creme e peróxido de benzoíla 5%. Após um ano de seguimento, o difosfato de cloroquina foi substituído por dapsona 100 mg/dia, em decorrência de maculopatia bilateral, porém a paciente não tolerou a medicação. Houve melhora parcial após introdução de doxiciclina 200 mg/dia.
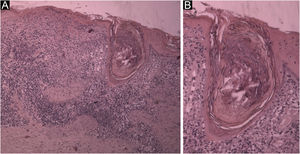
(A) Corte histológico mostrando hiperceratose, atrofia da epiderme, degeneração vacuolar da camada basal e grande tampão córneo folicular; na derme, infiltrado mononuclear superficial e profundo, perianexial e perivascular (Hematoxilina & eosina, 40×). (B) Detalhe do tampão córneo obstruindo um folículo piloso dilatado. Observar a degeneração vacuolar da parede do folículo e epiderme adjacente (Hematoxilina & eosina, 100×).
Caso 5. Paciente do sexo feminino, 62 anos, tabagista, com diagnóstico de LED havia 15 anos. Apresentava placas com comedos abertos e fechados nas regiões mentoniana, pré‐auricular e no pavilhão auricular (fig. 6). O exame anatomopatológico de lesão pré‐auricular foi compatível com LC (tabela 2). O FAN era negativo, sem critérios clínicos e laboratoriais para LES. Em uso de dipropionato de betametasona e tretinoína 0,025% creme, com bom controle.
DiscussãoO LC é apresentação rara de LECC, com apenas 17 casos descritos na literatura, até onde sabemos – o presente estudo acrescenta cinco novos casos. Predomina, de acordo com a literatura reunida, em mulheres entre a terceira e a quarta décadas de vida, com média de idade de 38,9 anos, diferente da média de idade do presente estudo, que foi de 56,6 anos. O tabagismo, a exemplo do que ocorre nas outras formas da doença, parece ser fator de risco importante.
A patogênese do LC ainda não está bem estabelecida. Tampões foliculares, comuns no LED, foram observados em todos os casos desta série, assim como foi frequente a presença de hiperceratose e infiltrado inflamatório junto à unidade pilossebácea. Esses três achados, em conjunto, poderiam justificar sua expressão clínica com comedos, pápulas e cicatrizes acneiformes.1,5,13
As manifestações clínicas incluem comedos, pápulas eritematosas e cicatrizes puntiformes acometendo áreas fotoexpostas.1 As pacientes desta série apresentavam lesões na face e na região auricular. A presença de lesões concomitantes de LED clássico, além da confluência das lesões em placas infiltradas, eritema perilesional e telangiectasias, pode ser útil na distinção com outras erupções acneiformes.5,9 Prurido é descrito frequentemente na literatura e estava presente em três das cinco pacientes apresentadas.1,2 Duas pacientes evoluíram com cistos inflamatórios. Todas as pacientes apresentavam lesões de LED, concomitantemente. A pesquisa de anticorpos antinucleares foi positiva em dois casos, mas apenas uma das pacientes teve diagnóstico de LES.
Embora a ocorrência de lesões acneiformes em áreas fotoexpostas e refratárias ao tratamento convencional para acne possa sugerir LC, o exame anatomopatológico é fundamental para o diagnóstico.1,11 Os achados histológicos são similares aos observados no LED, incluindo hiperceratose, atrofia epidérmica, degeneração vacuolar da basal, espessamento da membrana basal, incontinência pigmentar e infiltrado inflamatório predominantemente linfocitário na derme papilar e perianexial; no entanto, óstios foliculares dilatados, cistos epidérmicos e tampões córneos exuberantes são marcantes no LC.7,13 Desses achados clássicos, os tampões córneos foram os mais prevalentes, observados em todos os casos. Constatou‐se a presença de mucina em dois casos, achado não referido nos relatos anteriormente publicados, mas que também é visto em outros subtipos do LECC, especialmente no lúpus túmido. O aumento na casuística de LC descrita poderá identificar a verdadeira prevalência desse achado.
Diagnósticos diferenciais incluem acne vulgar, nevo comedoniano e elastoidose cutânea nodular com cistos e comedões (moléstia da Favre‐Racouchot).5,13 A exemplo do descrito na literatura, três casos haviam sido previamente diagnosticados e tratados como acne vulgar, sem sucesso.
O tratamento dessa forma de LECC pode ser desafiador; a fotoproteção é fundamental em todos os casos, a exemplo do que se recomenda nas outras variantes. A terapia tópica com retinoides, como tretinoína e tazaroteno, e o uso de corticosteroides tópicos e/ou intralesionais podem contribuir para a melhora, como verificado no Caso 5. No entanto, a maioria dos casos requer terapia sistêmica.7,8 A hidroxicloroquina é considerada a primeira linha de tratamento.3 Duas pacientes desta série tiveram resposta parcial ao metotrexato associado à hidroxicloroquina. Apenas duas pacientes apresentaram melhora completa dos sintomas, uma após uso de metotrexato associado à dapsona (Caso 1) e a outra com corticoide tópico associado à tretinoína tópica (Caso 5). A dapsona, empregada com sucesso em um dos casos desta série, ainda que seu uso não tenha sido previamente relatado no LC, poderia ter potencial papel no tratamento, embora mais estudos sejam necessários.
ConclusãoEste estudo vem enriquecer a literatura mundial com o acréscimo de cinco novos casos e pretende contribuir para aumentar o entendimento sobre essa variante incomum e pouco estudada de LECC. Em decorrência da raridade e do pouco conhecimento do LC por parte dos dermatologistas, o diagnóstico pode ser tardio, com impacto negativo na qualidade de vida dos pacientes, uma vez que se trata de dermatose com potencial de complicações inestéticas marcantes, como também se observa no LED clássico.1 O LC deve ser incluído no diagnóstico diferencial de quadros acneiformes que cursam com manifestações atípicas e resposta precária ao tratamento usual.9 Diagnóstico e tratamento precoces poderiam atenuar a morbidade e reduzir o risco do surgimento de cicatrizes.1
Suporte financeiroNenhum.
Contribuição dos autoresLucas Campos Garcia: Concepção e desenho do estudo; aquisição de dados; redação do artigo e revisão crítica do conteúdo intelectual relevante; aprovação final da versão a ser submetida.
Isabela Boechat Morato: Concepção e desenho do estudo; aquisição de dados; redação do artigo; revisão crítica de conteúdo intelectual; aprovação final da versão a ser submetida.
Raquel Ferreira Queiroz de Melo: Redação do artigo e aquisição de dados; aprovação final da versão a ser submetida.
Everton Carlos Siviero do Vale: Concepção e desenho do estudo; redação do artigo e revisão crítica do conteúdo intelectual relevante; aprovação final da versão a ser submetida.
Conflito de interessesNenhum.
Como citar este artigo: Garcia LC, Morato IB, Melo RFQ, Vale ECS. Comedogenic lupus: a rare variant of chronic cutaneous lupus erythematosus – Case series. An Bras Dermatol. 2023;98:159–67.
Trabalho realizado no Serviço de Dermatologia, Hospital das Clínicas, Universidade Federal de Minas Gerais, Belo Horizonte, MG, Brasil.