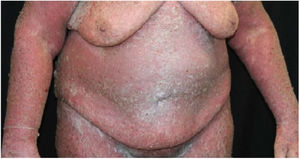
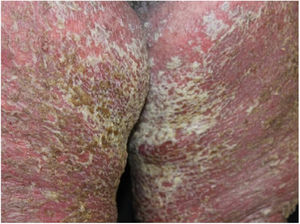
Genodermatose bolhosa rara, a doença de Hailey‐Hailey ou pênfigo familiar benigno usualmente se apresenta com bolhas flácidas, erosões e maceração limitadas às áreas flexurais, representando aumento na morbidade e piora da qualidade de vida dos pacientes acometidos. Este relato descreve um quadro incomum, generalizado, com eritrodermia e desfecho fatal.
A doença de Hailey‐Hailey (DHH) é uma desordem cutânea rara, de herança autossômica dominante com penetrância completa e expressividade variável, que afeta a adesão entre os queratinócitos epidérmicos. Sua patogênese se dá pela mutação no gene ATP2C1, responsável por codificar a bomba de cálcio intracelular, alterando a homeostasia desse íon. O cálcio está envolvido em processos como o de diferenciação celular, reparo da barreira cutânea, adesão celular e motilidade dos queratinócitos. Seus níveis citosólicos aumentados levam à alteração dos desmossomos e da adesão celular à junção epidérmica, ocasionando a acantólise. Caracterizada pela formação de bolhas flácidas, erosão e maceração, afeta primariamente as áreas flexurais em um padrão simétrico.1
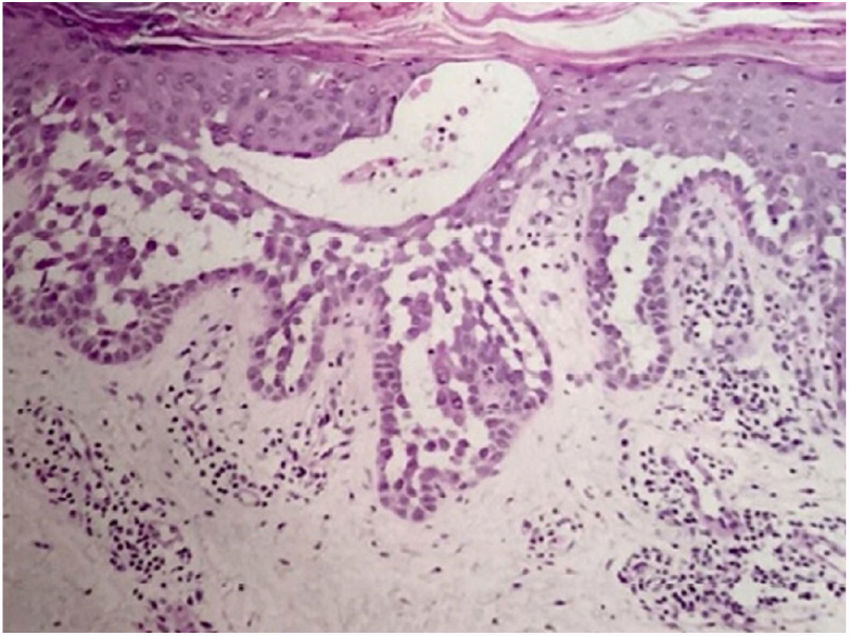
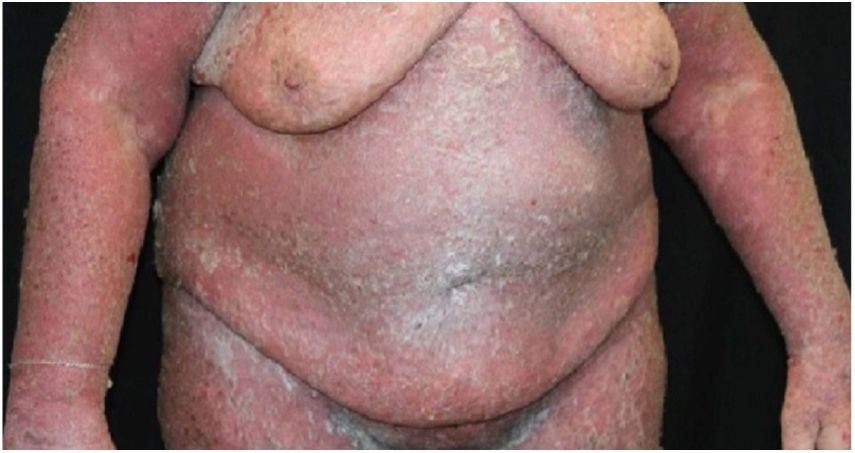
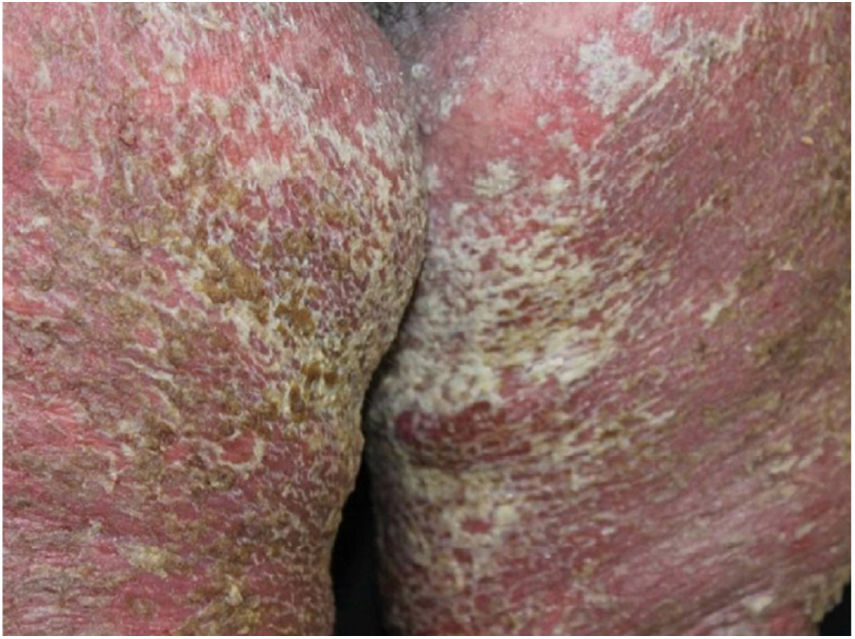
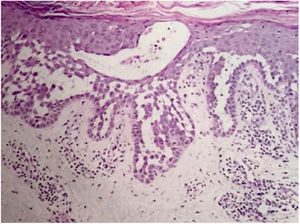
Relato do casoPaciente do sexo feminino, 64 anos, apresentava placas eritematosas com destacamento periférico e múltiplas áreas erosadas nas regiões inframamárias, axilas, inguinal, dorso, fossas cubitais e poplíteas. As mucosas encontravam‐se poupadas. Relatava história familiar de mãe, irmãos e tias maternas com lesões semelhantes. História médica pregressa de hipertensão arterial sistêmica, doença arterial coronariana, insuficiência cardíaca congestiva, dislipidemia e hipotireoidismo. O exame histopatológico revelou dermatite acantolítica de clivagem intraepidérmica que acometia toda a espessura da epiderme, com ausência de vilosidades na derme e ausência de eosinófilos (fig. 1). Diante do contexto clínico, familiar e histopatológico, fez‐se o diagnóstico da DHH. A terapêutica administrada, limitada pelas múltiplas comorbidades apresentadas pela paciente, incluiu tetraciclina, prednisona, dapsona, sulfametoxazol + trimetoprim, cefalexina, além de metotrexato, com pouca ou nenhuma resposta. Após um ano em acompanhamento, a paciente evoluiu com quadro de eritrodermia (figs. 2 e 3) e sintomas sistêmicos e foi referenciada à internação hospitalar. Evoluiu para óbito por complicações infecciosas a partir do sítio de cateter venoso após um mês de internação.
A DHH foi descrita originalmente em 1939 pelos irmãos Hailey.1 Tem prevalência desconhecida e sua herança autossômica dominante tem penetrância completa e expressividade variável. A patogênese decorre da mutação do gene ATP2C1, que leva à alteração do transporte de cálcio no complexo de Golgi, resultando em disfunção dos desmossomos e acantólise de queratinócitos.2
A evolução da doença caracteriza‐se por cronicidade e períodos de exacerbação, com início geralmente entre a segunda e terceira décadas de vida. Clinicamente, verifica‐se a presença de vesículas flácidas e erosões, placas eritematosas, por vezes maceradas, que envolvem simetricamente as regiões flexurais, axilares, inframamárias, inguinal e cervical. A forma segmentar costuma ser unilateral e linear ao longo das linhas de Blaschko.3 A forma generalizada, como no caso relatado, é ainda mais rara e uma complicação frequente é a infecção secundária por fungos e bactérias. Outros fatores associados à piora incluem calor, suor, atrito e radiação ultravioleta.4 Os principais diagnósticos diferenciais são pênfigo vulgar, doença de Darier, psoríase invertida, dermatite seborreica, intertrigo e eritrasma.5 O diagnóstico é confirmado pela histopatologia, que evidencia acantólise extensa suprabasal, com aspecto em “muro desmoronando”, podendo haver ceratinócitos disceratóticos. A imunofluorescência é classicamente negativa, desnecessária em quadros clínicos e histopatológicos clássicos.3 O tratamento é limitado e depende da gravidade clínica. O arsenal terapêutico inclui antibióticos orais e tópicos, inibidores da calcineurina tópicos, corticoesteroides orais e tópicos, dapsona, acitretina, metotrexato e ciclosporina.6 Entre as opções para casos recalcitrantes estão toxina botulínica, excisão cirúrgica, laser e terapia fotodinâmica.7,8 Na maioria dos casos o quadro clínico é limitado a áreas flexurais e intertriginosas; a generalização é incomum e a eritrodermia com desfecho fatal é extremamente rara. Os poucos casos da literatura descrevem infecção bacteriana,9 farmacodemia e herpes10 como fatores desencadeantes para doença agudamente disseminada, os quais diferem do atual caso, pois esse se apresentou com acometimento generalizado cronicamente, independentemente dos diagnósticos de infecções secundárias e terapias antibióticas, e não foram identificados gatilhos para eritrodermia.
Trata‐se, portanto, de um caso de DHH de elevada gravidade, com significativa resistência aos tratamentos, em paciente com múltiplas comorbidades e com evolução final para o óbito.
Suporte financeiroNenhum.
Contribuição dos autoresPaula Baldissera Tansini: Elaboração e redação do manuscrito.
Ana Letícia Boff: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados.
Magda Blessmann Weber: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados.
Renan Rangel Bonamigo: Aprovação da versão final do manuscrito; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica do manuscrito.
Conflitos de interesseNenhum.