Pseudomonas aeruginosa é bacilo gram‐negativo que frequentemente é agente causador de septicemia, abscessos e infecções em feridas cutâneas. A paniculite causada por esse microrganismo é excepcional e há poucos casos bem documentados – nenhum deles em doente com lúpus eritematoso sistêmico. Descrevemos uma paciente imunossuprimida com lúpus eritematoso sistêmico que desenvolveu paniculite por Pseudomonas aeruginosa, com revisão da literatura sobre essa rara apresentação.
Pseudomonas aeruginosa é bacilo gram‐negativo que pode ser agente etiológico de doenças cutâneas leves a graves, como foliculite, erisipela, intertrigo digital, síndrome das unhas esverdeadas, ectima gangrenoso e sepse.1 Em pacientes imunossuprimidos e hospitalizados, P. aeruginosa muitas vezes se comporta como patógeno oportunista e frequentemente causa septicemia, abscessos e infecções de feridas.2 Os nódulos subcutâneos são manifestação rara, e na maioria dos relatos de casos publicados não houve investigação laboratorial completa, fornecendo informações limitadas sobre essa doença.3,4 Descrevemos uma paciente com paniculite por P. aeruginosa com revisão da literatura.
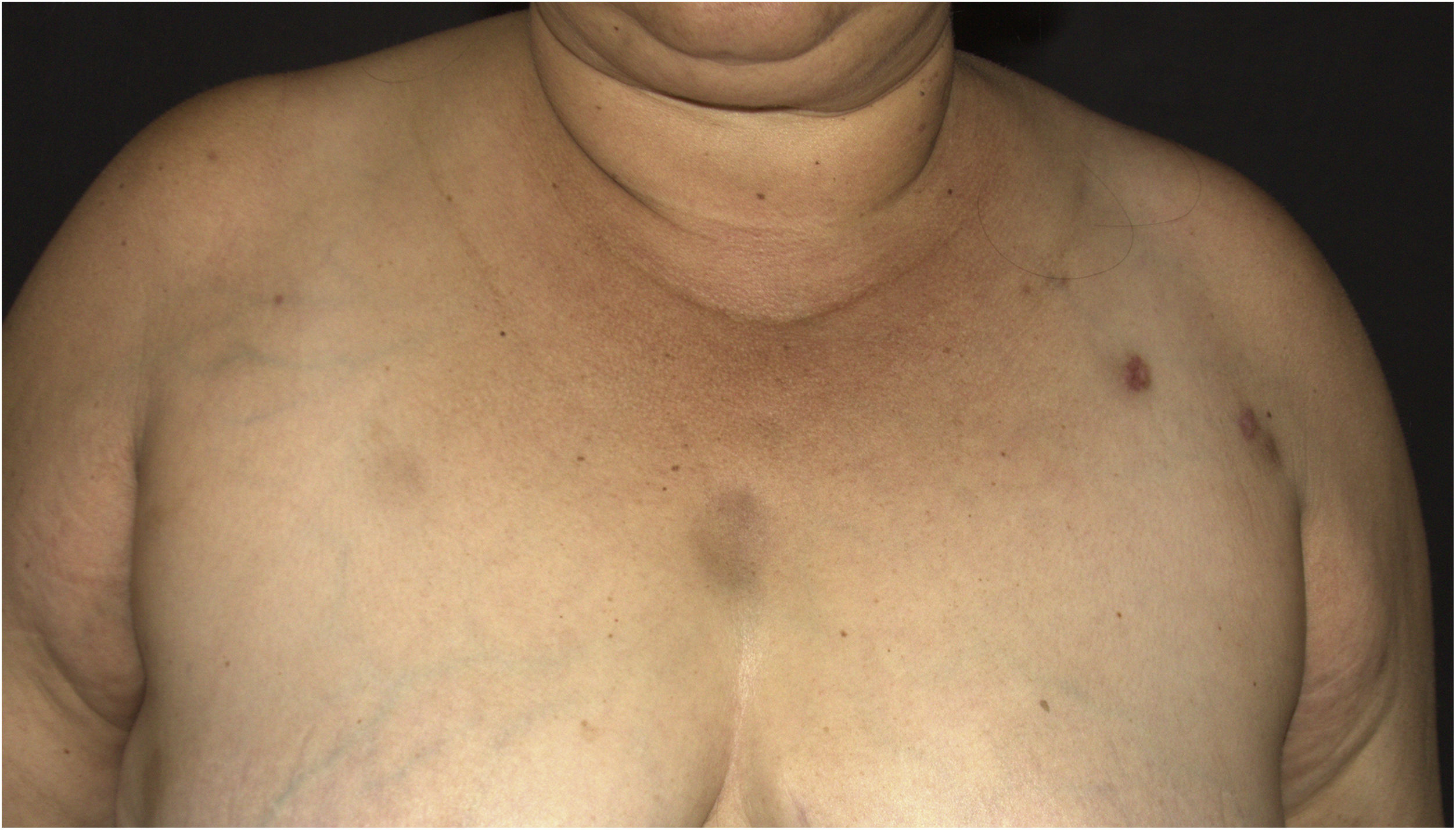
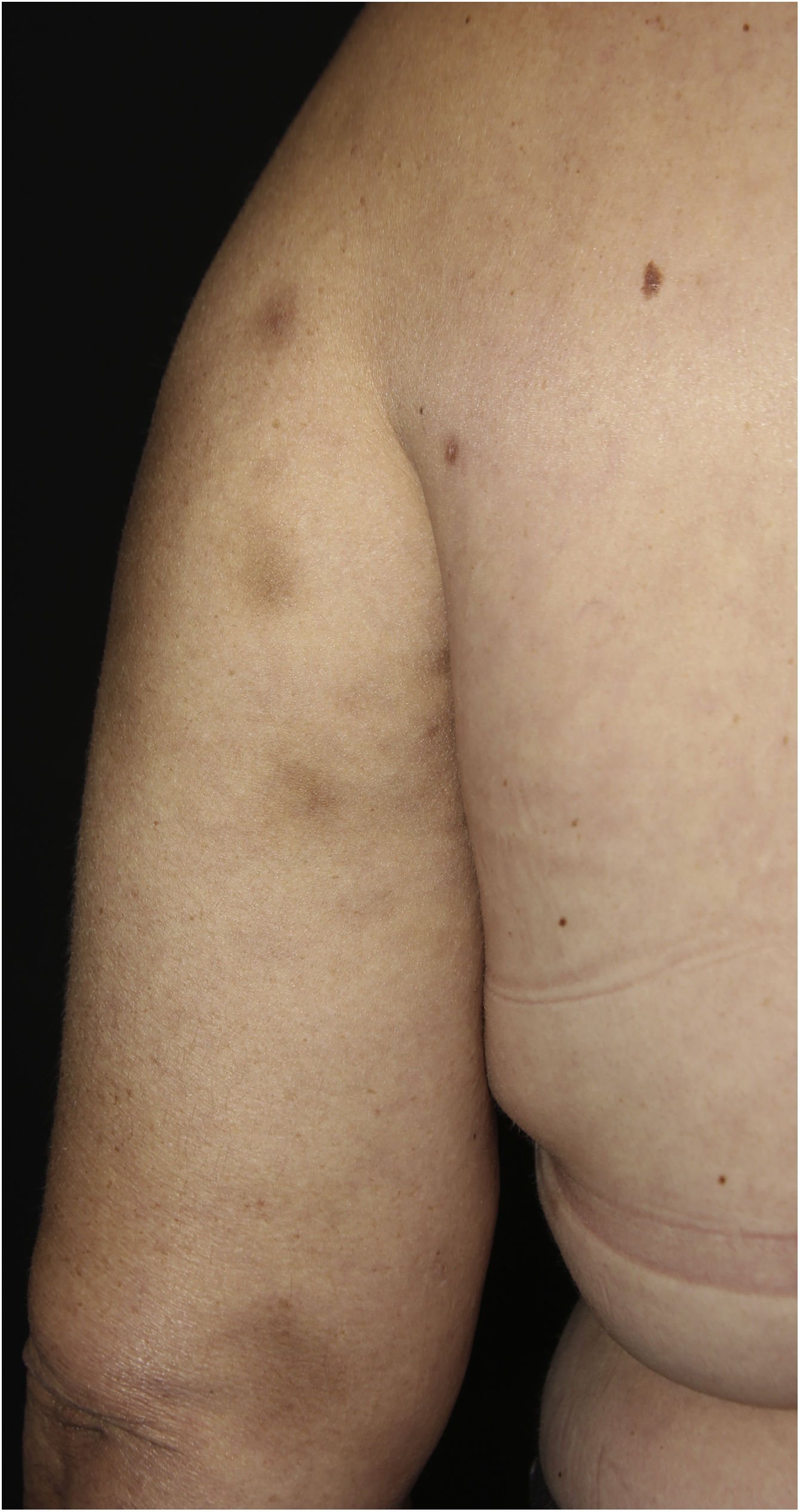
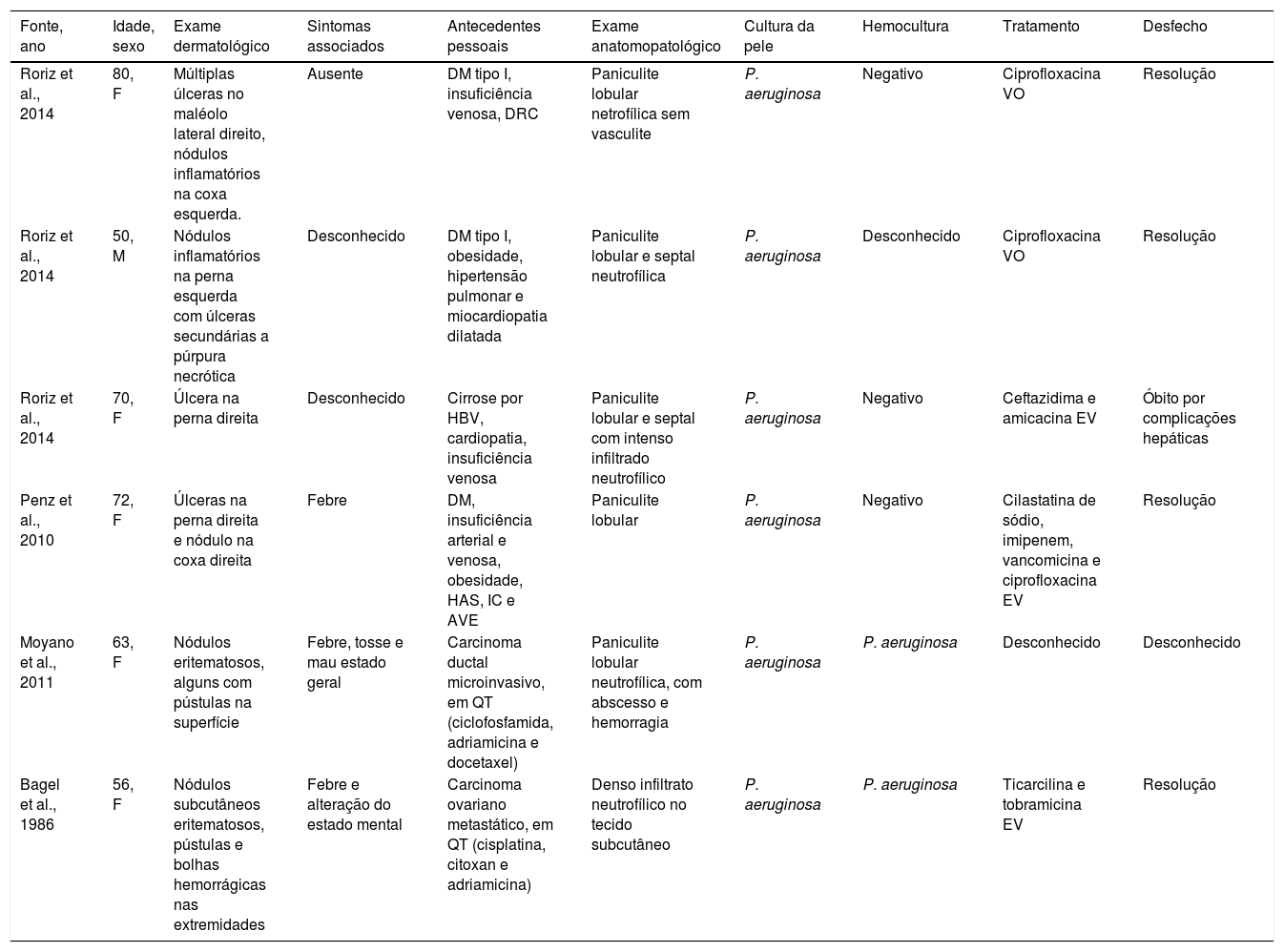
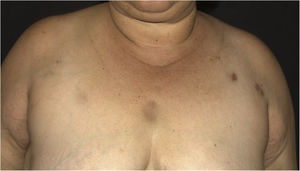
Relato do casoPaciente do sexo feminino de 44 anos, com diagnóstico de lúpus eritematoso sistêmico (LES), em uso de prednisona 1 mg/kg/dia como imunossupressor, foi admitida na enfermaria da Reumatologia para tratamento de gastroenterocolite e uveíte por citomegalovírus com ganciclovir. Durante a internação, a paciente apresentou infecção de corrente sanguínea por P. aeruginosa que se resolveu após tratamento com meropenem 2g, 8/8 horas, por 10 dias. Após um mês, foi solicitada interconsulta da dermatologia em virtude do surgimento de nódulos eritematosos no dorso superior, tórax, face, braços e mamas (figs. 1 e 2), sem outros sintomas sistêmicos.
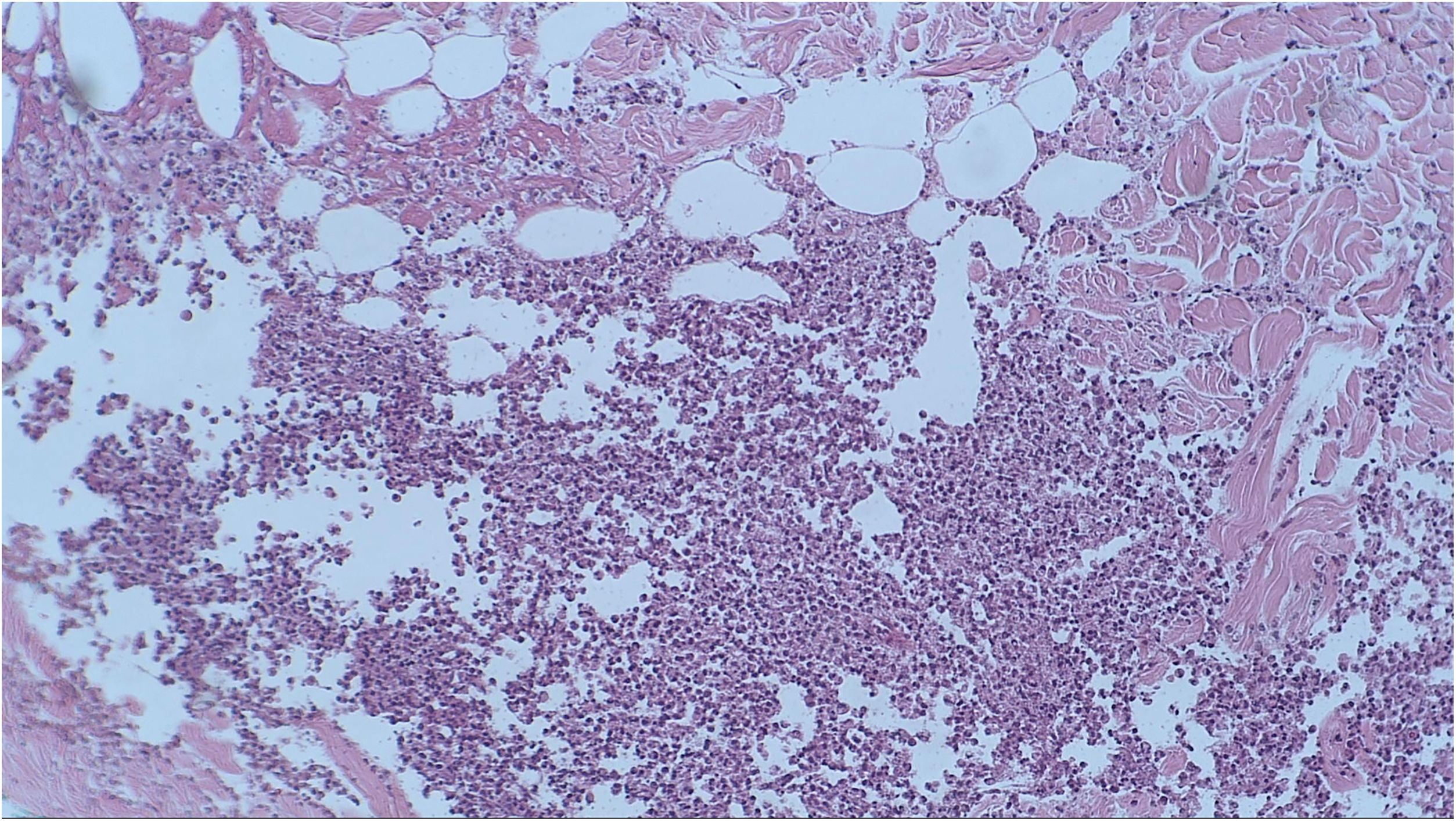
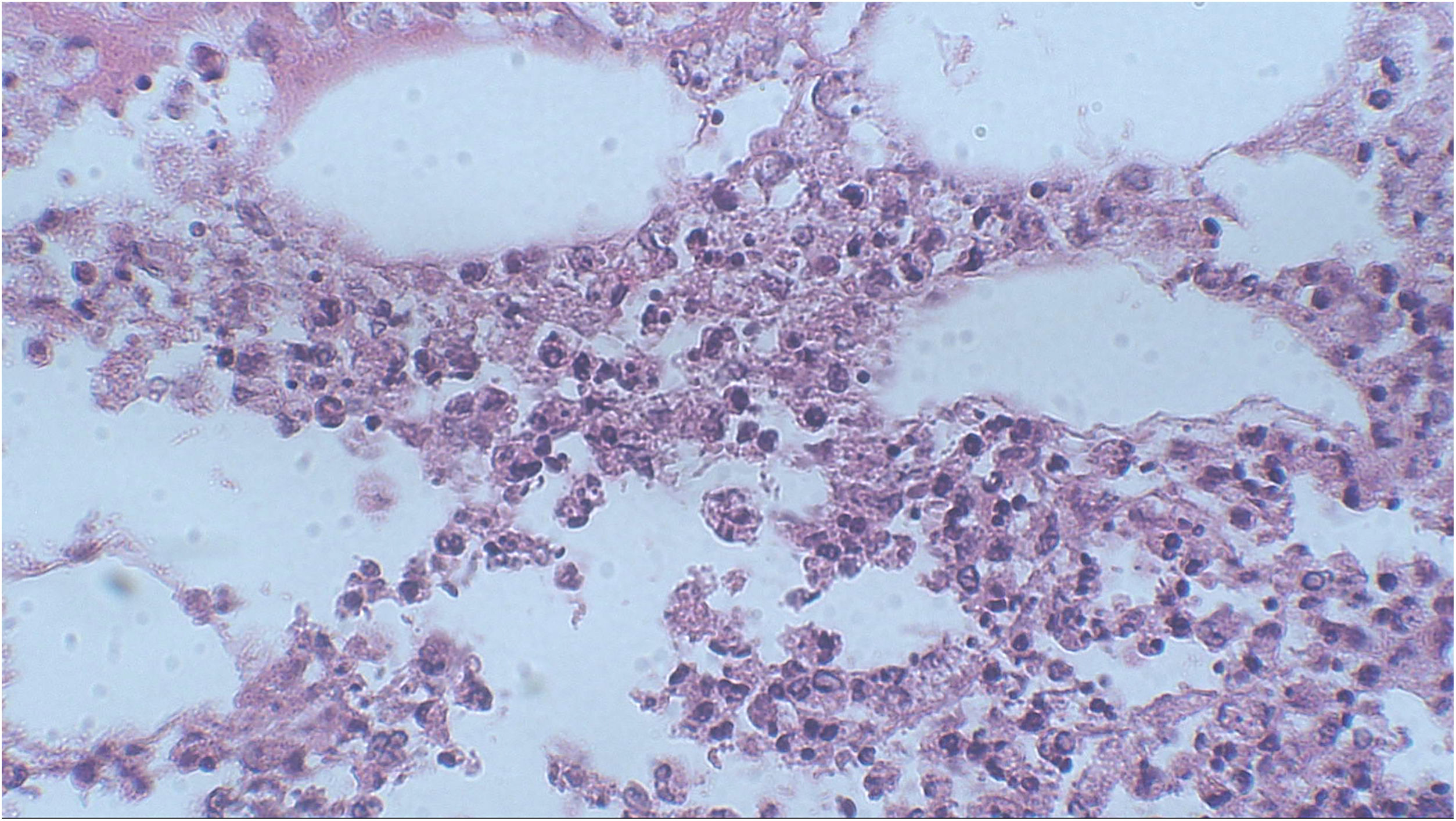
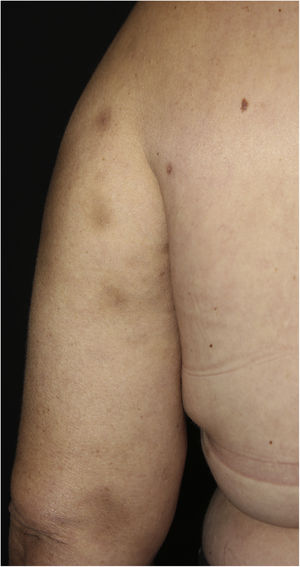
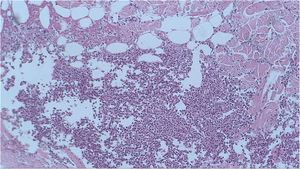
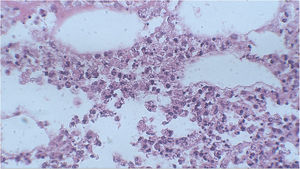
Foi realizada biópsia com punch na lesão do dorso superior. A avaliação histopatológica evidenciou infiltrado neutrofílico na derme associado a foliculite supurativa, que se estendia até hipoderme (figs. 3 e 4). Não houve achados significativos nos demais exames, incluindo hemocultura.
Na cultura da pele, isolou‐se P. aeruginosa com perfil de resistência antimicrobiana idêntico ao da bactéria que havia sido previamente obtida na hemocultura de sangue periférico, na ocasião da infecção de corrente sanguínea. Com esses achados, ficou confirmado o diagnóstico de paniculite infecciosa por P. aeruginosa, e após tratamento com ciprofloxacina 500 mg, 12/12 horas por 4 semanas, houve melhora das lesões sem recorrência do quadro.
DiscussãoNódulos eritematosos nos membros e troncos podem ocorrer no LES, no eritema nodoso, na reação tipo 2da hanseníase, no eritema indurado de Bazin, na vasculite nodular e nas paniculites infecciosa, traumática ou induzida por insulina. O eritema nodoso é a causa mais frequente de paniculite, embora em pacientes com diagnóstico de LES a paniculite lúpica ou lúpus profundo possam ocorrer em aproximadamente 1 a 3% desses doentes.5
Exame anatomopatológico com infiltrado neutrofílico sem vasculite na hipoderme é característico das paniculites pancreática, por deficiência de alfa‐1‐antitripsina e infecciosas.5 Nas paniculites infecciosas, os microrganismos podem ser encontrados por meio de colorações especiais, como Hematoxilina & eosina, Gram ou Ziehl‐Neelsen, e a identificação do agente é feita com imuno‐histoquímica, sorologia ou cultura da biópsia – essa última é o padrão ouro para a confirmação diagnóstica.6
Pseudomona. aeruginosa é comumente encontrada em ambientes úmidos e na flora intestinal humana. Essa bactéria pode causar tanto infecções cutâneas adquiridas na comunidade como nosocomiais, por meio de inoculação direta, disseminação hematogênica ou translocação intestinal.1 A imunossupressão ou alterações locais da imunidade predispõem ao quadro de sepse, com aumento da mortalidade no ambiente hospitalar em virtude da existência de P. aeruginosa multirresistente.2
Na literatura existem apenas seis relatos de paniculite por P. aeruginosa com diagnóstico clínico, histopatológico e microbiológico descritos (tabela 1).7–10 Os pacientes apresentavam média de idade de 65,1 anos (50‐80 anos), eram predominantemente do sexo feminino (n = 5) e todos imunossuprimidos (n = 4 com mais de 60 anos, n = 3 com diabetes mellitus, n = 1 com cirrose hepática, n = 2 em quimioterapia). Em relação ao quadro clínico, os doentes apresentavam nódulos eritematosos, predominantemente nos membros inferiores, alguns ulcerados. Houve três casos com lesões cutâneas acompanhadas de sepse; em dois deles, P. aeruginosa foi isolada na corrente sanguínea.
Casos relatados de paniculite por Pseudomonas aeruginosa com confirmação clínica, histopatológica e microbiológica
| Fonte, ano | Idade, sexo | Exame dermatológico | Sintomas associados | Antecedentes pessoais | Exame anatomopatológico | Cultura da pele | Hemocultura | Tratamento | Desfecho |
|---|---|---|---|---|---|---|---|---|---|
| Roriz et al., 2014 | 80, F | Múltiplas úlceras no maléolo lateral direito, nódulos inflamatórios na coxa esquerda. | Ausente | DM tipo I, insuficiência venosa, DRC | Paniculite lobular netrofílica sem vasculite | P. aeruginosa | Negativo | Ciprofloxacina VO | Resolução |
| Roriz et al., 2014 | 50, M | Nódulos inflamatórios na perna esquerda com úlceras secundárias a púrpura necrótica | Desconhecido | DM tipo I, obesidade, hipertensão pulmonar e miocardiopatia dilatada | Paniculite lobular e septal neutrofílica | P. aeruginosa | Desconhecido | Ciprofloxacina VO | Resolução |
| Roriz et al., 2014 | 70, F | Úlcera na perna direita | Desconhecido | Cirrose por HBV, cardiopatia, insuficiência venosa | Paniculite lobular e septal com intenso infiltrado neutrofílico | P. aeruginosa | Negativo | Ceftazidima e amicacina EV | Óbito por complicações hepáticas |
| Penz et al., 2010 | 72, F | Úlceras na perna direita e nódulo na coxa direita | Febre | DM, insuficiência arterial e venosa, obesidade, HAS, IC e AVE | Paniculite lobular | P. aeruginosa | Negativo | Cilastatina de sódio, imipenem, vancomicina e ciprofloxacina EV | Resolução |
| Moyano et al., 2011 | 63, F | Nódulos eritematosos, alguns com pústulas na superfície | Febre, tosse e mau estado geral | Carcinoma ductal microinvasivo, em QT (ciclofosfamida, adriamicina e docetaxel) | Paniculite lobular neutrofílica, com abscesso e hemorragia | P. aeruginosa | P. aeruginosa | Desconhecido | Desconhecido |
| Bagel et al., 1986 | 56, F | Nódulos subcutâneos eritematosos, pústulas e bolhas hemorrágicas nas extremidades | Febre e alteração do estado mental | Carcinoma ovariano metastático, em QT (cisplatina, citoxan e adriamicina) | Denso infiltrato neutrofílico no tecido subcutâneo | P. aeruginosa | P. aeruginosa | Ticarcilina e tobramicina EV | Resolução |
DM, diabete mellitus; DRC, doença renal crônica; HBV, vírus da hepatite B; HAS, Hipertensão arterial sistêmica; IC, insuficiência cardíaca; AVE, acidente vascular encefálico; QT, quimioterapia; VO, via oral; EV, endovenoso.
Este é o primeiro relato de paniculite induzida por P. aeruginosa com exames clínicos, histológicos e microbiológicos confirmatórios em uma paciente com LES. Como relatado, nossa paciente era imunossuprimida e apresentou um episódio anterior de septicemia causada por P. aeruginosa. Nossa hipótese é de que a doente era colonizada por P. aeruginosa e que, por disseminação hematogênica, essa bactéria alcançou a hipoderme e desencadeou a formação de múltiplos nódulos subcutâneos. Destacamos a importância de considerar a paniculite infecciosa um diagnóstico diferencial em pacientes imunossuprimidos, mesmo na ausência de febre ou outros sinais de sepse. O reconhecimento precoce e o tratamento adequado com antibióticos podem melhorar o prognóstico desses doentes.
Suporte financeiroNenhum.
Contribuição dos autoresTatiana Mina Yendo: Acompanhamento do paciente; preparo do manuscrito.
Cristina de Castro Pante: Acompanhamento do paciente; preparo do manuscrito.
Denise Miyamoto: Revisão do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Yendo TM, Pante CC, Miyamoto D. Pseudomonas aeruginosa as an uncommon agent of infectious panniculitis. An Bras Dermatol. 2022;97:326–31.
Trabalho realizado no Departamento de Dermatologia, Faculdade de Medicina, Universidade de São Paulo, São Paulo, Brasil.